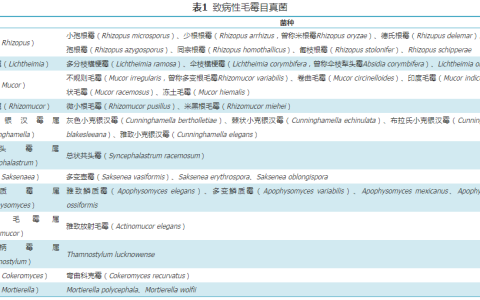
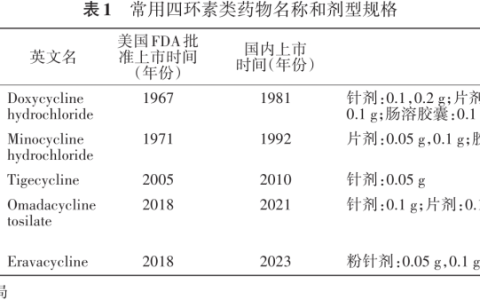
热射病急诊诊断与治疗专家共识( 2021 版)全军热射病防治专家组. 热射病急诊诊断与治疗专家共识组.中华急诊医学杂志, 2021, 30(11) :1290~1299 .
一、制定过程与推荐依据
本共识是由来自全国急诊医学、重症医学等相关领域的专家所组成的多学科团队共同讨论制定,2021年8月各方达成了共识,完成第4轮讨论,10月份定稿。专家成员对推荐意见逐一进行了表决,在最终轮投票进行表决时达成一致。推荐强度和循证证据等级见表1、表2。
二、热射病病理生理
热射病的病理生理学机制庞大而复杂,近年来,“双通道机制”被多数学者逐渐认同。第一通道即热暴露使核心温度升高造成的直接对各器官系统的损害;第二通道则是热暴露引起的热应激、内毒素血症,引起的全身炎性反应综合征全身炎症反应综合征 (SIRS),免疫功能紊乱,这种病理过程被定义为热射病“类脓毒症反应”,造成患者多器官功能障碍,如不及时有效治疗,病死率可高达60%以上。目前认为热射病就是源于热暴露导致的直接细胞损害 和全身炎症反应之间的复杂的相互作用,进而导致脏器损害或多器官功能障碍综合征(MODS)的过程。
三、热射病的诊断与鉴别诊断
3.1 热射病的诊断及分型
热射病即重症中暑,是由于暴露在高温高湿环境中机体体温调节功能失衡,产热大于散热,导致核心温度迅速升高,超过40℃,伴有皮肤灼热、意识障碍 ( 如谵妄、惊厥、昏迷 ) 及多器官功能障碍的严重急性热致疾病,是中暑最严重的类型。
热射病分为经典型热射病(又称非劳力型热射病, classic heat stroke,CHS)和劳力型热射病(exertional heat stroke,EHS)。经典型热射病多见于体温调节能力不足者(如年老体弱者、儿童)、伴有基础疾病者(如精神障碍、脑出血后遗症等)及长时间处于高温环境者(如环卫工人、交警、封闭车厢中的儿童)等;而劳力型热射病多见于既往健康的年轻人,如参训指战员、消防员、运动员、建筑工人等 。
诊断标准如下 :
病史信息 :
①暴露于高温、高湿环境 ;
②高强度运动。
临床表现 :
①中枢神经系统功能障碍表现(如昏迷、抽搐、谵妄、行为异常等);
②核心温度超过40℃ ;
③多器官(≥ 2个)功能损伤表现(肝脏、肾脏、横纹肌、胃肠等);
④严重凝血功能障碍或弥散性血管内凝血(disseminatedintravascular coagulation, DIC)。
由病史信息中任意一条加上临床表现中的任意一条,且不能用其他原因解释时,应考虑热射病的诊断。
本共识建议以直肠温度作为核心温度的标准。如果在急诊诊治过程中因各种原因不能第一时间测量直肠温度,而采取其他测量体内温度的方法,测出的体内温度应换算为直肠温度。通常情况下,直肠温度较腋温高0.8~1.0℃(表3)。直肠温度与其他温度的换算关系及操作方法可参阅文献。

推荐意见1:热射病分为经典型热射病和劳力型热射病。对于发热原因不明、曾处于封闭环境中的年老体弱或有慢性病的患者,若出现意识障碍等症状(除外脑卒中的可能)时,急诊医务人员应首先考虑到经典型热射病。当患者有高温(高湿)环境作业或高强度体力运动经历,并出现高热、意识障碍等症状时,急诊医务人员应首先考虑到劳力型热射病。
推荐意见2 :建议在热射病急诊诊治过程中尽可能采取测量直肠温度的方法。如果无条件测量直肠温度而采取其他测量方式,需换算成直肠温度。通常情况下,直肠温度较腋温高0.8~1.0℃。
推荐意见3 :建议采取以下诊断标准:(1)病史信息:①暴露于高温、高湿环境 ;②高强度运动 ;(2)临床表现:①中枢神经系统功能障碍表现(如昏迷、抽搐、谵妄、行 为异常等);②核心温度超过 40℃ ;③多器官(≥ 2 个)功能损伤表现(肝脏、肾脏、横纹肌、胃肠等);④严重凝 血功能障碍或DIC。由病史信息中任意一条加上临床表现中的任意一条,且不能用其他原因解释时,应考虑热射病的诊断。
3.2 热射病的易感因素
3.2.1 经典型热射病 经典型热射病的易感因素主要分为两大类:(1)个体因素 :①基础疾病:患有甲状腺功能亢进症、精神分裂症、帕金森病、少汗症、严重皮肤疾病等;②年龄:如老年人、婴幼儿;③防暑意识不足:如因节俭选择不开空调、泡温泉或蒸桑拿时间过久等;④脱水:老年人体内 水分含量低,易脱水;⑤超重或低体重:身体质量指数(body mass index, BMI)>25 或<18.5;⑥户外劳作 :如外出干农 活等 ;⑦药物影响 :服用某些影响体温调节的药物,如抗胆碱类药物、抗组胺类药物、抗精神病类药物、β受体阻滞剂、利尿剂;⑧特殊人群 :如孕产妇、卧床需要他人照顾的人群
(2)环境因素 :①居住环境 :高温(湿)、通风不足或条件差 ;②强烈的太阳辐射 :连续数日高温天气、突然升温≥ 5~10 ℃等。
3.2.2 劳力型热射病 劳力型热射病的易感因素[8]主要分为三大类 :(1)个体因素 :①潜在疾病 :体能训练前存在急性疾 病的症状和体征,如感冒发热、腹泻等 ;②体能与训练强度不匹配 :难以完成训练任务 ;③睡眠不足 :体能训练前 睡眠时间不足,睡眠质量差 ;④脱水 :训练中补水不足 ;⑤超重或肥胖 ;⑥缺乏热习服 :未在相同的热环境下进行 适应训练(热习服指对于热环境不适应的人在反复热刺激 作用下逐渐适应热环境下的一定强度的运动直到高强度的运动)。
(2)环境因素:①热负荷过重:热指数(热指数指高温时, 当相对湿度增加后,人体真正感受到的温度会超过实际温 度,也就是体感温度 )。热指数大于 33 容易发生中暑,可 能发生热射病 ;热指数大于 40 容易发生热射病 ;热指数大 于 51 十分容易发生热射病 ;②强烈的太阳辐射 :太阳直接 辐射(相关数据取自当地气象局)。
(3)组织因素:①与体能不相适应的体力作业或工作:安排的体能任务过重 ;②休息周期不足:作业或工作中途休息时间不足;③水分补充不足:作业或工作中饮水过少;④作业或工作时间选择不当:不应选择每天较热的时间段作业,如 12:00~14:00 ;⑤出现轻症中暑症状未引起重视:仍继续作业
3.3 热射病的鉴别诊断
多数热射病患者以意识状态改变伴高热为首发症状,同时合并凝血功能障碍,继而导致多器官功能衰竭,甚至造成患者的死亡。在急诊诊治过程中经常存在误诊漏诊的情况。赵金宝等显示,在发病现场,初步诊断中仅有12.3%的患者诊断为中暑或热射病,未诊断者大部分以症状性描述(如高热、恶心、呕吐等,未给出临床诊断或疑似诊断者列为“仅症状性描述”)为主(64.5%),其次是误诊为神经系统疾病(24.3%)。
结合急诊救治现状,延误诊断的原因主要归为3类[9]:一是急诊医务人员没有详细全面询问病史,作出错误诊断;二是发病早期缺乏典型临床表现,一线救护人员未能早期识别;三是尽管多数有典型临床表现,但急诊医务人员临床经验少,对疾病特点的把握不够清楚。抢救时限可直接影响患者的转归及预后,因此须加强培训和宣教,提高一线救治人员及急诊救治人员的熟练水平,以期做到早期识别,及时救治,保障患者生命安全。
3.3.1 以发热伴意识障碍为主要症状的疾病鉴别要点 急诊常见的以发热伴意识障碍为主要症状的疾病有脑出血、脑炎、糖尿病酮症酸中毒等内分泌疾病危象、恶性综合征等,需要与其鉴别(表 4)。

3.3.2 以凝血功能障碍为主要症状的疾病鉴别要点 急诊常见的以凝血功能障碍为主要症状的疾病有脓毒血症、淋巴瘤、再生障碍性贫血等,需要与其鉴别(表 5)。

3.3.3 特殊情况下热射病鉴别诊断 在一些特殊情况下,如马拉松比赛、大型运动会,常出现劳力型热射病。若相关人员出现不适,急诊人员应警惕热射病的可能。在此情况下,应与以下疾病进行鉴别(表 6)。

推荐意见4:热射病尚无特异性诊断方法,在急诊诊治过程中常出现误诊漏诊的情况,急诊医务人员应依据病史、体格检查和辅助检查结果,排除其他器质性疾病,做到早期识别,及时救治,保障患者生命安全。
推荐意见5:在马拉松比赛、大型运动会、大规模军事演练及训练情况下,若参与者出现高热、意识障碍等情况,急诊医务人员应首先考虑劳力型热射病的可能,尽早对患者进行诊治,以免延误病情。
四、急诊热射病的治疗
4.1 总体原则
“十早一禁”原则是热射病治疗的首要原则,本指南建议相关救治人员在救治全程始终贯彻此原则。其包括:早降温、早扩容、早血液净化、早镇静、早气管插管、早补凝抗凝、早抗炎、早肠内营养、早脱水、早免疫调理;在凝血功能紊乱期禁止手术。
推荐意见6 :急(接)诊医师在救治热射病患者的过 程中应贯彻“十早一禁”原则。其包括 :早降温、早扩容、早血液净化、早镇静、早气管插管、早补凝抗凝、早抗炎、早肠内营养、早脱水、早免疫调理 ;在凝血功能紊乱期禁止手术。
4.2 现场急救急诊医务人员应快速识别,立刻采取现场处置措施(图 1),其中现场处置六步法包括(表 7):(1)立即脱离 热环境 ;(2)快速测量体温;(3)积极有效降温 ;(4)快 速液体复苏 ;(5)气道保护与氧疗 ;(6)控制抽搐。


推荐意见7 :快速、有效、持续降温是热射病的首要治疗措施。积极有效的降温措施包括:(1)水浴或冰水擦浴;(2)电子冰毯、冰帽 ;(3)快速液体复苏 ;(4)不提倡药物降温。
推荐意见8 :在热射病救治现场,应快速建立至少两条静脉通路,在现场第1小时输液量为30 mL/kg或总量1500~2000 mL,维持患者尿量为100~200 mL/h。
推荐意见 9 :抽搐、躁动不仅干扰降温治疗,而且使产热和耗氧量增加,加剧神经系统损伤。现场控制抽搐、躁动非常关键。对躁动不安的患者可静脉注射地西泮;抽搐控制不理想时,可在地西泮的基础上加用苯巴比妥 5~8 mg/kg,肌内注射。
4.3 转运后送热射病患者后送前应反复评估体温、意识、心率、血压、氧饱和度、有无呼吸道梗阻、心律失常等情况是否适合转运。以下4种情况,须及时后送医院进行进一步检查和救治(图 2):(1)缺乏必要的救治条件;(2)训练中出现昏迷,即使很快清醒也要立即送医院诊治;(3)对于热损伤症状比较严重,经过现场处置无法及时缓解,或发生热痉挛肌肉抽搐伴疼痛、意识不清、体温持续居高不下者,须立即进行现场急救并及时送院检查救治;(4)当患者已初步判定为热射病,经现场救治后应立即送医院抢救。转运过程中应做到:①密切监测体温,如有条件应测量直肠温度,同时做好生命体征的监测记录;②持续有效降温,不能因转运后送而延误降温治疗。尽量在30 min内将直肠温度降至39.0℃以下,2h内降至 38.5℃以下。

推荐意见10:对于确诊热射病或疑似患者,在现场处理后应尽快组织转运后送至就近有救治经验的医院,以获得更高级别的救治。常见的转运后送指征:(1)缺乏必要的救治条件 ;(2)训练中出现昏迷,即使很快清醒也要立即送医院诊治;(3)对于热损伤症状比较严重,经过现场处置无法及时缓解,或发生热痉挛肌肉抽搐伴疼痛、意识不清、体温持续居高不下者,须立即进行现场急救并及时送院检查救治;(4)当患者已初步判定为热射病,经现场 救治后应立即送医院抢救。推荐意见 11 :热射病转运途中的管理尤为重要,转运 过程中应做到 :(1)密切监测体温,如有条件应测量直肠温度,同时做好生命体征的监测记录 ;(2)持续有效降温, 不能因转运后送而延误降温治疗。
4.4 急诊院内治疗4.4.1 急诊院内治疗总体原则 急诊热射病救治需遵循两大原则:(1)首先维持生命体征稳定,减少不必要的转运、搬动、有创检查或操作 ;(2)完成实验室检查,评估病情,多学科协诊,尽快送入重症监护室(表 8)。

推荐意见 12:急诊热射病院内救治两大原则:(1)首先维持生命体征稳定,减少不必要的转运、搬动、有创检 查或操作;(2)完成实验室检查,评估病情,多学科协诊,尽快送入重症监护室。
推荐意见 13:热射病经过急诊救治之后,症状轻者经积极有效处理后多可恢复正常,但仍需留观48~72 h。
4.4.2 热射病急诊院内治疗步骤(图 3) 若短时间内出现大量热射病患者,规范的救治流程(现场快速识别、迅速 降温、快速分流、院内协作救治)结合降温补液,可为批量救治提供有力保障,取得良好的救治效果。

五、预防
降低热射病病死率的关键在于预防。重点是抓热射病防治措施落实,要做到思想重视,行动落实,措施到位。对于医务保障人员,应进行热射病的日常健康教育和预防知识培训,增强其对热射病的应急处置能力,把防治热射病的重心放在平时,放在预防。国内研究显示,部队官兵在训练或战争中劳力型热射病发病率可达43.6%,严重制约了部队战斗力。
Rav-Acha等回顾了1992—2002年以色列防卫部队的中暑死亡士兵病例,提出科学的训练可 有效减少劳力型热射病的病死率,应将防治的主战场前移至训练场。随行保障的医务人员应在训练的前、中、后期合理配置卫勤力量,做好环境、物品的准备。而针对经典型热射病,相关易感人群缺乏对热射病及其危害的认识,应进行预防宣教,提高群众对经典型热射病的认知水平。其最有效的预防措施是避免高温(高湿)及不通风的环境、减少和避免中暑发生的危险因素、保证充分的休息时间、避免脱水的发生,从而减少热射病的发生率及病死率(表9)

中医药是祖先留给我们的宝贵财富,是中华民族的瑰宝,在热射病防治过程中,起到了不可或缺的重要作用。日常生活中常见的菊花、金银花、荷叶、薄荷、藿香和广藿香等都具有清热解暑的功效,不仅可以在一定程度上预防重症中暑的发生,也可以在发病的第一时间起到良好的治疗效果。中成药醒脑静注射液、痰热清注射液、安宫牛黄丸、复方麝香注射液等药具有清热解毒、祛风解痉、镇静醒神之效;现代药理学证实中药具有抗内毒素血症、抗氧化、清除自由基、缓解感染危象、缩短高热时间、抑制脑损伤、降低器官衰竭等作用。 热射病属于中医暑热、暑厥、暑风范畴,因受病因、患者个体化差异、症候要素及进展,临床症状表现不尽相同。中医辩证分型为暑热、中暑闭症、暑风虚症、暑昏脱症等。治疗原则清热解毒、祛暑养阴、祛风解痉、补脱醒神等。临症常用降温、刮痧、针刺、放血、辩证施药等中西医结合预防及治疗。
推荐意见 14 :降低热射病病死率的关键在于预防。最有效的预防措施是避免高温(高湿)及不通风的环境、减少和避免中暑发生的危险因素、保证充分的休息时间、避免脱水的发生,从而减少热射病的发生率及病死率。
推荐意见 15 :中医药在热射病防治过程中,起到了不可或缺的重要作用。日常生活中常见的菊花、金银花、荷叶、薄荷、藿香和广藿香等都具有清热解暑的功效,不仅可以在一定程度上预防重症中暑的发生,也可以在发病的第一时间起到良好的治疗效果。
本文荟萃自网络及文献,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫