HLH是威胁生命的高炎症综合征。HLH损害淋巴细胞细胞毒性的遗传缺陷主要导致原发性HLH。已被越来越多地认识到HLH的缺陷主要损害来自巨噬细胞活化。破解其他病理途径是未来几年的关键挑战。噬血细胞淋巴组织细胞增生症(HLH,也称为噬血细胞综合症)是一种威胁生命的疾病,其中淋巴细胞和巨噬细胞的失控活化以及大量炎症细胞因子的分泌导致严重的高炎症状态。在过去的几十年中,研究人员已经对HLH的主要形式进行了鉴定,这些形式是由遗传缺陷引起的,这些缺陷会损害淋巴细胞的细胞毒性机制。最近还发现了与细胞毒性受损无关的HLH的其他遗传原因。此外,在严重感染,自身免疫和自身炎性疾病,恶性肿瘤和代谢紊乱的背景下,会遇到所谓的“获得性” HLH形式,也可能与原发性免疫缺陷有关。这意味着多种疾病机制都可能导致HLH。
介绍
HLH是一种罕见的,威胁生命的免疫失调状况,其特征临床症状和不受控制的高炎症反应的症状,包括发烧,血细胞减少症,肝脾肿大和高铁蛋白血症。该综合征可以在许多潜在的状况下发生,并且可以看作是免疫系统遗传或获得的无力应对触发因素(通常是传染原)的结果。独立于各种潜在原因,HLH的所有亚型均导致高细胞血症和活化淋巴细胞的积累器官和组织中的巨噬细胞。根据组织细胞学会,当满足八项或以上八项临床和实验室标准(表1中所示)或已证明对发展为HLH的高风险疾病进行分子诊断时,即可做出HLH诊断。在过去的几十年中,淋巴细胞细胞毒性的遗传缺陷已被确定为原发性HLH的主要原因。但是,HLH也可在正常细胞毒性的情况下发展。例如,还发现具有孟德尔遗传的炎性体活动障碍引起HLH 。然而,在一定比例的疑似原发性HLH病例中,没有进行分子诊断。此外,类似HLH的表现也可能与其他遗传缺陷(例如某些原发性免疫缺陷)组合出现。但是,在这种情况下,HLH被认为是获得的,而不是真正的主要HLH。获得性HLH,也称为巨噬细胞活化综合征(MAS)在临床和生物学上与原发性HLH相同,但其特征是缺乏疾病的家族史或缺乏(已知的)遗传缺陷,这些缺陷会导致患HLH的高风险(例如,影响淋巴细胞颗粒的突变-依赖性细胞毒活性)。HLH的获得性形式比主要形式更常见。感染,自身免疫/自身炎症性疾病和恶性肿瘤是获得性HLH最常见的可疑原因。
HLH的主要形式
淋巴细胞颗粒依赖性细胞毒活性的作用
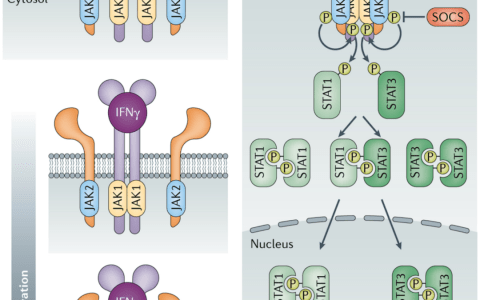
在人类中,HLH的主要形式是由编码T细胞和NK细胞细胞毒性机制的蛋白质成分的7个基因突变引起的(图1a)。这些成分在淋巴细胞的细胞毒性颗粒的生物发生、运输、对接、启动或膜融合中都具有非冗余功能。上述所有步骤都是在释放溶血素颗粒的内容物和杀死靶细胞之前进行的。其中5个基因突变导致家族性HLH(FHL),具有常染色体隐性遗传。在FHL 2型中,编码穿孔素(溶血素颗粒的关键成分)的基因突变阻止细胞毒性淋巴细胞在结合的同源靶细胞膜上形成孔隙。细胞膜穿孔是将颗粒酶释放到靶细胞的胞浆中并使后者随后发生凋亡。在FHL 3型中,编码Munc13-4的基因突变会破坏细胞毒性颗粒在质膜上的启动,从而为膜融合准备颗粒。在FHL 4型中,编码syntaxin 11的基因突变影响调节颗粒膜融合的圈套复合体的形成。这一步也受到编码Munc18-2的基因调控,Munc18-2是一种合成素结合蛋白,在伴随合成素11和协助反式陷阱复合物的形成中起作用。Munc18-2编码基因的突变也导致FHL 5型。与其他FHL亚型相比,许多FHL 5型患者会经历严重的肠病,因为Munc18-2在肠道上皮细胞中也有相关功能。编码小GTPase RAB27A的双等位基因突变和LYST的双等位基因突变分别解释了Griscelli综合征2型和Chediak-Higashi综合征中HLH的发生。Rab27A调节细胞毒性颗粒向质膜的末端运输,Rab27A与Munc13-4的相互作用对于细胞毒性颗粒的栓系和胞吐过程的完成是必需的。LYST的作用尚不清楚,它可能调节颗粒成熟的后期。HLH后两种主要形式也与色素减退有关,因为RAB27A和LYST蛋白也参与黑素体的成熟和运输。此外,在一部分Chediak-Higashi患者中观察到的进行性神经损伤表明LYST在大脑中有直接作用。
对原发性HLH的动物模型的研究已经提供了对机制的理解,通过该机制,颗粒依赖性细胞毒性的损害可导致表征该综合征的免疫稳态的严重扰动。当细胞毒性缺陷小鼠受到淋巴细胞性脉络膜脑膜炎病毒(LCMV)的攻击时,感染和抗原呈递细胞的持久性(不能被细胞毒性缺陷淋巴细胞所消除)会诱导过度的T细胞反应,巨噬细胞活化,并最终导致致命性细胞因子风暴。在这些情况下,HLH的发展是由细胞活性T淋巴细胞过度活跃所驱动(CTL)分泌高水平的干扰素-γ(IFNγ)。因此,淋巴细胞的细胞毒性起到限制T细胞反应的变阻器的作用。尽管这种机制是非冗余的,但CTL和NK细胞的细胞毒功能均在这种免疫调节中起作用。尽管CTL的细胞毒性介导LCMV清除,但NK细胞的细胞毒性限制了CTL的过度活化。
尽管HLH患者的整体临床和生物学特征具有相当的特征,但该疾病的发作和严重程度差异很大。细胞毒性损害的程度,无论是在人类HLH和其对应物,似乎是HLH 发作和严重程度的最好的预测。反过来,残余细胞毒活性的水平取决于突变的基因和突变的性质。对于上述各种HLH基因中最有害的突变,HLH总是在婴儿早期出现。相比之下,突变保留残余细胞毒活性与在HLH发作显著延迟关联,但可以使患者癌变。在最近的一项关于小鼠的报道之后,还有一个以上的与细胞毒性相关的基因中的单等位基因突变的积累是否会促进人类HLH表现的发展还有待观察。
XLP1和EBV感染控制能力受损
即使仅部分损害或明显不损害细胞毒性缺陷,也可以发生遗传确定的HLH形式。这是X连锁的情况下淋巴增生综合征(XLP),其通过在突变引起SH2D1A基因(在XLP1)和BIRC4基因。XLP患者极易受到EBV感染,并且大多数人会继续发展HLH 。SH2D1A编码SLAM相关蛋白(SAP),一种衔接蛋白,可与许多不同的SLAM相关受体相互作用并控制这些受体。缺乏SAP的细胞毒性淋巴细胞对EBV感染的B细胞的细胞毒性反应选择性受损(图1b)。这可能可以解释为什么EBV感染(i)是XLP1中HLH的主要诱因(但不是唯一诱因),并且(ii)偶尔诱发恶性淋巴瘤。
炎性体相关成分的作用
重要性炎性在HLH活化最近被识别强调增益的功能,炎性成分基因NLRC4突变。突变似乎破坏了NLRC4的封闭,抑制,紧凑状态。NLRC4-MAS患者出现反复发烧和严重的全身性炎症,使人联想到HLH患者,有些患者还患有小肠结肠炎。自发的NLRC4激活导致caspase-1的过度激活和IL18的过量产生(图1C)。由于NLRC4相关的炎性小体在造血细胞(巨噬细胞和树突状细胞)和非造血细胞肠道上皮细胞中高度表达并具有功能,因此人们很容易推测某些疾病症状是由于这些细胞中的NLRC4活化引起的。
在XLP2中,未发现NK细胞和CTL的细胞毒性活性存在缺陷。该疾病与相关联的失功能突变在BIRC4编码的X连锁抑制剂凋亡(XIAP)。因此,XLP2中由EBV驱动的HLH的潜在机制可能与XLP1中观察到的机制完全不同。值得注意的是,像患有NLRC4相关疾病的患者一样,很大一部分XLP2患者会发展出克罗恩氏样炎症性肠病。XIAP是一种抗凋亡分子,可抑制各种胱天蛋白酶的酶活性。因此,XIAP缺陷的淋巴细胞具有异常高的细胞凋亡率在体外。XIAP也参与许多其他途径。最近在小鼠中的研究表明,XIAP通过调节NLRP3炎性体和促炎细胞因子的产生在先天免疫和炎症中发挥作用。在人类中,这种炎症途径调节中的类似损伤可能是由凋亡细胞蓄积和EBV感染持续引起的,可能代表了关键的病理机制XLP2中的HLH。有趣的是,在XIAP缺陷患者中发现高水平的炎性细胞因子(特别是IL-18)的-即使在HLH复发。NLCR4和XIAP缺陷患者的疾病严重程度变化很大,这表明其他环境或个人危险因素可导致疾病发作。
因此,HLH-MAS患者基于疾病的遗传发现揭示了几种HLH免疫病理学的机制模型(图1)。经典模型涉及细胞毒性淋巴细胞的损伤,并导致不受控制的淋巴细胞活化,然后是巨噬细胞活化。在最近的模型中,原代巨噬细胞激活可导致淋巴细胞过度激活。在这两种情况下,淋巴细胞和巨噬细胞之间的正向,相互刺激的反馈回路可能会放大以HLH-MAS为特征的过度炎症综合征。
小鼠模型的研究还表明,先天免疫细胞(即巨噬细胞)有助于穿孔素依赖性HLH的发生。确实,ToD样受体(TLR)途径中的关键信号转导因子MyD88的失活显着降低了Munc13-4缺陷小鼠的HLH表现。类似地,在野生型小鼠中反复的TLR9刺激可以以T细胞非依赖性的方式诱导类似MAS的疾病。此外,IL10在该模型中具有重要的保护作用。
HLH的获得形式
在HLH的获得性(继发性)形式中,免疫失调通常是由诸如代谢紊乱,原发性免疫缺陷(PID),自身免疫/自身炎性疾病,恶性肿瘤(尤其是淋巴瘤)和EBV(图2)。在这些不同的情况下,可能有几种过程导致HLH-MAS,并且细节是推测性的。
HLH易患的其他遗传缺陷:代谢紊乱和PID
一些先天性代谢缺陷(诸如溶酶体酸性脂肪酶缺乏症和lysinuric蛋白不耐受),容易患HLH。HLH在这些情况下发展的机制尚不清楚,但可能是由于未降解底物的细胞内积累,这刺激了巨噬细胞活化并加剧了炎症。
出乎意料的是,HLH有时会在患有严重或部分T细胞缺陷的PID的情况下发展。这些缺陷包括IL2GR,IL7R,CD3e或RAG -1(严重缺陷)和ORA1,CD27或ITK(部分缺陷)的缺陷。在PID的情况下,HLH通常与病毒控制受损有关,并且可以独立于T淋巴细胞而发展,这表明病理生理 PID相关性HLH的特征不同于细胞毒性缺陷型HLH,后者的“过度活化” T细胞分泌大量IFNγ,激活巨噬细胞,从而驱动HLH的表现。同样,这种机制性循环似乎在最近报道的与IFN-γ受体缺乏有关的HLH病例中不起作用。这一发现进一步证明非T细胞依赖性和非INFγ依赖性机制也可能是HLH发病的基础。
HLH-MAS作为自身免疫/自身炎性疾病的并发症
历史上,术语“ MAS”代替“ HLH”用于儿童风湿病。HLH(10%)的发生率最高的是发现全身性幼年特发性关节炎(SJIA),其次是系统性红斑狼疮,成人斯蒂尔病,和川崎病。尽管对HLH-MAS的病理生理学尚未完全了解,但在大部分sJIA患者中巨噬细胞激活的亚临床特征的存在表明,潜在的炎症性疾病降低了触发不受控制的HLH-MAS的阈值。除了与NLRC4相关的HLH外,HLH还常常使涉及自发性炎性体活化的自身炎症性疾病(如家族性地中海热和与氯氰菊酯相关的周期性综合征)复杂化。
HLH与恶性疾病
绝大多数HLH触发恶性肿瘤是淋巴瘤(主要是T/NK细胞淋巴瘤,而且B细胞淋巴瘤)和白血病,具有可能性随着年龄的增加。EBV通常作为共同触发因素或引起潜在的恶性肿瘤。恶性细胞持续的抗原刺激和促炎性细胞因子的分泌可能构成了病理生理机制之一。此外,在双等位基因PRF1,STXBP2和最近已经报道了原发性细胞毒性相关的HLH患者的亲属中有STX11突变,以及患癌风险的轻度增加。
感染相关性HLH
疱疹病毒(尤其是EBV)是HLH初级和次级形式中HLH发作的主要诱因。这可能与EBV是免疫系统的有效激活剂有关。它可以直接感染呈递抗原的B细胞,并持续存在于体内。EBV也可能直接靶向T淋巴细胞,正如亚洲报道的HLH病例中经常观察到的那样。还涉及其他病原体(包括原生动物,细菌和真菌)。同样,感染因子在网状内皮系统中的持久性可能是一个重要因素,因为利什曼原虫,结核分枝杆菌或鼠伤寒沙门氏菌感染在这种情况下经常被观察到。
结论
尽管现在已经清楚地确定了受损的淋巴细胞颗粒依赖性细胞毒性活性与HLH的主要形式之间的联系,但是越来越多的证据支持存在其他免疫病理学途径来治疗HLH。最近的工作表明,巨噬细胞的炎性体活性的初步激活(通过遗传和/或环境因素)解释了某些形式的HLH的发病机理。表征参与HLH发育的其他途径可能(i)强调了免疫稳态中以前未曾想到的调节机制;以及(ii)改善表现出正常水平的淋巴细胞细胞毒活性的HLH患者的创新治疗策略的设计。这是未来几年的主要挑战。


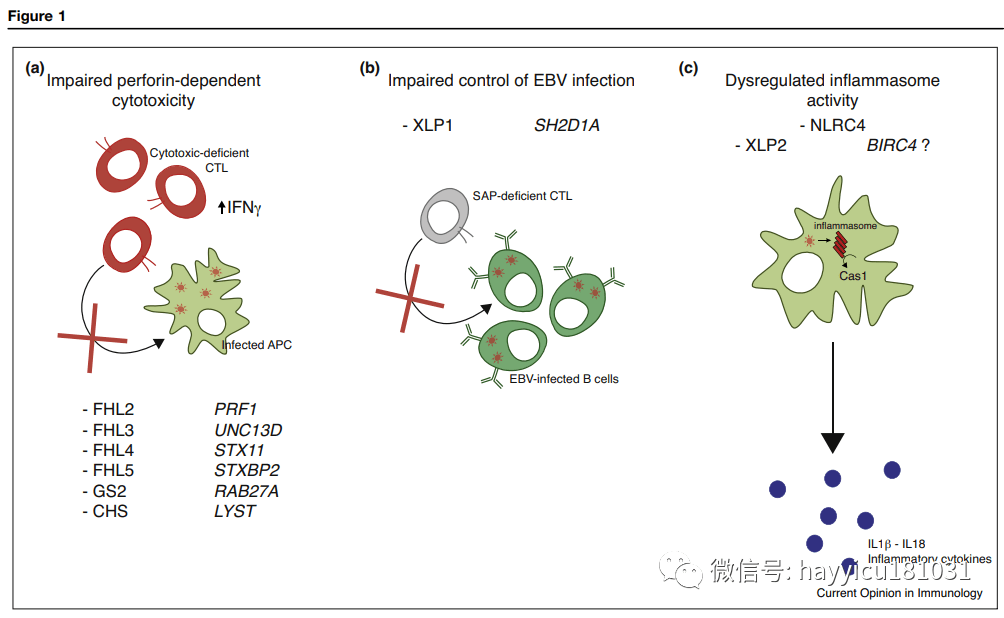
Immunopathological mechanisms leading to primary forms of hemophagocytic lymphohistiocytosis (HLH). (a) Failure of cytotoxicity-deficient lymphocytes to eliminate infected and antigen-presenting cells (APC) leads to a persistent cytotoxic T lymphocytes (CTL) activation and secretion of high levels of IFN-g, the main driver of macrophage activation and HLH development. (b) In XLP1, defective signaling in SAP-deficient CTL impairs killing of EBV-infected B cells leading to persistent immune activation and HLH development. (c) Persistent (as in NLRC4 mutants) and/or dysregulated (as proposed in BIRC4 mutants) activation of inflammasome could lead to HLH development that bypass the primary requirement of T lymphocyte activation. In these conditions, T lymphocyte activation could occur secondary to macrophage activation; FHL: familial HLH. GS2: Griscelli syndrome type 2; CHS, Chediak-Higashi syndrome; EBV, Epstein Barr virus.
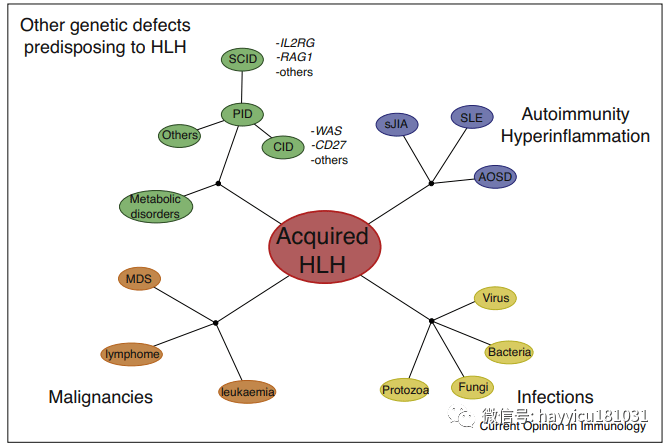
Acquired HLH as a complication of other immune alterations. Several immune dysregulations affecting the control of the immune response (primary immune deficiencies (PID), persistent infections, malignancies, autoimmune or hyperinflammatory disorders, among others), can lead to the development of acquired forms of HLH. Several processes probably lead to HLH in these various contexts. CID: combined immu
—Curr Opin Immunol. 2017 Dec;49:20-26. doi: 10.1016/j.coi.2017.08.004.
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫