翻译:杨靖 李沂玮 编辑:顾乔
运用静脉-动脉体外膜氧合(VA-ECMO)治疗难治性心源性休克已变得越来越普遍。建立VA-ECMO的目的有两个:首先是为重要器官提供灌注,其次是减少心肌耗氧量并可能促进心肌恢复。据报道,由于多种原因,VA-ECMO后的存活率低至25%至45%。中心和外周VA-ECMO的一个潜在并发症是左心室扩张。由于不可避免的左心室(LV)卸载不完全,大多数接受VA-ECMO的成人患者可能会出现一定程度的扩张。这与置管方法无关。10头猪随机通过外周或中心插管接受VA-ECMO的结果证明了这一点。两组在前5小时均测量左心室功能。研究人员发现,两组的左心室射血分数和每搏输出量均有所减少,同时左室扩张很常见,左室舒张末期容积(LVEDV)和左室收缩期末容积均有相应增加。左室扩张的临床意义具有一定的理论意义,常与心源性休克的根本原因及左室功能障碍的严重程度有关。在本文中,作者将讨论外周ECMO中左心室的扩张,因为它仍然是心源性休克最常见的治疗方法。虽然没有大型的随机对照研究比较左室在VA-ECMO期间的卸载情况,但作者认为应该始终进行左室减压。
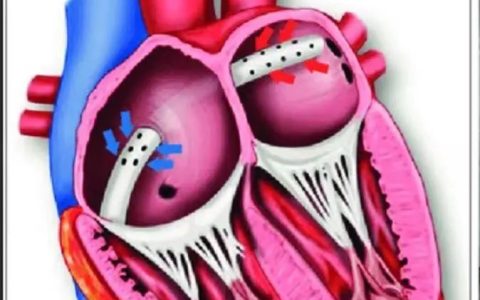
传统的外周VA-ECMO置管包括股静脉置管延伸至右心房和股动脉置管。静脉血随后通过循环最终到达左心室引起左室扩张。在严重的左室功能不全时,左室无法将血液排出,从而加重扩张。如果患者伴有主动脉返流,这个循环只会恶化。此外,当动脉置管向全身输送含氧血液时,来自置管的逆行血流增加了后负荷。严重受损的左室无法抵抗这种增加的后负荷,从而促进左室的进一步扩张。随着持续的扩张和容量过负荷的恶化,左心室可能会出现心肌张力和氧耗需求量的增加。在这种情况下,心肌恢复可能比较困难。这种恶性循环的下游效应不仅仅是心肌劳损。左心室衰竭常与二尖瓣环扩张和二尖瓣功能反流(MR)的发生有关。二尖瓣功能不全的恶化导致左心房压力增加,并可能导致肺水肿。左室功能不全严重到主动脉瓣关闭不全,且有主动脉返流的患者,其左室扩张及MR程度较高。此外在未收缩的左心室中,血液停滞会增加血栓形成的风险。Hireche-Chikaoui等人阐述了这一现象,并报告了几个案例,其中在VA-ECMO期间,主动脉瓣血流减少,会导致主动脉根部血栓形成。虽然这一事件的真实性尚不清楚,但观察性研究表明,VA-ECMO术后心内血栓的发生率高达4%至10%。近一半的血栓形成发生在主动脉根部,这种情况的后果是灾难性的。
外周VA-ECMO治疗期间,可以使用多种方法减轻左室负荷。最简单、侵入性最小的方法之一是使用主动脉内球囊泵(IABP)。IABP不仅能降低收缩期后负荷,而且能促进卸载,降低心肌耗氧量。Petroni等人进行了一项前瞻性观察研究,研究了心源性休克患者伴随IABP和VA-ECMO支持的血流动力学变化。在VAECMO期间,他们在停止IABP支持之前和之后30分钟评估了12名患者。他们发现当IABP暂停时,患者肺动脉压升高,左室收缩压和左室室压升高,肺动脉搏动减弱。当IABP恢复时,血流动力学改善,左室扩张标志物减少。基本上没有随机对照试验来比较有无IABP支持的VA-ECMO患者的临床结果。
然而,在对日本数据库的回顾性研究中,Aso等人从大量使用VA-ECMO联合IABP反搏治疗心源性休克的患者中提取数据。在倾向匹配后,作者检测了仅VA-ECMO组的533例患者和IABP加VA-ECMO组的533例患者。他们发现IABP + VA-ECMO组患者住院死亡率(55% vs 64%)和28天死亡率(48% vs 58%)在统计学上显著降低。此外,IABP + VA-ECMO组撤机成功率为82%,而VA-ECMO组撤机成功率为73%。本研究与Cheng等人对1517例合并患者的观察分析形成鲜明对比,其中单纯VA-ECMO组与IABP + VA-ECMO组之间无生存获益(21% vs 28%)。然而,在这项分析中,16项研究中只有5项研究在开始VA-ECMO时插入IABP。重要的是要注意这种显着偏倚、评估的患者数量、研究质量不如Aso等人报道的观察结果。同样值得注意的是,在这两项研究中,与IABP使用相关的并发症发生率相对较低。然而,在某些情况下,放置IABP可能是不合适的,如在凝血功能异常的患者或存在明显的主动脉返流的情况。一般来说,IABP是微创和安全的,可以很容易地作为VA-ECMO期间的减轻左室压力的装置。
另一种方法是通过轴流泵装置实现,如Impella(Abiomed U.S., Danvers, MA)。其导管经过微型轴流泵,由股动脉逆行跨主动脉瓣进入左心室,建立左心室-升主动脉引流途径。Impella提供的血流支持不受心率和药物影响,而是通过不同尺寸的选择和支持水平及左心室和主动脉的压力梯度的设定控制左心室卸载的速率和流量。Eliet等为了研究Impella对血流动力学标志物的影响,包括多普勒肺动脉瓣口流速-时间积分(pVTI)和LV舒张末期直径(LVEDD),纳入了11例VA-ECMO后放置LV减压装置的患者,比较在Impella血流量上升期间pVTI和LVEDD的变化。结果发现,随着Impella血流量的增加,pVTI逐渐增加,而LVEDD逐渐下降。此结果表明,肺功能的改善和左室减压是逐步发生的。除此之外,研究还发现呼气末二氧化碳可作为监测肺血流量的替代指标,且其也与Impella血流量成正比。值得关注的是,Impella可实现个性化减压——即根据患者实际情况设定LV所需的减压程度。
来自Lim等在VA-ECMO患者中应用Impella装置,发现Impella装置能改善肺动脉高压和右心室血流动力学。研究纳入了6例心源性休克患者,在Impella支持后2小时测定肺动脉压力,发现肺毛细血管契压和肺血管阻力较Impella支持前显著下降,从而降低右心室后负荷,搏出量增加,其中4/6例患者达到长期存活。与既往研究结果相似,出血和溶血仍是Impella支持的常见并发症。心源性休克有很多表现形式,常常不局限在左室功能障碍,肺水肿和右心室后负荷逐渐增加是心源性休克常见的并发症。应用Implella装置减压可以减少右室做功,还能提供并维持稳定的血液动力学支持,为右室功能的恢复提供了安全和有效的桥接。
Fiedler等回顾性分析了2015年~2017年期间,在马萨诸塞州综合医院接受VA-ECMO治疗的59例患者。有12例患者应用了Impella装置进行LV减压,总体存活率为58%,其中包括5例患者最终心肌恢复。非存活者患者中,5例超声心动图显示存在LV扩张和运动功能减退。7例患者出现溶血并发症,5例出现出血并发症。研究结果显示,与单独VA-ECMO支持组相比,应用Impella利于LV减压,LV功能明显得到改善,存活率增加。
截止目前,尽管缺乏大量随机对照研究证明Impella联合ECMO能实现LV减压,但已有越来越多的小型回顾性研究或病例报道肯定了Impella的应用价值及广泛前景。Cheng等认为Impella联合VA-ECMO可实现LV减压并向前推动血流,避免血液瘀滞。Koeckert等报道了一例70岁心源性休克患者,在应用VA-ECMO后出现肺水肿和呼吸衰竭,置入Impella装置后LV得到减压,随即氧饱和度上升。5天后成功撤离VA-ECMO和Impella,此时心肌功能已得以恢复。Pappalardo等发表了一项Implella联合VA-ECMO支持的最大规模的回顾性研究,研究一共纳入157例患者,其中34例应用Implella支持减压。结果显示,与单独应用VA-ECMO相比,VA-ECMO联合Implella组的住院死亡率显著降低(47% VS 80%),疾病康复成功率显著增高(20% VS 76%)。由于VA-ECMO联合Implella组的存活率更高,其机械通气时间更长,血液滤过率也更高。除此之外,与既往研究结果类似,VA-ECMO联合Implella组的溶血发生率较高(33% VS 76%),但出血发生率在两组之间无显著差异。
虽然IABP和Impella是侵入性最小的LV减压设备,但目前已有许多新的微创技术和经皮设备被成功应用并报道。Avalli等经皮颈内静脉插管,到达肺动脉,实现充分的LV减压。Aitagari等报道了经皮房间隔-左心房引流术进行LV减压,其基本原理与TandemHeart系统相似,即流入套管经股静脉经房间隔穿刺后置入左心房,建立左房-股动脉引流途径。也有一些报道描述了经股动脉或锁骨下动脉置管,逆行至主动脉,建立引流途径。以上减压技术虽然存在风险,但有助于受损心脏的LV减压。由于此类研究证据缺乏,所以关于不良结局和死亡率的相关数据均不足,在一定程度上,其应用受到了限制。但基于绝大多数研究报道,当存在LV卸载不足时,可选择多种方法进行LV减压。未来需要更多大型随机试验进一步评估上述措施对生存指标的影响。
综上所述,VA-ECMO作为心源性休克的抢救措施已较为普遍。当LV功能严重障碍时,VA-ECMO的应用可能加剧左室后负荷,而严重受损的LV无法抵抗增加的后负荷,进一步导致左室扩张,进而出现加重MR、出现肺水肿和血流瘀滞,增加血栓形成风险。除此之外,LVEDV的增加可导致心肌室壁张力增加,引起心肌氧耗增加,不利于心肌功能恢复。由于VA-ECMO患者的生存率仍较低,因此尽量减少VA-ECMO并发症尤为重要。尽管LV减压技术存在风险,但诸多文献支持其有助于受损心脏的LV减压和心肌功能的恢复。对于VA-ECMO患者是否应常规进行左室减压,不论是支持或反对,其证据的说服力都较为微弱。基于以上,我们建议VA-ECMO患者常规进行LV减压,以防止不可避免的LV扩张。未来需要更多大规模高质量的随机研究进行验证。
文献链接:
1.支持:https://pan.baidu.com/s/1DS5fhzMZkzBiyxu6e2xgrg
2.反对:https://pan.baidu.com/s/1vcI1hcV6x-oah6FH0gZn7w
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫