心源性休克是心肌衰竭的严重疾病状态,死亡率很高。随着医疗技术的进步和医务工作者的学习熟悉,静脉-动脉体外膜氧合(VA-ECMO)的应用日益增加,人们对VA-ECMO治疗时逆向动脉血流的生理后果也越来越感兴趣。
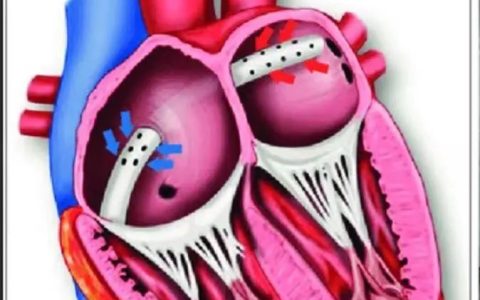
外周VA-ECMO辅助时含氧血液通过动脉导管返回至体循环,返回至主动脉的含氧血液以反向或逆行方向流动,并与心脏产生的顺行循环竞争。对于心源性休克行VA-ECMO辅助的重症病人,这种逆行动脉血流可导致后负荷显著增加从而引起左心室(LV)扩张。这一现象可表现为左心房(LA)扩大、肺水肿、血流瘀滞甚至心腔内血栓形成,上述所有问题都会增加心肌氧耗,损害心脏康复。因此,通过LV减压预防和治疗LV扩张已成为越来越普遍的做法。一般认为,对存在LV扩张的VA-ECMO病人,LV减压可能对心肌恢复和存活率有益;但是LV减压技术存在显著的风险。此外,目前的数据并不支持对所有VA-ECMO病人常规行LV引流。
传统上,LV减压一般通过外科开放手术放置导管或装置来实现。中心LV减压通常将大直径导管由右上肺静脉或心尖直接放置于LV心尖部。这一过程本身是有创的,传统上通过正中胸骨切开或胸廓切开术进行。中心LV减压主要是由较大尺寸的导管提供充分的LV引流,且有部分支持者认为通过其他方式实现的LV减压不够可靠。与较新的LV减压替代方式相比,这一方法费用昂贵且创伤大,仅对经胸心脏手术后出现的心源性休克需VA-ECMO辅助且胸骨仍然开放的外科病人才更为适用。然而当VA-ECMO辅助的难治性心源性休克病人存在血流动力学不稳定时,中心LV减压带来的不良后果会更加显著,病人的发病和死亡风险也会相应提高。
随着时间的推移,一些新的LV减压设备开始涌现。从主动脉内球囊反搏(IABP)到房间隔造口术,再到如Impella和TandemHeart一样的经皮心室辅助装置(pVAD),许多新的微创技术和经皮设备已经投入应用。Meani等的一项系统评价发现LV减压的方法有超过12种之多,其中实际LV减压的位置有LA(31%)、主动脉(27%)、经主动脉(27%)、LV(11%)和肺动脉(4%)等。
目前已有上述技术的成功应用报道,但其证据主要来自病例分析和小型回顾性研究。重要的是,鉴于上述多数研究同时采用了其他替代治疗方式,它们评价各种引流装置LV减压能力的充分性就受到了一定限制。这些替代标志物包括改善血流动力学状态、降低实验室缺血指标和减少影像可见的淤血等。因此,目前迫切需要高质量的研究以专门评估上述措施的生存指标。
在没有前瞻性随机试验的前体下,集合的回顾性观察研究可能是评估VA-ECMO病人LV减压与生存率之间关系的次选方法。目前来自较大的汇总研究的数据也是模棱两可:要么未能发现存活率的显著差异,要么存在明显偏倚很难得出适用的结论。Cheng等的一项纳入了16项研究1517名病人的观察性meta分析发现,与单独使用VA-ECMO相比,IABP联合VA-ECMO治疗未能发现存活率获益。Patel等发表了一项Impella联合VA-ECMO(ECPELLA组)与VA-ECMO(VA-ECMO组)比较的美国最大规模的回顾性研究。结果发现与VA-ECMO组(78%)相比,ECPELLA组的死亡率显著降低(57%)。但该研究样本量小(ECPELLA组30人,VA-ECMO组36人)且为回顾性研究,其结果解读受到限制。重要的是,两组病人都同时采用了包括LV引流和/或IABP等其他减压措施。事实上,VA-ECMO组病人未采用额外的引流或IABP措施的比例仅占14%。
除缺乏关于VA-ECMO期间LV引流益处的高质量证据之外,对于危重病人行LV引流还存在着留置和维持LV引流装置及插管相关的其他风险。所有形式的LV引流在某种程度上都是有创的,均可能引起特定的并发症。先前的meta分析和大规模回顾性研究表明,VA-ECMO辅助的重症病人住院期间的死亡率高达55%至75%,这提示仅仅VA-ECMO辅助时,重症病人的发病率和死亡率已经非常高(,加用其他有创措施后其死亡率可能会更高)。VA-ECMO辅助期间出现的血管损伤、肢体缺血、间隔室综合征、出血、急性肾损伤和卒中等并发症可能使病人的生活质量明显降低,上述并发症的发生与病人死亡率和停止治疗率的增加密切相关。
大多数关于置入左室减压装置的VA-ECMO研究,几乎没有报道过明确的左室减压相关并发症。部分原因可能是VA-ECMO和左室减压的多学科治疗团队和中心具有丰富的临床经验。然而,由于左室减压多数并发症是非特异性的,与VA-ECMO治疗本身的并发症相似,我们怀疑有忽视并发症的可能性。
经间隔途径虽然比开放手术置管侵袭性小,但与医源性房间隔缺损(iASDs)有明确相关性。过去认为iASDs是一种良性疾病,可能会自发闭合,没有太大不良影响。然而,越来越多的证据表明,iASDs不仅比以前认为的持续时间更长,而且出现了不良结局,包括单向和双向分流。
在2015年的一项前瞻性研究中,Schueler等人报道了经间隔经导管二尖瓣修复术后6个月时iASDs的发生率为50%。在这项研究中,6个月内16.6%的iASDs患者死亡,非iASD组仅3.3%患者死亡,差异有统计学意义。虽然iASD仅与死亡率相关而非呈现因果关系,但我们认为持续的iASD和从左到右或从右到左的分流可能会阻碍VA-ECMO撤离和患者心脏恢复。
除了主动脉破裂、主动脉夹层和心脏填塞等致死性事件外,置入和使用微型轴流pVADs相关风险主要是血管并发症,尤其是出血和溶血。这些并发症在设备移动和位置不正时可能会更严重。回顾性分析EUROSHOCK数据库,包括Impella LP 2.5患者,其中7.5%患者并发溶血,需要输血治疗。Badiye等人收集了更高比例的高流量Impella病例,发现溶血(62.5%)和输血(65%)发生率更高,平均每个患者输注红细胞7.5 U。但他们的研究没有发现溶血和短期死亡率之间的直接联系,移植前输血与抗原同种致敏作用和移植后死亡率相关。
如前所述,对于仍在手术台上行胸骨切开术或胸廓切开术的患者,通过中心插管进行左室减压是最安全的。对于左室血栓、心内分流、机械主动脉瓣等患者禁用pVAD Impella,重度主动脉狭窄、中度至重度主动脉功能不全、重度二尖瓣狭窄、严重外周动脉疾病患者慎用。TandemHeart pVAD与Impella相似,但在主动脉狭窄、机械主动脉瓣或左室血栓患者中并非禁忌。最后,IABPs禁用于中度至重度主动脉功能不全、重度主动脉粥样硬化性疾病或严重外周动脉疾病的患者,心律失常患者慎用。
目前,左室减压时机的选择主要遵循专家意见和医疗机构的经验。虽然存在用于预测VA-ECMO患者预后的评分系统,但并没有类似的评分系统可以预测哪些患者从左室减压中获益最大。虽然VA-ECMO患者左室减压有积极作用,但在患者的选择、最佳干预方法、最佳干预时机等方面尚未达成共识。由于患者的异质性、数量少和干预措施的不同,设计和开展针对这一特定人群的研究具有挑战性。由于目前关于左室减压存活指标的证据尚不明确,且左室减压治疗并非没有风险,因此我们不建议VA-ECMO患者常规进行左室减压。仍需高质量的前瞻性研究来帮助并指导这一类危重病人的管理。
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫