摘要
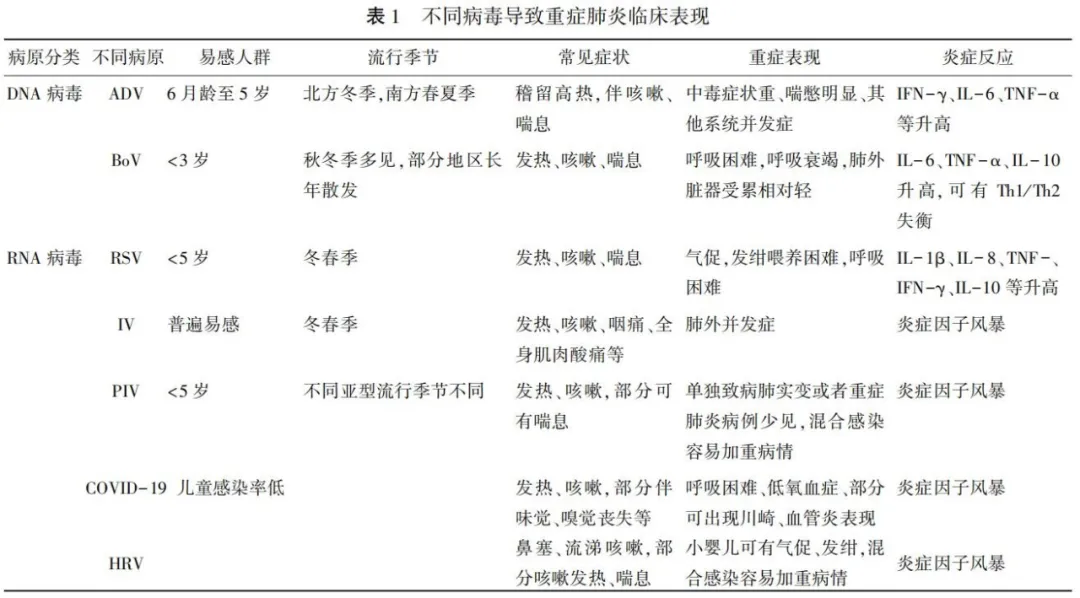
1 病毒感染所致的CAP
1.1 RSV 呼吸道合胞病毒
RSV是5岁以下儿童急性下呼吸道感染最重要的病毒病原,2岁内儿童95%以上曾感染过RSV,冬春季发病率较高。前驱期可出现流涕、咳嗽等症状,可伴有发热;其后出现呼吸困难、喂养困难、精神萎靡等,查体可以发现鼻扇、三凹征等,重症时出现发绀、听诊呼气相延长、闻及双肺广泛哮鸣音及湿音、心动过速和脱水征等。月龄更小,更易出现喘息、呼吸困难、呼吸衰竭及重症下呼吸道感染。除呼吸系统疾病外,心血管系统受累及中枢神经系统均可累及。极少数病例可出现低体温、皮疹、血小板减少和结膜炎等。
1.2 ADV 腺病毒
儿童CAP中4%~10%由ADV感染引起,多发于6月~5岁儿童。婴幼儿更易发生重症腺病毒肺炎,以3型及7型多见。我国北方冬季高发,南方春夏季高发。ADV潜伏期为2~21 d(平均3~8 d),起病急骤,稽留高热,伴咳嗽、喘息,轻症一般在7~11 d体温恢复正常,重症发热和喘息的发生率高于轻症,且高热可持续2~4周,重症患儿一般情况差,中毒症状重、喘憋明显、出现其他系统并发症等。肺部听诊早期为干啰音,3~7 d后出现湿啰音。影像学病变以双肺受累最为常见,肺实变发生率高达40%。
1.3 IV 流感病毒
在流感流行季节,儿童罹患率为20%~30%,某些高流行季年感染率可高达50%左右,各年龄段普遍易感。一般在急性感染后1~4 d发生肺炎,儿童流感CAP以发热、咳嗽为首发症状,可高热伴有咽痛、鼻塞流涕,部分有畏寒、头痛、全身肌肉酸痛、乏力、食欲减退等全身症状。重症流感病毒肺炎可出现心肌损害、肝功能损害、中毒性脑病、电解质紊乱、多脏器功能衰竭、噬血细胞综合征等肺外并发症,肺部影像学主要表现为斑片影、间实质病变、磨玻璃影和胸腔积液。
1.4 COVID-19
COVID-19为新发新型β冠状病毒,潜伏期1~14d(多为3~7 d)。目前儿童最小发病年龄为出生30 h,最大为17岁,但儿童感染率较低(占2.4%左右),最常见的临床表现为发热、咳嗽。部分患者以嗅觉、味觉减退或丧失等为首发症状,少数患者伴有鼻塞、流涕、咽痛、结膜炎、肌痛和腹泻等。1岁以下儿童危重症发生率高,重症患者多在发病1周后出现呼吸困难和(或)低氧血症,严重者可快速进展为急性呼吸窘迫综合征、脓毒症休克、难以纠正的代谢性酸中毒及多器官功能衰竭等。41%患儿影像学无异常,影像学早期表现为以肺外带为主的多发小斑片影及间质改变,进而发展为双肺多发磨玻璃影、浸润影,严重者可出现肺实变。目前国外报道也显示儿童重症新冠病毒感染,易导致全身炎症反应,出现类似川崎病、血管炎等表现。
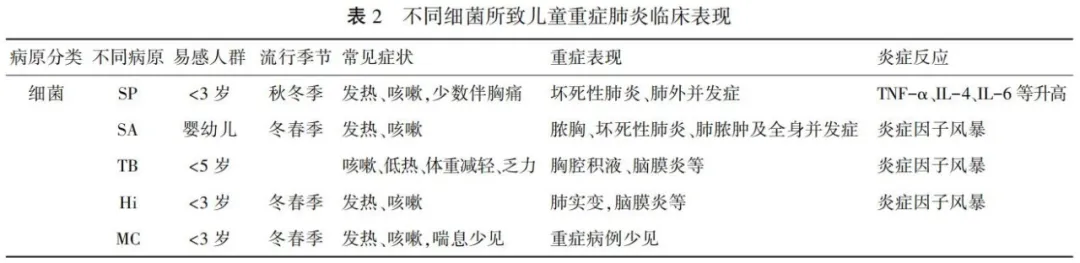
2 细菌感染所致的CAP
2.1 SP 肺炎链球菌
SP是5岁以下儿童死亡的主要病原,3岁内婴幼儿多见,秋冬季节多见。侵袭性肺炎链球菌感染可以致血流感染、脑膜炎等,也可以并发重症肺炎和坏死性肺炎。发热咳嗽为主要症状,少数有胸痛表现。小年龄肺炎链球菌重症感染者,肺部表现多样,且易出现肺外并发症。随着肺炎链球菌疫苗推广接种,重症病例有所减少,但不应忽视疫苗覆盖外肺炎链球菌菌株所导致的感染。肺炎链球菌感染所致坏死性肺炎患者年龄小,住院时间长,更易出现低氧血症和合并肺外并发症,当坏死性肺炎患儿WBC>17.66×10^9/L,CRP峰值>157.5 mg/L,PCT>1.54 μg/L时,应警惕肺炎链球菌感染。
2.2 SA 金黄色葡萄球菌
除了肺炎链球菌,金黄色葡萄球菌也是儿童细菌性CAP的重要病原菌,是引起儿童复杂性CAP的重要病原菌之一。婴幼儿感染多见,分甲氧西林敏感金黄色葡萄球菌(MSSA)和耐甲氧西林金黄色葡萄球菌(MRSA),其中MRSA起病急、病情进展快,存在耐药,预后差。国内儿童社区获得性MRSA(CA-MRSA)肺炎报道提示,该菌感染病死率较高。SA所致的儿童复杂性CAP,其临床表现包括局部并发症(如肺炎旁积液、脓胸、坏死性肺炎和肺脓肿)和全身并发症(如菌血症、多器官衰竭、急性呼吸窘迫综合征、弥散性血管内凝血等)。
2.3 TB
2018年全球新发儿童结核病约为112万例,死亡儿童高达20万。儿童每年新发MDR-TB病例为2.5万~3.2万,死亡率高达21%。
儿童结核病以肺结核为主,其主要危险因素有:(1)密切接触史;(2)年龄<5岁;(3)HIV感染;(4)严重营养不良。儿童结核病表现多为慢性、持续性症状。最常见症状包括:咳嗽、发热、纳差、体重减轻或营养不良、乏力和活动减少。
重症结核病和预后较差的高危人群,如婴幼儿、HIV感染儿童和重症营养不良儿童中,对有以下肺外表现需要进一步检查以排除肺外结核病:(1)抗生素治疗无效的脑膜炎,伴亚急性发作和(或)颅内压升高;(2)胸腔积液;(3)心包积液;(4)腹腔积液导致的腹部膨隆;(5)无痛性的肿大淋巴结,不伴有瘘管;(6)无痛性的肿大关节。
2.4 其他
此外,卡他莫拉菌(MC)、流感嗜血杆菌(Hi)也是儿童肺炎常见的病原菌。Hi肺炎多见于5岁以下儿童,MC多见于婴幼儿,一般不引起重症病例。大肠埃希菌和肺炎克雷伯菌(KP)虽不是CAP的常见病原,但一旦感染,易引起重症病例。KP多见于医院获得性感染,其感染多病情进展快,常规抗生素耐药机率高,对常规治疗效果欠佳,且考虑细菌感染所致的CAP患者,需警惕KP感染。
3 非典型病原所致的CAP
3.1 肺炎支原体(MP)
MP是引起儿童CAP的重要病原之一。在流行期间可导致人群中20%~40%的CAP,夏秋季更为常见。主要临床表现发热、咳嗽,中高度发热多见。部分患儿发热时伴畏寒、头痛、胸痛、胸闷等。病初大多呈阵发性干咳,少有黏痰,偶有痰中带血,个别可出现百日咳样痉咳,病程可持续2周及以上。多无气促和呼吸困难,婴幼儿症状相对较重,可出现喘息、呼吸困难。年长儿可有肺部实变。约25%的MPP患儿累及其他系统,常发生在起病2d至数周。
3.2 肺炎衣原体(CP)
CP也是CAP常见病原,感染大多数(约70%)无症状或仅有轻微症状,少数(30%)有严重的临床表现。病程可急可缓,可复发或再感染,或呈携带状态。病初多为非特异性流感样症状,如咽炎、喉炎等,期间患者会出现发烧、声嘶、咽痛和头痛等。其后的1~4周内出现轻度肺炎,其特征是咳嗽持续数周。常存在非特异性症状,如厌食、恶心等。严重的情况下,患者可能会出现严重的呼吸困难、胸膜炎、嗜睡,亦可有类似于脑膜炎表现,如高热、颈部僵硬和头痛。少见的肺外表现包括心血管疾病或神经系统疾病、荨麻疹、多形性红斑、结节性红斑、皮肤血管炎等。
3.3 嗜肺军团菌(LP)
LP是一种需氧革兰阴性杆菌,是2%~15%需要住院治疗的CAP患者的病因。从接触到症状出现约为2至10 d,也可长达20 d。军团菌肺炎患者常有非特异性流行病学史(如洗澡、旅行史和邮轮旅行)。临床可表现为发热、寒战和干咳或湿咳,1/3患者出现咳血。部分出现肌肉疼痛、头痛、疲倦、食欲不振、共济失调、胸痛、腹泻或呕吐,以及神经系统症状。重症患者可迅速导致急性呼吸窘迫综合征和多器官功能障碍综合征。
4 真菌感染所致的CAP
真菌感染也是引起儿童重症肺炎的病原之一,多见于院内感染,社区感染少见。1995—1998年美国10 617例院内感染患者中,真菌感染占8.4%,其中肺部真菌感染居内脏真菌感染首位,占50%~60%。免疫缺陷、长期使用免疫抑制、长期抗生素使用、侵入性操作等患者更易合并真菌感染。侵袭性肺部真菌感染是指真菌侵入气管支气管及肺组织引起的感染,不包括真菌寄生及过敏引起的肺部疾病。常见的引起感染真菌包括曲霉属、念珠菌属和隐球菌属。侵袭性肺部真菌感染患者多数有发热、咳嗽,少许有胸痛和咯血。重症患者可出现气急、气促、呼吸困难等。胸部CT出现早期胸膜下密度增高的结节实变影和(或)楔形实变影,病灶周围出现晕轮征、新月空气征等都可能提示真菌感染。部分患者还可出现多发结节,肿块,树芽征,中心小叶结节和钙化等。对存在真菌感染危险因素的患者,出现肺部症状加重,且常规抗感染治疗效果欠佳,需警惕合并真菌感染。
5 混合感染
6 其他情况对儿童重症肺炎影响
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫