一、关键前提:危重症中的问题不是“凝血不足”,而是“调控失衡”
长期以来,凝血障碍被简化理解为“要么出血,要么血栓”,但近年来的证据一致表明,危重症患者中更普遍存在的是凝血调控网络的失衡(dysregulation),而非单一凝血因子或血小板的绝对缺乏【1,7】。在脓毒症、血液系统恶性肿瘤、体外生命支持(extracorporeal life support,ECLS)及血栓性微血管病中,炎症、内皮损伤与凝血系统持续交叉激活,使患者处于一个高度不稳定的凝血状态【7】。
二、第一阶段:微血栓形成——“隐匿的高凝状态”
在 ICU 早期或病情活动阶段,常见的是微血管层面的凝血激活:
● 内皮激活,von Willebrand factor(vWF)释放
● 血小板黏附、聚集并参与免疫反应
● 凝血级联反应持续低水平启动
在血液系统恶性肿瘤 ICU 患者中,大样本人群研究显示,静脉血栓栓塞(venous thromboembolism,VTE)的发生率显著升高,即便校正混杂因素后,危重状态本身仍是独立危险因素【2】。这一阶段的特点是:血栓往往发生在微循环或器官层面,而非典型的大血管血栓。
三、第二阶段:血小板与凝血因子消耗——“为出血埋下伏笔”
随着微血栓形成持续存在,血小板和凝血因子被不断消耗。PLOT-ICU 国际前瞻性队列研究显示,约 43% 的 ICU 患者出现血小板减少,并且这一现象与 90 天死亡率显著相关【3】。值得强调的是,血小板减少并不意味着“凝血功能减弱”,相反,它往往反映了血小板在炎症、免疫防御及微血栓形成中的过度参与和消耗【4】。正如“Sepsis-induced thrombocytopenia 十条建议”所指出的,血小板并非被动止血成分,而是主动参与凝血–免疫网络的重要调节者【4】。
四、第三阶段:继发性高纤溶——临床出血真正出现
在凝血系统长期激活并出现消耗后,机体会启动纤溶系统作为“反调控机制”:
● 组织型纤溶酶原激活物(tPA)释放增加
● D-二聚体及纤溶复合物显著升高
在 ECMO 患者的前瞻性研究中,研究者发现,在临床出血发生前,tPA、D-二聚体及 纤溶酶-抗纤溶酶复合物已明显升高,提示病理性高纤溶是出血的重要前驱信号【8–9】。因此,ICU 中出现的出血,往往是前期凝血激活和消耗的“下游表现”,而非单纯抗凝或操作所致。
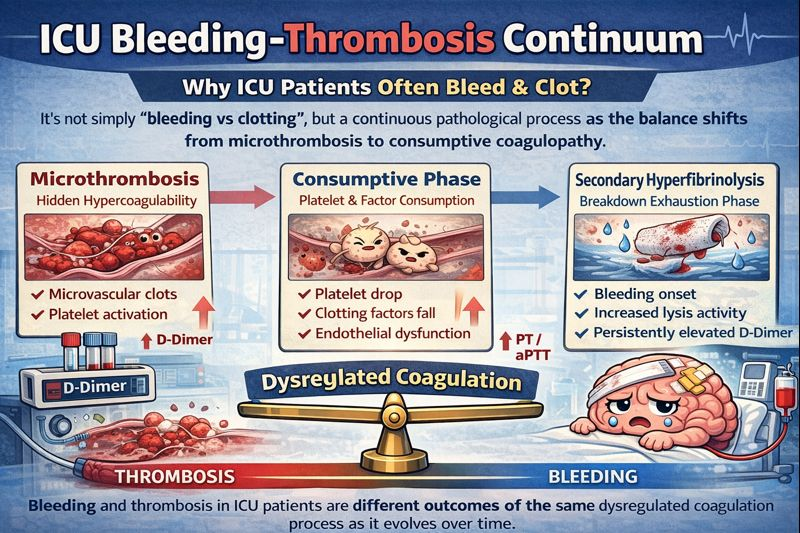
本公众号作者补充机制图
五、为什么会出现“既出血,又血栓”的悖论?
综合上述证据,可以清晰地回答这一问题:
ICU 患者并非同时处于“高凝”和“低凝”,
而是经历了:微血栓形成 → 凝血因子与血小板消耗 → 继发性高纤溶 → 临床出血
这一连续的病理过程。
血栓和出血,是同一凝血失衡链条在不同阶段、不同部位的表现【1,7】。
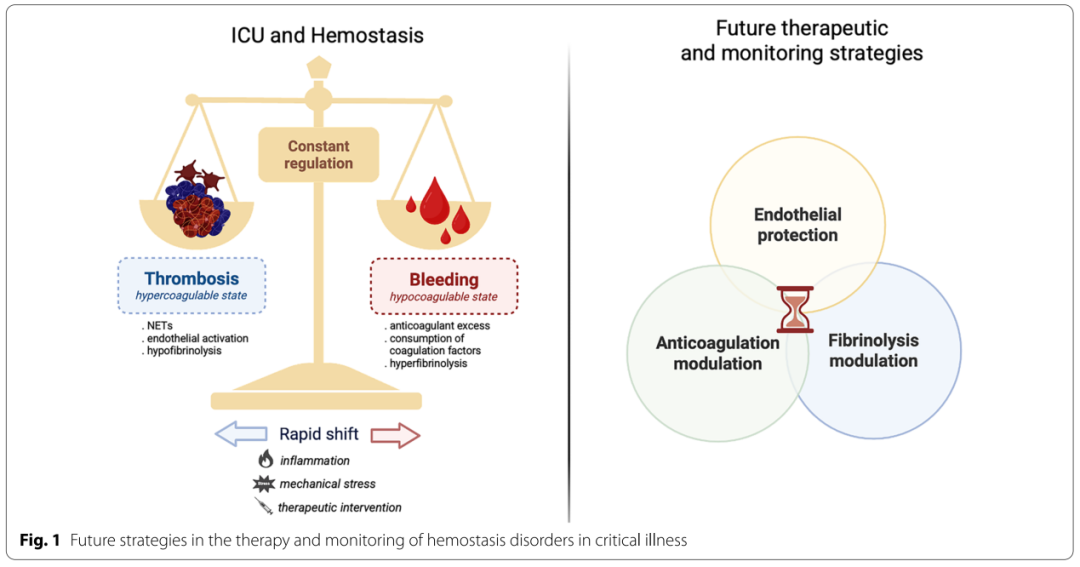
六、这也是为什么“简单补缺口”往往无法改善结局
多项高质量研究显示:
● 预防性血小板输注并不总能改善结局【3,5】
● 单纯抑制纤溶并未降低出血风险【6】
这些研究共同提示:当问题在于调控失衡而非成分缺乏时,单一成分替代往往无法命中病理核心。
参考文献
1.Helms J, Curtiaud A, Iba T. Hemostasis disorders: from bleeding to thrombosis. Intensive Care Med. 2025 Dec;51(12):2406-2409.
2.Carini F C, Angriman F, Scales D C, et al. Venous thromboembolism in critically ill adult patients with hematologic malignancy: a population-based cohort study[J]. Intensive Care Medicine, 2024, 50(2): 222-233.
3.Anthon C T, Pène F, Perner A, et al. Thrombocytopenia and platelet transfusions in ICU patients: an international inception cohort study (PLOT-ICU)[J]. Intensive care medicine, 2023, 49(11): 1327-1338.
4.Leone M, Nielsen N D, Russell L. Ten tips on sepsis-induced thrombocytopenia[J]. Intensive Care Medicine, 2024, 50(7): 1157-1160.
5.Van Baarle F L F, Van De Weerdt E K, Van Der Velden W J F M, et al. Platelet transfusion before CVC placement in patients with thrombocytopenia[J]. New England Journal of Medicine, 2023, 388(21): 1956-1965.
6.Estcourt L J, McQuilten Z K, Bardy P, et al. Tranexamic acid versus placebo to prevent bleeding in patients with haematological malignancies and severe thrombocytopenia (TREATT): a randomised, double-blind, parallel, phase 3 superiority trial[J]. The Lancet Haematology, 2025, 12(1): e14-e22.
7.Meziani F, Iba T, Levy J H, et al. Sepsis-induced coagulopathy: a matter of timeline[J]. Intensive care medicine, 2024, 50(8): 1404-1405.
8.Helms J, Curtiaud A, Severac F, et al. Fibrinolysis as a causative mechanism for bleeding complications on extracorporeal membrane oxygenation: a pilot observational prospective study[J]. Anesthesiology, 2024, 141(1): 75-86.
9.Helms J, Meziani F, Angles-Cano E. Exploring elevated D-dimer in ECMO patients: a path to understanding[J]. Intensive Care Medicine, 2023, 49(12): 1569-1570.
原文参考:Hemostasis disorders from bleeding to thrombosis.pdf
本文荟萃自公众号,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫