脓毒症是严重威胁人类健康的主要疾病之一,给全球医疗卫生系统带来了巨大的负担。 尽管脓毒症指南不断更新,但其发病率仍有持续增长的趋势,住院病死率依然居高不下,成为重症患者最常见的死亡原因之一。 在过去的 30 年,由于医疗资源有限,以及对疾病认识的局限性,严重脓毒症及脓毒性休克患者的住院病死率超过 80%。 随着医疗水平的不断提高,脓毒症的预后已有极大改善,病死率大约为 30%~50%。 传统的预后指标,如重症医学科(ICU)病死率、 住院病死率等并不能量化患者的恢复状况,在降低短期病死率的同时,人们越来越关注幸存者的远期恢复情况。 研究显示,脓毒症患者在转出 ICU 后的数月甚至数年内,仍然具有较高的死亡风险; 同时,这些患者往往容易出现认知功能障碍、 生活质量降低等。 现对脓毒症的流行病学、短期及远期预后综述如下
1 脓毒症定义的变化
早在 2000 多年前,希波克拉底就提出了脓毒症的概念,认为它反映了组织破溃进而引起全身性疾病、 恶臭,最终导致死亡的整个过程。 20 世纪 90 年代初,有研究表明,脓毒症的启动环节是大量的炎性介质,脓毒症的发生发展不依赖于细菌或者是细菌毒素。 美国胸科医师协会(ACCP)与美国危重病医学会(SCCM)将脓毒症明确定义为感染所致的全身炎症反应综合征(SIRS),即 SIRS 标准。 随着研究的不断深入, SIRS 诊断标准逐渐遭到质疑。 2016 年,欧洲危重病医学会(ESICM)、 ACCP 及 SCCM 将脓毒症重新定义为宿主对感染的失控反应,并导致危及生命的器官功能障碍 (Sepsis-3)。
2 脓毒症的病因
肺部感染是脓毒症患者最常见的感染源,占所有脓毒症的 50% 以上,其次是腹腔感染及泌尿道感染。 Martin 等报道 : 1979 至 1987 年,革兰阴性(G-)菌为全美脓毒症的主要致病菌 ;1989 年以后,革兰阳性(G+)菌逐渐成为主要致病菌 ; 到 2000 年, G+ 菌所占比例达到 52.1%,而 G- 菌仅占37.6%。 Finfer、 Vincent、 van Vught等也报道,脓毒症最常见的致病菌为 G+ 菌。 然而,国内的流行病学研究提示,半数以上的脓毒症患者为 G- 菌感染。 在 Zhou 等的研究中, G- 菌的感染率甚至达到了 62.5%,而 G+ 菌仅占14.5%。 这种差异可能是由于中国缺乏全国性的大规模流行病学研究,不同地区及 ICU 的病原学有所不同;还可能与抗菌药物滥用导致病原学的种类发生变化有关。
3 脓毒症的发病率
2003 年, Martin 等基于全美 1979 至 2000 年脓毒症的发病率及预后进行调查,开展了全球首个权威性的脓毒症流行病学研究。 该研究结果显示: 全美严重脓毒症的发病率由最初的 83/10 万左右上升至 2000 年的 240/10 万;其中,脓毒症的发病率在 1979 至 1991 年上升极为迅速,与重症医学在美国的蓬勃兴起、人口老龄化加剧有密切关系。2001 年, Angus 等报道美国七大州脓毒症人群的发病率为 300/10 万。
在美国,严重脓毒症的发病率占所有住院患者的 2%,其中 50% 的患者来自 ICU,且脓毒症患者占据了 ICU 大约10%的床位。Dombrovskiy等研究显示,2000至2003年, 脓毒症的发病率由 94.8/10 万上升至 134.6/10 万(总数为全
国人口统计数),其病死率也由 39.5/10 万上升至 50.8/10 万。
Finfer 等分析显示,澳大利亚及新西兰 23 个 ICU 内脓毒症的发病率大约为 11.8%。 这与一项包含法国 203 个 ICU的横断面研究报道的脓毒症发病率为14.6%的结果一致。 Vincent 等开展的脓毒症流行病学研究共纳入了 28 个欧洲国家、 148 个 ICU 的病例,结果显示, ICU 内严重脓毒症的发病率大约为 30%,但不同国家的发病率有所不同。
Fleischmann 等进行了一项荟萃分析,研究时间跨度为 1979 至 2015 年,共计 27 项来自发达国家的临床研究数据的统计分析。 结果显示,研究期间,脓毒症及严重脓毒症的年发病率分别为 288/10 万和 148/10 万;将研究时间限制为近 10 年内,脓毒症及严重脓毒症的年发病率则分别增长至 437/10 万和 270/10 万。 参照发达国家的脓毒症流行病学数据,全球每年大约有 3150 万例脓毒症患者及 1940 万例严重脓毒症患者。
然而,现阶段关于脓毒症的流行病学研究较少,尤其在低、中收入国家更为稀缺。 2007 年我国一项前瞻性观察性队列研究显示,国内三级甲等医院外科 ICU 严重脓毒症的发病率大约为 8.68%。 Zhou 等进行了一项为期 2 个月的多中心前瞻性观察性研究,结果显示,严重脓毒症及脓毒性休克的 ICU 发病率为 37.3%。 该研究中严重脓毒症的发病率高于 Cheng 等的研究,可能与后者同时纳入了外科 ICU 及综合 ICU 中的病例有关。
因此,尽管脓毒症在不同阶段、不同人群中的发病率不尽相同,但脓毒症的总体发病率仍有逐年增高的趋势,这可能与重症医学医生对脓毒症的认识不断深化有关。
4 脓毒症的病死率
4.1 短期病死率:脓毒症的短期病死率(包括 ICU 病死率、住院病死率、 28d 病死率等)一直是重症医学关注的焦点。在具有生命 – 器官支持的现代化 ICU 诞生以前,严重脓毒症和脓毒性休克是致命性疾病,住院病死率超过80%。
随着器官功能监测与支持技术水平的提高,以及脓毒症相关指南的不断更新,脓毒症的住院病死率已有所下降。
1979至2000年,美国脓毒症的病死率从最初的27.8%下降到 17.9%;法国严重脓毒症的 ICU 病死率也由 1993 年的 56% 降低至 2001 年的 35%;澳大利亚及新西兰的学者也报道, 2000 至 2012 年,严重脓毒症及脓毒性休克的总体住院病死率由 35.0% 降至 18.4%。 脓毒症病死率的降低可能与诊疗手段的提高、早期广谱抗菌药物的使用以及积极的器官功能支持有关。
器官功能障碍与脓毒症的短期病死率关系密切。脓毒症的严重程度越高,病死率就越高。 未合并器官功能障碍的脓毒症患者病死率往往低于 20%,严重脓毒症达 20%~50%,脓毒性休克甚至高达 55.9%。 脓毒症的病死率还与年龄相关。 Angus 等的研究表明,随着年龄增长,患者的病死率也逐渐升高,儿童的病死率为10%, 85 岁以上老年人的病死率高达 38.4%。 Davis、戴新贵、王盛标等的研究也显示,高龄患者的死亡风险显著增加。
不同的研究报道中病死率也不尽相同。 目前,大多数研究显示脓毒症的住院病死率波动于 20%~50%。 一项荟萃分析显示,近 10 年来,发达国家的脓毒症住院病死率为 17%,严重脓毒症的住院病死率甚至高达 26%。Vincent 等一项基于全球脓毒症流行病学数据的研究结果显示,脓毒症的 ICU 发病率达到 29.5%, ICU 病死率达到25.8%。 严重脓毒症(含脓毒性休克)在国内 ICU 的发病率为 37.3%,ICU 病死率及住院病死率分别为 28.7% 和 33.5%。
4.2 远期病死率:远期病死率是脓毒症最主要的远期预后指标。 脓毒症患者在转出 ICU 后的数月至数年内,仍然具有较高的死亡风险,这使得延长随访时间成为脓毒症预后相关研究的必然。
在不同的研究报道中,脓毒症的远期病死率有所不同。Sasse 等报道, 1987 至 1991 年,脓毒症的 1 年病死率为71.9%; 在 Seidelin 等的研究中,脓毒症的 1 年病死率为 52.4%;Shapiro 等报道急诊科内脓毒症的 1 年病死率大约为 21.5%; Wang 等的研究结果显示,脓毒症患者的1 年病死率为 23%, 5 年病死率达 43.8%。 由此可见,随着时间的推移,脓毒症的病死率逐渐降低,1 年病死率波动于20%~70%,这可能与脓毒症指南的不断更新、对脓毒症的认识不断深化、医疗水平的进步有关。与 ICU 中的非脓毒症患者相比,脓毒症患者的远期病死率更高。 患者的年龄越大、脓毒症的严重程度越高,远期病死率就越高。 作为 ICU 最常见的感染,肺部感染也是脓毒症患者远期病死率的危险因素。
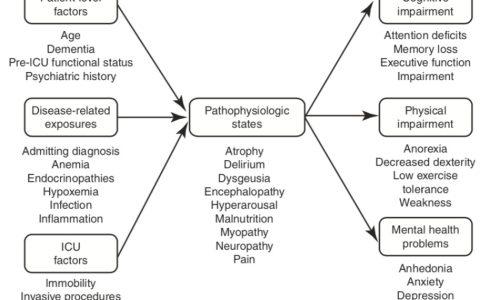
5 脓毒症患者的远期生活质量
在重症医学领域,用于评估患者远期生活质量的量表较多,包括健康调查简表(SF-36)、 欧洲五维度健康量表(EQ5D)、创伤后应激障碍 -10(PSD-10)、修正生活质量评分(MQS)等,其中 EQ5D 和 SF-36 为最常用的评估量表,其可行性和有效性已得到广泛认可与健康人群相比,脓毒症患者的远期生活质量明显降低。 出院 6 个月后,脓毒症患者的躯体健康逐渐恢复,但精神健康无明显改善。 危重患者在发生脓毒症以后,其社会功能、 精力、 情绪角色功能及躯体健康均有不同程度损伤,转出 ICU6个月后逐渐恢复,但仍低于入院前的基线水平。 Winters 等进行了一项系统评价,结果显示,与健康人群相比,脓毒症患者的生活质量明显降低,这种情况可以持续长达 5 年之久。
与 ICU 中的非脓毒症患者相比,脓毒症患者转出 ICU 后 6 个月的生活质量无明显差异。 Contrin 等的研究也得出了相同的结论,仅在年龄大于 60 岁的老年人群中,脓毒症患者在 EQ5D 5 个维度的表现(行动能力、自理能力、日常活动能力、 疼痛或不舒服、 焦虑或抑郁)较非脓毒症患者更差。 分析原因认为,入院前的慢性合并症及生活质量是影响患者远期生活质量的重要因素 ; 同时, ICU 中的非脓毒症患者在病程中可能发生了一系列严重影响远期生活质量的永久性损伤。 国内一项长达 6 年的多中心随访研究也显示,严重脓毒症患者的远期生活质量(SF-36 量表)与 ICU中的非脓毒症患者相似,但仍低于社区的健康人群。
肺部感染是 ICU 最常见的感染,也是脓毒症最主要的感染原因。 Honselmann 等报道,肺炎患者与非肺炎患者、脓毒症与非脓毒症患者相比,生活质量均无明显差异 ; 多因素回归分析显示,合并慢性阻塞性肺疾病(COPD)为影响远
期生活质量的危险因素。 我们曾比较肺源性脓毒症患者与腹腔源性脓毒症患者的 1 年生活质量,结果显示,肺源性脓毒症患者远期生活质量更差,肺部感染是影响远期生活质量的独立危险因素。
6 脓毒症患者的认知功能改变
脓毒症患者具有持续的认知功能障碍,严重脓毒症患者发生远期认知功能减退的风险是非脓毒症住院患者的3 倍。
ICU 患者在住院期间很容易发生谵妄。 谵妄的发生不但会延长住院时间,增加患者的死亡风险,而且急性谵妄还是危重病患者或脓毒症患者远期认知功能减退的预测因子。
研究显示,既往的抑郁状态也与脓毒症患者的远期认知功能减退具有一定的相关性。 Shah 等研究表明,肺炎的发生不但可增加痴呆的风险,还与认知功能减退相关。住院治疗本身也与远期认知功能障碍的发生具有一定的相关性。
7 总 结
脓毒症具有高发病率及高病死率特征,给全球医疗系统带来巨大负担。 随着医疗水平的不断提高,人们对脓毒症的认识不断深化,脓毒症的存活率已有大幅度提升,越来越多的脓毒症患者可以从疾病打击中存活下来,但脓毒症的发生会导致生活质量降低、 认知功能障碍等一系列远期并发症。目前,有关脓毒症患者远期生活质量的研究仍然匮乏,需进一步深入研究。
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫