横纹肌溶解:美国创伤危重症外科协会委员会临床共识

背景
横纹肌溶解是一种临床疾病,其特征是骨骼肌被破坏,释放细胞内内容物进入血液。释放的细胞内内容物包括电解质、酶和肌红蛋白,导致全身并发症。肌肉坏死是创伤性和非创伤性横纹肌溶解的共同因素。横纹肌溶解的全身影响范围从血流中无症状的肌酶升高到危及生命的急性肾损伤和电解质异常。本临床共识声明的目的是回顾目前发生横纹肌溶解的患者的诊断、管理和预后。
引言
美国创伤外科协会(AAST)重症医学委员会为患者治疗的重症治疗相关方面开发了临床共识文件。这些文件的目标是基于最好的证据,为常见的临床问题提供实用的答案。它们涉及的是指导治疗的证据水平可能不强和或实践有争议的重点主题,并基于专家共识和文献回顾。本问题的重点是危重手术/创伤患者横纹肌溶解的诊断和管理。
方法
本文件的主题是通过AAST重症医学委员会的讨论而选择的。由文档的作者组成了一个子组。该亚组制定了要解决的临床问题,并分配了研究和写作任务。作者的任务是通过文献综述来研究他们的临床问题和撰写他们的部分。文献综述是由个别作者就他们的临床问题进行的。然后,该小组审查了建议、参考文献和内容,并根据反馈进行了修订,以达成共识。随后的草案在第一和最后作者最后编辑之前分发给委员会进行审查和评论。
背景
横纹肌溶解是一种以原发性(机械性)或继发性(代谢性)骨骼肌损伤为特征的疾病,导致细胞死亡和释放潜在的有毒物质到循环中。管理通常集中在预防或治疗该疾病的主要并发症,急性肾损伤(AKI)。在这里,我们简要回顾了横纹肌溶解的原因、诊断、处理和结果。
在哪些患者群体中应该怀疑横纹肌溶解?
创伤患者
推荐:对于涉及肌肉组织的大量创伤性损伤负担的患者,特别是涉及四肢的挤压伤或四肢损伤的患者,应怀疑横纹肌溶解。血管损伤或肌肉缺血并随后再灌注的患者发生横纹肌溶解的风险也较高。
讨论:横纹肌溶解是骨骼肌分解的结果,并释放出潜在的有毒物质,如电解质、肌红蛋白和肌浆蛋白到血液中。1所有横纹肌溶解病例的病理生理机制是肌细胞膜的破坏和细胞内容物渗漏到循环中。2这可能是由于与创伤相关的直接肌细胞损伤或影响肌细胞内ATP供应的代谢紊乱所致。3
创伤性损伤是导致横纹肌溶解的一种常见原因。一项研究显示,在创伤重症监护病房收治的85%的危重病患者中,有一定程度的横纹肌溶解(异常肌酸激酶(CK))的生化证据,尽管只有10%的患者出现肾功能衰竭,只有5%的患者需要肾脏替代治疗(RRT)。4多系统创伤、涉及四肢或躯干的挤压伤以及患有一个或多个四肢筋膜室综合征的患者的风险最高。5创伤患者发生横纹肌溶解的其他独立危险因素包括年龄大于55岁、损伤严重程度评分大于16分、穿透性创伤伴血管损伤、严重肢体损伤、男性、体重指数大于30kg/ m。2 4 6随后长时间固定的患者横纹肌溶解的风险也更高,特别是当他们的四肢被头部或躯干压迫相当长一段时间,导致肌肉缺氧时。3导致骨骼肌缺血的情况,如直接压迫或筋膜室综合征,可能导致肌肉不可逆损伤;除了缺血期间的损伤外,大部分损伤可能发生在再灌注时。7创伤是横纹肌溶解的常见原因,但在所有横纹肌溶解病例中,只有不到20%被认为与直接损伤有关;横纹肌溶解的代谢或医学原因更为常见。8
代谢病因
推荐:对于任何患有导致肌细胞代谢需求增加而超过可用ATP供应的患者,都应怀疑横纹肌溶解。这可能是由于运动、药物或毒素等外源性药物、遗传缺陷或影响肌细胞的肌病以及感染造成的。
讨论:任何损害骨骼肌产生ATP的过程,以及任何当骨骼肌能量需求超过可用ATP的状态,都可能导致横纹肌溶解。3随着ATP的消耗,主动转运泵不再能够维持细胞内钙的低水平;细胞内钙的异常增加导致钙依赖酶的激活,最终导致肌肉细胞破裂。1横纹肌溶解的运动原因可能包括极端和长时间的运动或癫痫发作活动,如癫痫持续状态。9最常见的情况是,药物和毒素会导致横纹肌溶解。酒精滥用或依赖实际上可能是横纹肌溶解最常见的危险因素;乙醇对肌肉组织代谢和细胞完整性有直接的不利影响,包括抑制主动运输泵。3 8其他非法物质,如可卡因、海洛因和苯环利定也可能与横纹肌溶解的病例有关。降脂药物,特别是他汀类药物,是横纹肌溶解的常见原因,特别是在伴有肾功能或肝功能不全的患者中。10如流感、EB病毒、化脓性链球菌或金黄色葡萄球菌等感染很少会导致横纹肌溶解。1遗传性疾病包括糖酵解或糖原分解紊乱、脂质代谢缺陷或线粒体疾病,是横纹肌溶解的罕见原因。1最后,横纹肌溶解可见于由于恶性热疗、中暑或神经抑制剂恶性综合征而导致体温极端改变的患者。11横纹肌溶解症的代谢性病因学非常广泛,在这一人群中可能需要考虑许多不同的危险因素。
临床表现
横纹肌溶解症的临床表现如何?
推荐:横纹肌溶解的表现可能从无症状到常见的临床特征,包括急性肌无力、疼痛/压痛和受累肢体或身体部位的肿胀(结节、肿瘤)。12深色(茶色)的尿液可能是另一个常见的发现。在适当的实验室和历史背景下,临床怀疑的低阈值是必要的,以开始适当的治疗。
讨论:横纹肌溶解是一种临床综合征,导致骨骼肌细胞死亡,释放细胞内内容物(在下一节中描述)进入循环。12由此产生的器官功能障碍可能包括肾脏(AKI)、心脏(心律失常)和凝血功能障碍。尽管有这一组发现,横纹肌溶解没有正式的定义,临床表现可能有很大差异。通常涉及的肌肉群是四肢和下背部。浅表压力性溃疡或水泡可能提示诊断,但不是一个可靠的发现。在病理的极端情况下,受影响肌肉群的腔室综合征导致发病率增加和可能需要减压。13
哪些实验室检查结果有助于横纹肌溶解症的诊断?
推荐:最常见的相关变量包括血清CK浓度升高(>5×为正常上限或>1000IU/L)、肌红蛋白、乳酸脱氢酶(LDH)、钾、肌酐和天冬氨酸转氨酶(AST)。尿肌红蛋白升高提供了更多的证据。在适当的临床背景下,一个较低的怀疑阈值是有必要开始适当的治疗。还应采取连续CK测量的疾病监测策略。应遵循间隔CK值,直到确定峰值浓度(通常在24-72小时),一旦CK可靠地呈下降趋势,就停止。
讨论:骨骼肌细胞膜的创伤性或非创伤性损伤会导致钙离子流入细胞质,破坏细胞内稳态,导致细胞死亡。在受影响组织(再灌注损伤)后,活性氧的产生可能会加重损伤。其结果是CK、肌红蛋白、乳酸脱氢酶和钾在循环中的积累。2在最近的一项系统综述中,横纹肌溶解的实验室定义各不相同,包括CK水平>5×升高,即正常或>1000IU/L的上限,其中CK-MM亚型最能反映骨骼肌损伤。1 2 CK值可能在损伤后12小时内升高,在24-72小时达到峰值,并在大约5天内恢复正常,这取决于损伤的程度和适当的治疗。
一旦内在结合蛋白被淹没,肌红蛋白在循环中就会升高。与CK相比,肌红蛋白的半衰期更短(1-3小时),肌红蛋白可能在CK降低其临床效用之前升高并溶解。肌红蛋白在尿液中也可能很明显,尽管据报道其敏感性高达100%,但特异性从15%到88%不等。5虽然横纹肌溶解和肝转氨酶(AST,ALT:丙氨酸转氨酶)升高之间可能存在因果关系,但这一价值尚不清楚,因为这两种酶都存在于骨骼肌中,可能由于原发性肌肉损伤而升高。7 8 14 15
管理
预防横纹肌溶解过程中AKI的最佳晶体类型、给药率和排尿量目标是什么?
推荐:乳酸林格氏溶液或生理盐水(0.9%或0.45%)都是横纹肌溶解时可接受的复苏液体。可以开始400mL/小时的起始速率,目标导向治疗的尿量为1mL/kg/小时至3mL/kg/小时,最高可达300cc/小时。
讨论:虽然横纹肌溶解时的早期容量复苏被广泛认为是促进肾小管血流、稀释肾毒素如肌红蛋白和提供足够的肾灌注以预防AKI的主要方法,但达到这一目的的最佳晶体类型仍存在争议。1 16–18该复苏中最常用的两种液体是乳酸林格氏菌溶液和生理盐水(0.9%或0.45%)。生理盐水因缺乏钾而得到首推;在横纹肌溶解过程中,挤压损伤可导致高钾血症,理论上担心使用含钾液体进行复苏会恶化这一问题。相反,接受大量的生理盐水复苏可导致代谢性酸中毒,如果需要尿碱化,可能会适得其反。唯一一项比较这些晶体液类型的随机对照试验评估了多西胺诱导的横纹肌溶解症患者。19值得注意的是,在本研究中,尿液pH是一个最终目标,目标pH>为6.5。在接受乳酸林格氏溶液的患者中,积极复苏12小时后尿液和血清pH显著升高,而达到目标尿液pH对碳酸氢盐的需求显著减少,两组间血清钾水平无差异。然而,血清CK小于200IU/L的中位时间也没有差异,这可以说是本研究中最与临床相关的结果。目前还没有其他比较乳酸林格氏溶液与生理盐水或0.45%生理盐水的随机对照试验,因此没有明确建议哪种液体类型更好。似乎使用两种类型的液体治疗横纹肌溶解都是安全的,所以尽管这一领域肯定需要进一步研究,但目前用于治疗横纹肌溶解的液体类型可能由治疗医生决定。
横纹肌溶解时静脉输液的比率应针对患者,因为如果在没有目标导向治疗的情况下给予过量输液,则存在显著的容量过载风险。400cc/小时,200cc/小时至1000cc/小时被认为是合理的,但应滴定尿量,确保患者接受充分的复苏而不会出现液体蠕动。1 19
排尿量是确定横纹肌溶解术中复苏是否充分的传统方法。静脉补液最常见的排尿目标是1毫升/公斤/小时至3毫升/公斤/小时,最高可达300毫升/小时。1–4 18 20–22然而,如果患者在静脉输液率不断上升后仍保持无尿,需要RRT可能是必要的,因为在不清除肾脏的情况下持续积极的液体复苏可能导致显著的和危及生命的容量超载。
利尿剂和/或碳酸氢盐有益吗?
推荐:评估碳酸氢钠和/或利尿剂使用(甘露醇、环型利尿剂)预防横纹肌溶解诱导的AKI的疗效的临床研究由于缺乏适当的对照组、标准化定义、回顾性设计和低统计力而受到限制。鉴于这些显著的限制,不建议使用碳酸氢钠或利尿剂来预防横纹肌溶解过程中的AKI。
讨论:AKI在横纹肌溶解中的确切机制存在争议,可能是多因素的。肌血红蛋白引起的肾毒性发展的两个重要因素是低血容量和酸性尿。23铁血红素是肌红蛋白的分解产物,在低pH值的存在下可以产生自由基,从而导致直接的肾细胞损伤。此外,血红素蛋白可以增强肾血管收缩,这可能是由低血容量引起的,并可以激活细胞因子级联反应。23–25色素铸型是横纹肌溶解相关AKI的标志,已被认为是酸性环境下塔姆–霍斯福尔蛋白和肌红蛋白相互作用的结果。其他已被提出的机制表明,血红素蛋白的沉淀及其在低pH值下产生自由基的能力,并对小管产生毒性,这可能会影响铸型的形成。23 24最终,AKI是血管收缩、氧化损伤和肾小管阻塞的结果,导致肾小球滤过减少。
基于上述原因,有人认为尿液碱化可减少横纹肌溶解时的肾损伤,并可改善或预防AKI。此外,甘露醇,一种渗透性利尿剂,由于其具有肾血管舒张、清除自由基的能力和降低肌腔室压力的潜力,因此是一种潜在的有吸引力的治疗选择。1 26没有强有力的临床证据支持使用碳酸氢钠和/或甘露醇来预防横纹肌溶解过程中的AKI。26–28目前缺乏随机对照研究,文献主要为回顾性研究或小病例系列研究。许多这些研究也缺乏治疗终点,如尿pH值的测量,而且大多数研究将甘露醇和碳酸氢钠一起使用。18 Brown等人的一项大型研究回顾了382例横纹肌溶解患者,其中包括1771例CK >5000U/L患者;154例(40%)接受碳酸氢盐和甘露醇治疗,228例(60%)未接受碳酸氢盐或甘露醇治疗。各组间的AKI率和对RRT的需求均无差异。4 同样,Homsi等人在一项24例患者的研究中,回顾性比较了生理盐水与联合生理盐水/甘露醇/碳酸氢盐复苏治疗横纹肌溶解(CK >500IU/L),发现两组间肾衰竭发生率没有差异。29 Nielsen等30回顾性评估了创伤性横纹肌溶解患者的甘露醇和碳酸氢盐生理盐水与单独横纹肌生理盐水。他们在他们的机构使用了一个针对CK >10000U/L的横纹肌溶解患者的预先确定的方案。在56名符合该方案条件的患者中,只有46人接受了该方案的治疗。当将这46例患者与10例未接受方案的患者进行比较时,他们发现接受方案的患者(26%)与未接受方案的患者(70%)相比,AKI的发展显著下降。30 在本研究中,关于方案的哪些特定组成部分是有益的和标准化方法的影响的问题没有得到回答。此外,这项研究还强调了一个事实,即大多数研究相当小,动力不足,以证明明显的好处。最近一项关于碳酸氢盐和甘露醇在横纹肌溶解中的作用的综合综述表明,积极的早期生理盐水治疗应作为主要治疗方法,应不鼓励碳酸氢盐和甘露醇的使用。26
支持在这种情况下使用髓袢利尿剂的临床证据是稀少的,主要由病例报告组成。31-34因此,它不能有任何信心地解释。虽然髓袢利尿剂已被证明可以减少近端小管细胞的代谢需求和耗氧量,但它们也被证明会恶化肾传入小动脉血管收缩,酸化尿液,并促进Tamm-Horsfall蛋白在小管腔内的聚集。综上所述,髓袢利尿剂的病理生理学后果可能会增强肌红蛋白的沉淀,并加重远端肾小管梗阻。此外,据报道,由于使用髓袢利尿剂而引起的低钾血症可导致低钾性肌病和横纹肌溶解。37
应该预期出现哪些电解质异常,最佳的处理方法是什么?
推荐:高钾血症、高磷血症和低钙血症是治疗横纹肌溶解症时最常见的电解质异常。在横纹肌溶解过程中,应谨慎地纠正生化平衡和电解质,以避免治疗过程中的并发症。高钾血症是一种电解质异常,需要及时纠正以降低心律失常的风险。
讨论:在横纹肌溶解过程中,电解质异常是由与诱导的AKI相关的细胞成分释放引起的。由横纹肌溶解引起的电解质异常有高钾血症、高磷血症、低钙血症和低镁血症。横纹肌溶解过程中的AKI通常与过量的钾水平有关,并与肌肉破坏的体积相关。当存在横纹肌溶解发展的可能性时,应评估钾和所有相关电解质的基线水平。在横纹肌溶解诱导的AKI中发生的高钾血症发生在疾病过程的早期,应密切监测。钾的水平应进行连续评估。高钾水平(>6mmol/L)的患者应进行心脏监测。应采集心电图,并评估严重高钾血症(QRS拓宽、小p波和严重心律失常)的表现。低钙血症加重了高钾血症的电效应,在这种情况下应积极使用氯化钙或葡萄糖酸钙进行治疗。钾水平升高应通过注射胰岛素和葡萄糖来治疗。考虑通过气溶胶吸入给予β-2肾上腺素能剂,如沙丁胺醇。最后,考虑通过阳离子交换树脂或透析去除钾。1 2 38 39
与高钾血症类似,高磷血症是受损肌肉细胞释放磷酸盐的结果。高水平的磷酸盐可能是有问题的,因为磷酸盐与钙结合,这种复杂的沉积在软组织中。此外,通过抑制1α–羟化酶,高磷血症抑制了骨化三醇的形成,从而限制了维生素D活性的形成。高磷血症的治疗应谨慎进行,因为治疗需要使用钙螯合剂,它可以增加受伤肌肉中磷酸钙的沉淀。早期的高磷血症通常随着磷酸盐通过尿液排泄而减少。1 2
低钙血症发生在横纹肌溶解的早期,由于钙进入受损的细胞和磷酸钙在坏死的肌肉中沉积。除非患者有症状或存在严重的低钾血症,否则应避免对横纹肌溶解症的早期低钙血症治疗。应避免用氯化钙或葡萄糖酸盐纠正低钙血症,因为钙可能在损伤肌肉中沉积。在恢复期,血清钙水平恢复正常,可能反弹,因损伤肌肉释放钙导致高钙血症,AKI继发轻度甲状旁腺功能亢进。1 2 40 41
横纹肌溶解引起的高镁血症并不常见,但在发生时通常与AKI相关,应采用血液透析治疗。1
RRT在横纹肌溶解过程中起什么作用?
推荐:RRT(连续(CRRT)或间歇性)在横纹肌溶解过程中没有预防AKI的作用。RRT对横纹肌溶解患者的应用应基于AKI的传统指征和肾损害程度。
对于发生AKI并需要RRT的横纹肌溶解的患者,应根据肾损害程度和患者的临床状态使用CRRT或间歇性RRT。对于RRT模式(过滤与扩散)、过滤器类型(低与高截止膜)或高流量与低流量透析,目前还没有任何建议。
讨论:由于横纹肌溶解过程中的AKI与肌红蛋白尿有关,因此有人提出体外去除肌红蛋白可能是一种有效的预防策略。1 42尽管有病例报告使用血浆置换,43尚未显示它对结果或肌红蛋白清除有影响。44此外,目前还没有足够的证据推荐RRT来预防横纹肌溶解过程中的AKI。38 45 事实上,科克伦的一篇综述评估了CRRT对横纹肌溶解的作用。该研究试图评估CRRT在肌红蛋白逆转方面的疗效,CRRT对死亡率和肾脏相关结果的影响,并评估CRRT治疗横纹肌溶解患者的安全性。39 46–48 与常规治疗相比,死亡率无显著性差异。该综述的结论是,总的来说,这些研究质量较差,没有足够的证据确定CRRT比传统治疗横纹肌溶解和预防横纹肌溶解的AKI有任何好处。
已经有几项研究使用不同的透析方式、过滤器和血流类型来调查肌红蛋白清除率。这些研究中的RRT技术是基于AKI的传统适应症启动的,并试图确定这些不同的方式、过滤器和流量类型是否有助于肌红蛋白清除,从而影响肾脏相关结果。由于肌红蛋白的分子量为17KDa,被认为是通过扩散(透析),研究人员研究是否RRT技术(连续与间歇),血液透析过滤与血液过滤,使用特殊高截止膜过滤器(增强大分子的清除),以及高流量与低流量透析改善整体或肾脏相关的结果。49–53总体上的研究数量很少,似乎缺乏足够的证据来提出任何建议。RRT对横纹肌溶解患者的应用应基于传统的AKI指征和肾损害程度,如严重的酸碱紊乱、电解质异常和高血容量,这些都是难以治疗的。
结果
临床医生在治疗横纹肌溶解症时应怀疑有哪些并发症?
推荐:临床医生应监测各种并发症,从无症状的肌肉蛋白升高到电解质失衡、水肿和有毒细胞成分的积累。发病率可表现为早期或晚期,包括高钾血症、肝功能障碍、心功能障碍、AKI、急性肾功能衰竭(ARF)、弥散性血管内凝血(DIC)和筋膜室综合征。AKI是横纹肌溶解最常见的全身性并发症,也是与横纹肌溶解相关的大多数发病率和死亡率的主要原因。
讨论:在横纹肌溶解症中,高钾血症是最显著的电解质异常。54大约25%的横纹肌溶解症患者发生肝功能障碍。从损伤的肌肉中释放出来的蛋白酶可能与肝脏炎症有关。心脏症状可能继发于电解质异常,如严重的高钾血症,其范围从心律失常到心脏骤停。2
CK >5000IU/L住院患者的总死亡率约为14%.多达15%的患者发生ARF。在需要RRT的人群中,死亡率可能高达59%.54此外,细胞内产物的释放可能激活凝血级联反应,导致横纹肌溶解患者的DIC。22 54 这种表现通常是亚临床的,凝血研究时间延长,血小板减少,纤维蛋白降解研究时间升高,无明显的出血或血栓形成。54 筋膜室综合征可能是早期或晚期并发症,由直接肌肉损伤或剧烈肌肉活动引起。这种并发症主要是由于包膜紧密筋膜引起的肌肉扩张有限。延迟诊断6小时超过这一并发症可导致不可逆的肌肉损伤或死亡。53
预测评分可以用于横纹肌溶解症吗?
推荐:横纹肌溶解症患者的AKI、RRT和/或住院死亡率的风险可以通过入院的人口统计学、临床和实验室变量进行估计。风险预测评分可能不会直接影响治疗;然而,它们可能有助于估计预后和设定预期。
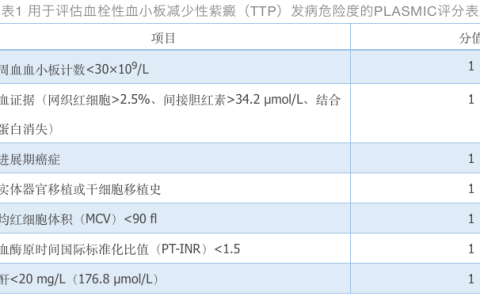
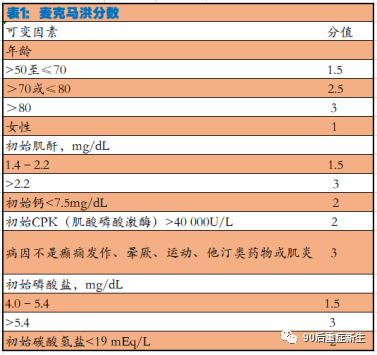
由于没有单一的实验室值足以预测横纹肌溶解的过程,因此可以在入院时计算出综合指标McMahon评分(表1)以进行预后。3.评分大于或等于6,预示着需要进行大容量液体复苏、RRT和死亡。
讨论:横纹肌溶解症是一种以肌肉蛋白沉积为特征的综合征,可能危及生命,识别严重的生物标志物是关键。CK通常被作为评估预后的参考;然而,这并不是最有效的参数。22 McMahon等55人进行了一项回顾性队列研究,以开发一种风险预测工具,以确定发生RRT或住院死亡率风险最大的患者。总的来说,这些结果发生在19.0%的横纹肌溶解患者中。55确定的独立预测因素是年龄、女性、横纹肌溶解的原因、初始肌酐、肌酸磷酸激酶、磷酸盐、钙和碳酸氢盐的值。在验证队列中,在风险评分最低(<5)的患者中,2.3%死亡或需要RRT。在风险评分最高的患者(>10)中,61.2%死亡或需要RRT。54 Rodri- guez等56人进行了一项回顾性观察队列研究,以评估AKI的危险因素,并制定早期预测的风险评分。CK峰值、低白蛋白血症、代谢性酸中毒和凝血酶原时间减少等变量与AKI独立相关。计算每个患者的AKI风险评分,OR为1.72(95% CI为1.45-2.04).56 其他一些回顾性研究也提出了AKI、ARF和RRT需求的其他预测变量。baeza-特立尼达等57发现初始肌酐水平与AKI进展和30天死亡率相关。肌酐的临界点为1.15mg/dL,对预测死亡率的敏感性(74.6%)和特异性(67.4%)最好。Chen等58研究了ARF的预测因素,包括尿暗色、血清初始和肌红蛋白峰值水平、体温变化引起的横纹肌溶解和血清钾升高。RRT启动的危险因素是在横纹肌溶解发生的第三天达到峰值尿素氮(血尿素氮)/肌酐水平和CK水平。与ARF发生相关的初始血清肌红蛋白阈值为600ng/mL。58 在不明确的病例中,临床怀疑横纹肌溶解是通过尿或血清肌红蛋白检测呈阳性来证实的。CK水平与ARF的发生之间存在松散的相关性,高于16000IU/L的水平更有可能与肾功能衰竭相关。22 McMahon评分是一种经过前瞻性验证的风险预测工具,可用于识别RRT高危患者或住院死亡率患者(表1)。在入院时根据人口统计学和血液化学数据计算,对需要RRT的患者,评分≥6的敏感性为86%,特异性为68%。在这种情况下,作者建议开始肾脏保护治疗,目标尿尿量为1mL/kg/小时至3mL/kg/小时,最高可达300cc/小时。1–4 18 20–22
结论
横纹肌溶解是一种相对少见但重要的情况,见于危重症和受伤的患者。外科重症治疗提供者应熟悉较少遇到的横纹肌溶解的代谢性病因,并熟悉众所周知的创伤性病因。诊断是结合临床和实验室结果,应及时干预,停止任何造成肌肉损伤的过程,并预防或治疗已知的疾病并发症。关于横纹肌溶解症的诊断和治疗的共识总结见(表2)。虽然传统的治疗方法如尿碱化和利尿经常被用于预防横纹肌溶解相关的AKI,但缺乏有疗效的循证治疗。目前迫切需要进行高质量的研究。
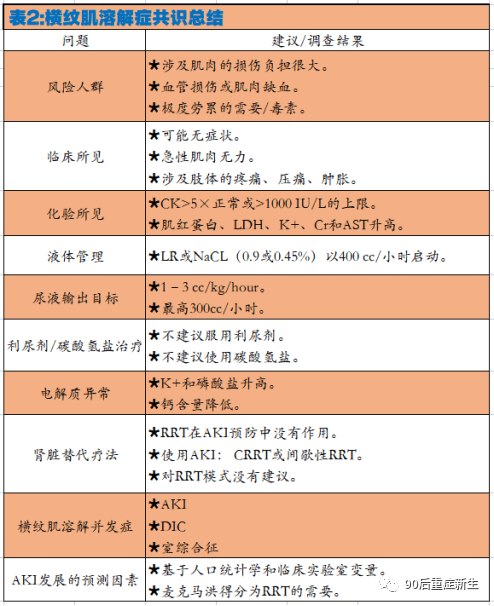
AKI,急性肾损伤;AST,天冬氨酸转氨酶;CK,肌酸激酶;Cr,肌酐;CRRT,持续肾脏替代治疗;DIC,弥散性血管内凝血;K+,钾;LDH,乳酸脱氢酶;LR、乳酸林格氏溶液;RRT,肾脏替代治疗。
文章来源:Kodadek L, et al. Trauma Surg Acute Care Open 2022;7:e000836.
本文荟萃自文章来源:Kodadek L, et al. Trauma Surg Acute Care Open 2022;7:e000836. ,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫