什么是多模态神经监测?
Multimodal monitoring (MMM), which is defined as the simultaneous evaluation of cerebral function from multiple modalities in a single patient associated with an integrated interpretation, applying different configurations depending on different exploratory targets.
多模态神经监测(重症脑监测)指根据不同的监测目的应用多种模式的监测设备(压力、血流、氧合、代谢、功能等)同时评估同一患者的脑功能,然后进行综合分析,指导重症神经患者治疗。
意 义
MMM旨在鉴别、预防以及治疗二次伤害。
> 器官功能受累发生率高:心肌抑制、神经源性肺水肿、感染、电解质紊乱、急性肾损伤…….
> 脑监测客观需求高:早期发现神经损害,动态监测治疗后带来的生理反应以及避免治疗再损伤,实现精准医疗—个性化的患者医疗决策,改善患者预后及生存质量,通过了解病理生理过程从而寻找新的目前暂缺的治疗方案
重症神经患者监测的目的
> 早期发现神经损害
> 动态监测治疗后带来的生理反应以及避免治疗再损伤
> 实现精准医疗—个性化的患者医疗决策
> 改善重症神经患者预后以及生存质量
> 通过了解病理生理过程从而寻找新的目前暂缺的治疗方案

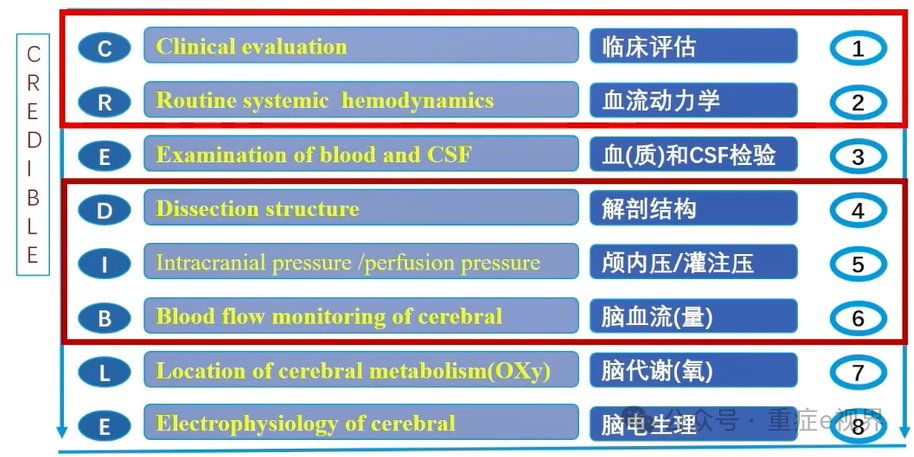
共识中MMM的内容:临床评估;血流动力学监测;ICP & CPP;脑血管自动调节;大脑氧合监测;脑血流量;电生理监测;损伤生化指标;中枢代谢;止血以及凝血;发热以及炎症;血糖以及营养;ICU流程化管理;多种监测数据的采集,整合以及分析。
有幸我们科获得第一批国家临床重点专科。在2012年构建了有关神经重症监测的设备,对后面的工作是很好的指导。

在临床上受到越来越多的重视,也发表了一些文章总结重症神经或者多模态脑监测在临床的意义
> 局限性:临床实践中还没有标准化,可能会根据机构、临床医生的经验或临床环境(学科/成人/儿童等)不同,侧重点不一样,包括颅内压(ICP)或脑血流、脑代谢或脑电模式,如侧重于创伤性脑损伤(TBI)的MNM,aSAH和心脏骤停患者的MNM;还有关于有创和无创MNM等
> 差距:a)MNM所需的最低技术要求;b)哪些患者可能受益于以MNM为指导的治疗;c)整合MNM测量和解释所得数据所需的努力;d)理解和准确解释MNM信息所需的培训
> 改进:提高-致性及实用性,系统性改进个体化治疗及重症管理策略,以改善疗效
多模态神经监测
2023多模态神经监测的实践标准:德尔菲共识

方框1:德尔菲进程使用的定义
多模态神经监测(MNM)–”神经监测“是指使用任何可在床边获得的频繁(最好是连续)脑生理学测量值来实时检测临床重要事件。”多模态“是指使用一种以上的测量来源对大脑进行更全面的评估,这意味着复杂程度更高,只适用于选定的高危患者,通常是在重症监护环境中神经系统检查受限的患者。MNM有别于神经诊断方法,如放射学检查或不经常或根据需要进行的检查,如体感诱发电位或基于血清的生物标记物。
使用环境—广义上,使用环境包括用户、任务、设备以及使用服务系统的物理和社会环境。使用环境指的是医疗环境,包括病人可能遇到的问题类型,MNM可能对这些问题有用或有帮助。
数据—在自然监测过程中收集的综合测量数据集,可用于审查、处理或分析。
设备—通过直接与患者连接,用于产生脑监测测量值的技术,通常是硬件,如脑实质内应变计导管、光学成像垫或电极和放大器。
测量—构成一组数字数据的可量化参数,这些数字数据定义并设定了一个系统(此处指大脑及其神经生理学)的条件。
模式—用于监测大脑的策略,包括常规生命体征监测、头皮脑电图等非侵入性技术和颅内压监测等侵入性方法。
监护仪—记录本地设备输出的硬件,通常在病人房间内。例如颅内压监护仪、脑电图系统和床边生命体征监护仪。
技术—任何实际应用于多功能网络管理的硬件或软件。
基于共识领域的框架
> 多模态监测的使用环境:MNM重点在于指导个体化治疗,放弃有害疗法
> 最低必需的监视器、设备和技术
> 最低必要临床能力:整合和解释多数据需要特定的技能和专业知识
> 落实神经监测:在确定哪些患者需要有创或无创MNM以及应使用哪些特定技术时,需要保持一致性
> 培训背景和教育机会
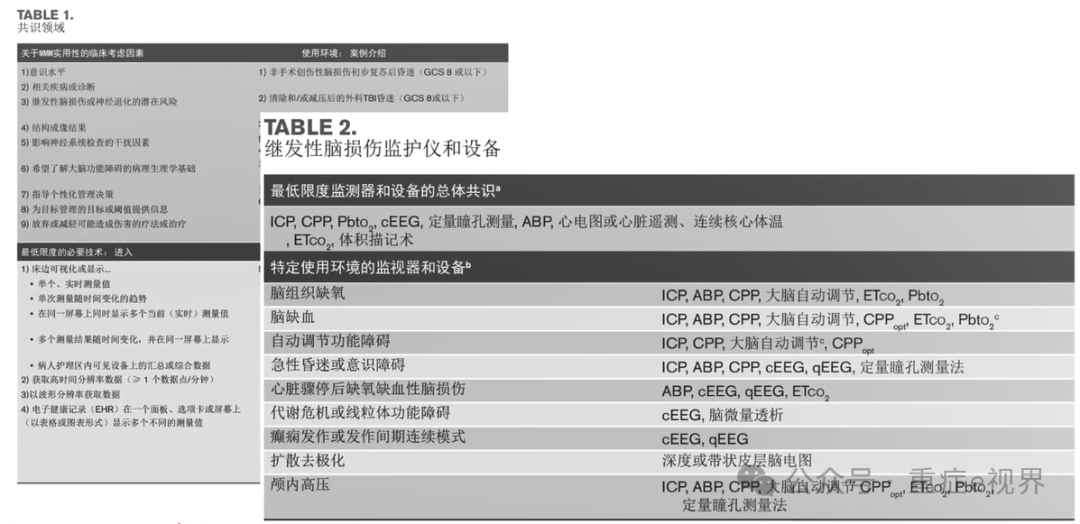
其中涵盖很多内容,比如共识领域里实用性临床考虑的因素,最低限度监测的设备等。

所以,在实践工作中要不断完善或者推进指南、标准,最终的目的是走向精准。
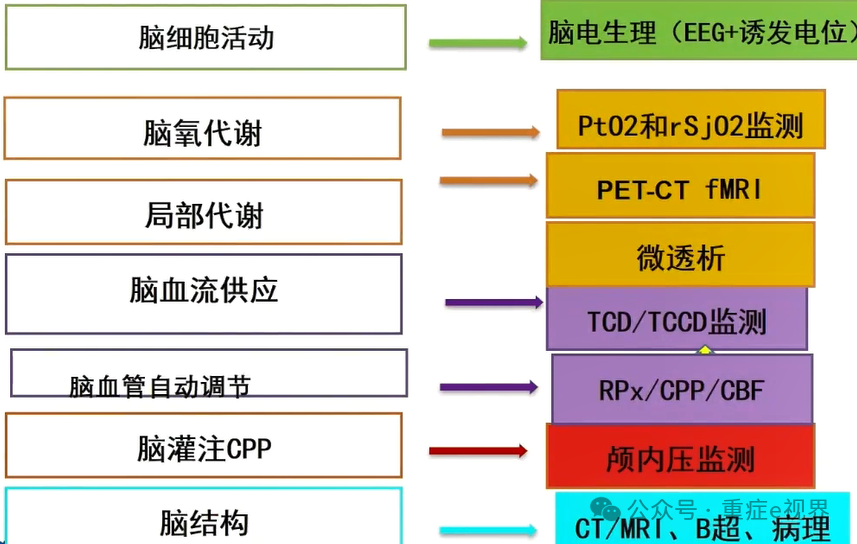
基于病理生理导向的脑监测信息同步化整合—正确解读—精准治疗—回归简单。
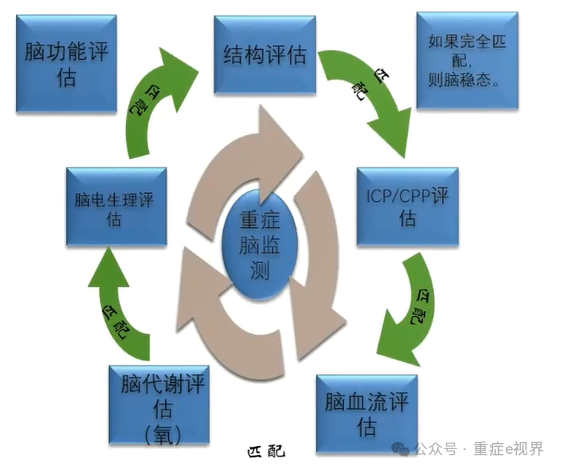
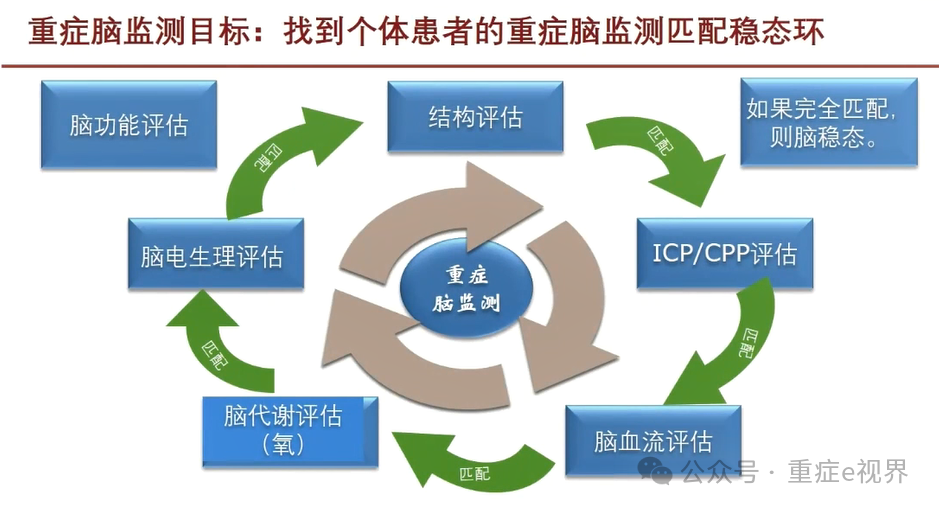
重症脑监测:4个要点
1、正确理解重症神经患者生理、病理生理改变
2、准确获取重症神经患者的量化脑功能监测参数
3、正确理解脑监测各参数意义
4、整合脑脑监测参数
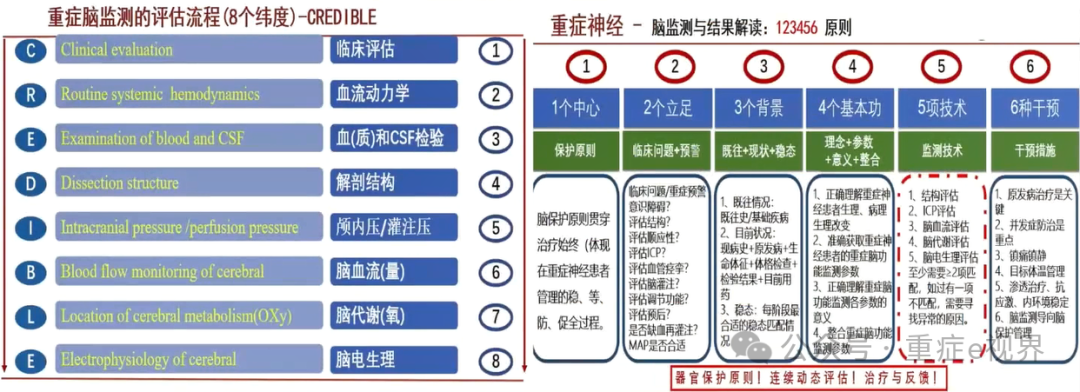
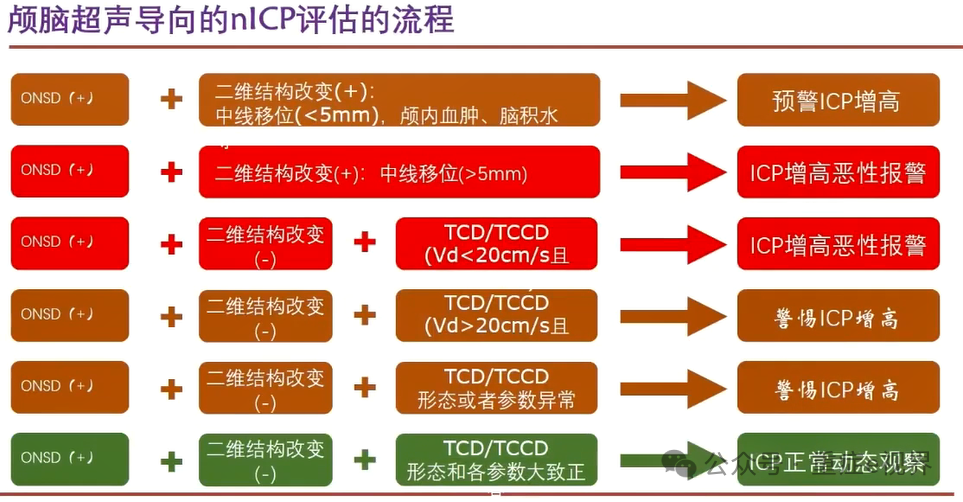
湘雅重症脑监测规范及解读流程
重症脑监测的临床实践—思考
> 临床问题1:什么患者需要做?所有入ICU的病人?入ICU的有脑损伤高危因素病人?入ICU的急性脑损伤病人?
> 临床问题2:需要做哪些脑监测?CREDIBLE(八维度)脑监测是否都是必选项?
> 临床问题3:是否应该急诊做?从医嘱开出到结果解读的时间?
> 临床问题4:脑监测数据的准确性是否完全可信?
> 临床问题5:是否有脑监测结果导向的干预决策?流程导向是否执行?结果与决策是否被记录?
> 临床问题6:什么时候复查脑监测?即时?间隔时间?是否复查全部项目?
什么患者需要做?
重症脑监测的检查指征
> 所有入ICU的病人都应该做神经系统的临床评估
> 入ICU的急性重度(GCS评分脑功能全面评估
> 入ICU的有脑损伤高危因素病人应结合病理生理改变,每日临床评估,并选择做可能早期预警发生脑损伤的监测指标
临床评估—发现问题
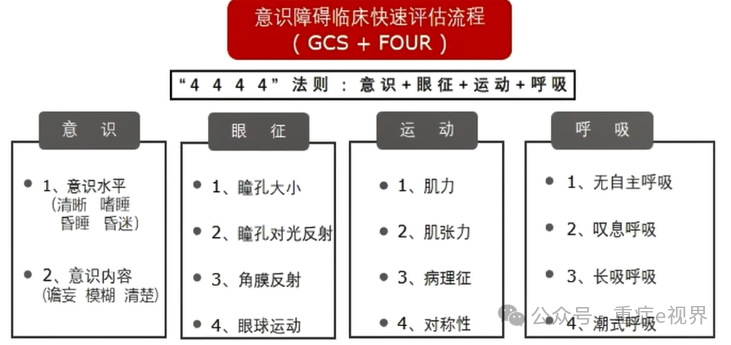
临床体查—定位与定性
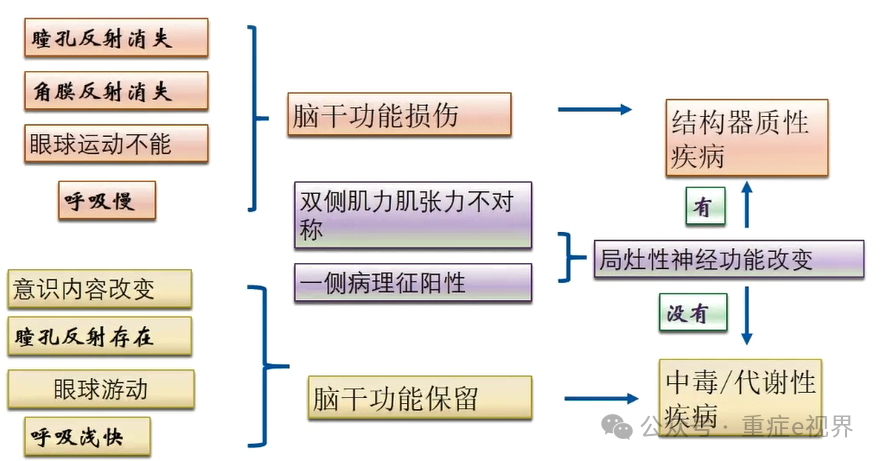
临床问题1
需要做哪些脑监测?

蛛网膜下腔出血病理生理改变特点
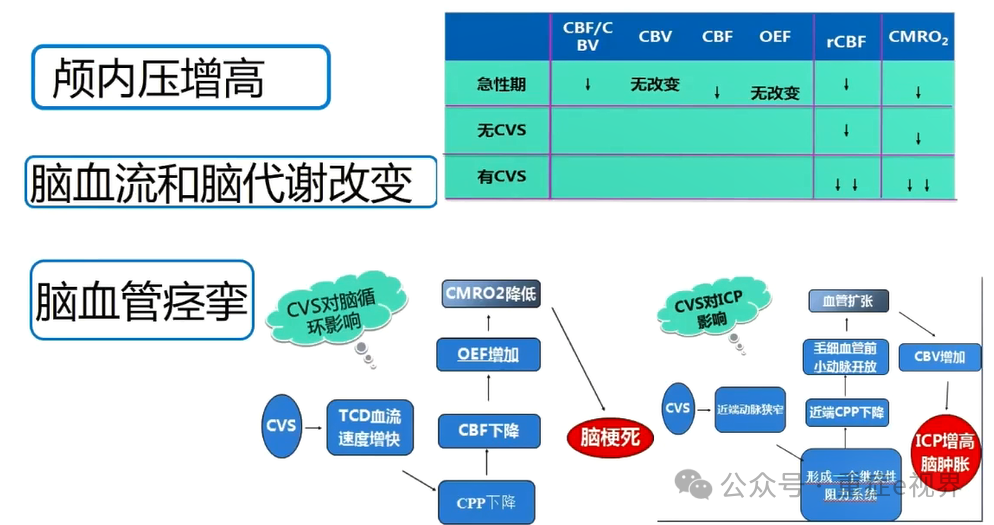
SAH患者监测重点
> Hunt分级,脑保护需求分级预警
> 解剖结构改变(脑室积血、脑室扩张、脑组织占位效应)
> 脑血流状态(是否存在痉挛及严重程度分级)
> 脑血流调节功能评估
> 延迟性脑缺血风险评估
> 脑脊液引流管理
蛛网膜下腔出血,GCS评分14分,腰大池引流患者,需要做哪些脑监测?
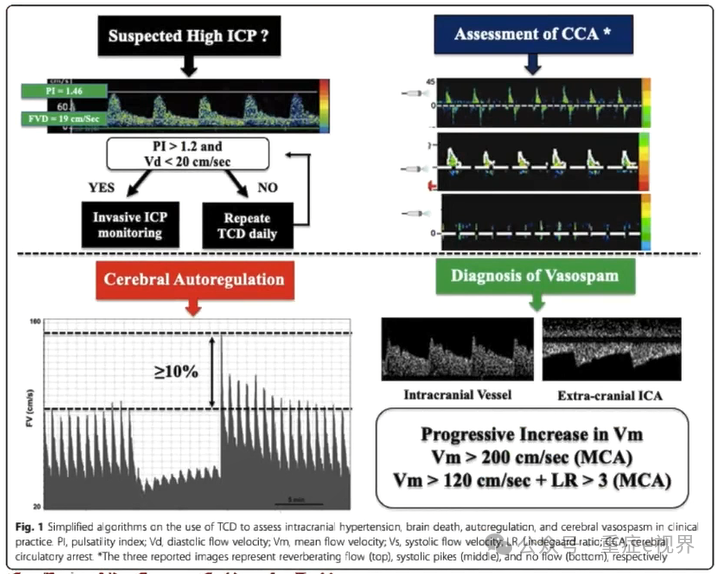
频谱形态的临床应用一快速定性脑血流状态
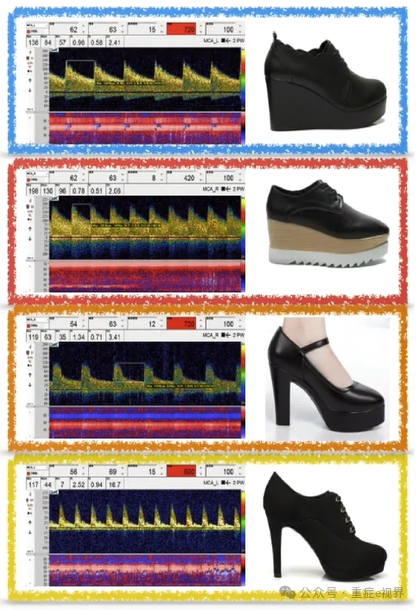
> 坡跟鞋一血流状态好
> 松糕鞋一充血/痉挛:用Lindegaard指数鉴别
> 粗跟鞋一血流状态中等:高阻、S1/S2峰融合,缺血代偿期
> 尖跟鞋一缺血状态/血流状态很差:PI>1.2;EDV
临床问题2
临床问题3 是否应该急诊做?从医嘱开出到结果解读的需时?
临床问题4 脑监测数据的准确性是否完全可信?
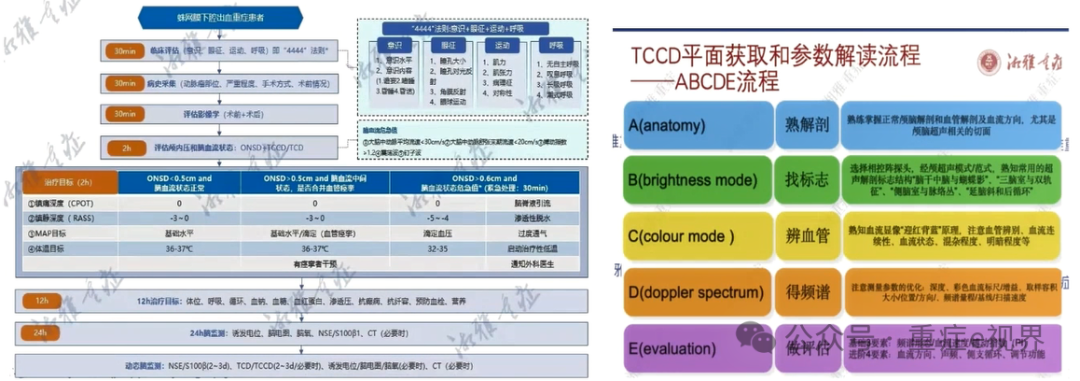
临床问题3和4
临床问题5 是否有脑监测结果导向的干预决策?流程导向是否执行?结果与决策是否被记录?
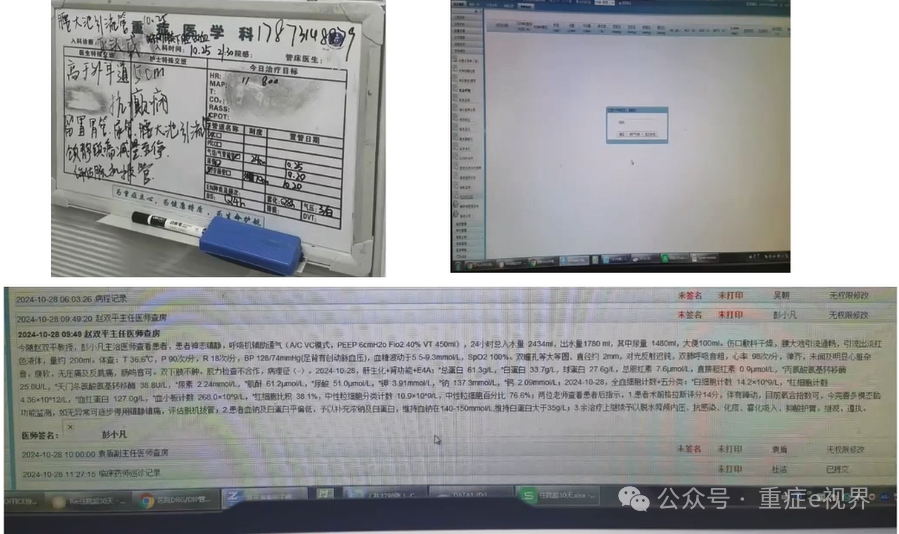
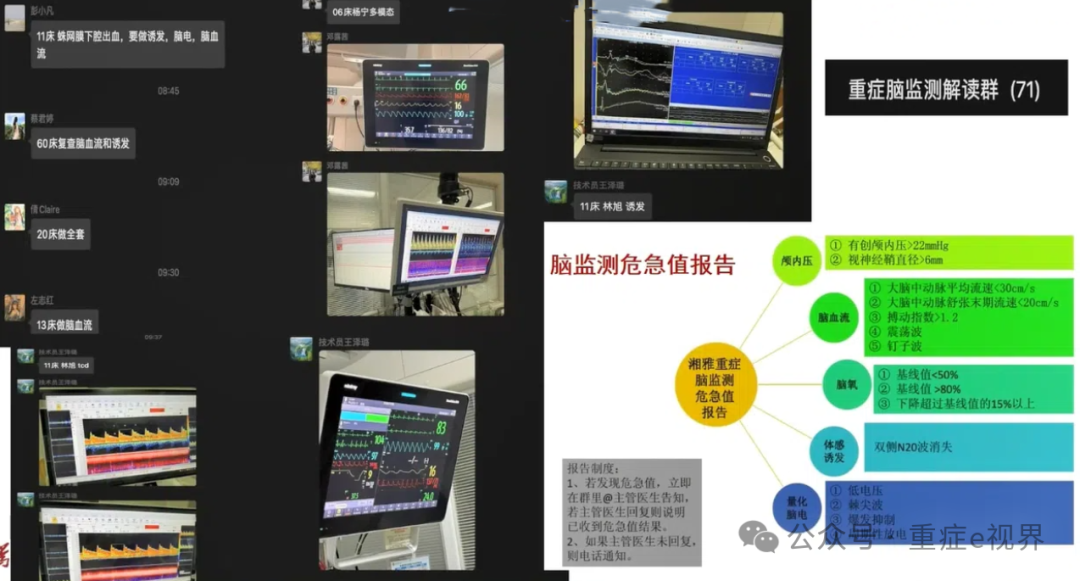
临床问题5
临床问题6 什么时候复查脑监测?即时?间隔时间?是否复查全部项目?
脑监测表型-原因分析
监测导向的急性脑损伤患者表型
> 脑解剖结构表型
> 脑血流表型
> 脑氧表型
> 颅内压表型
> 脑电表型
> 重症脑监测表型
SAH重点关注脑血流表型-血管痉挛
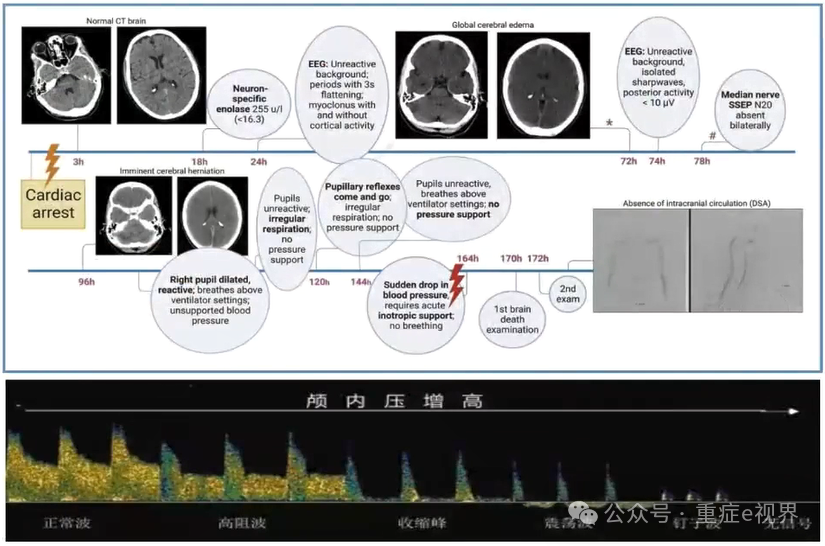
脑监测选择:根据ROSC后急性脑损伤时程性差异
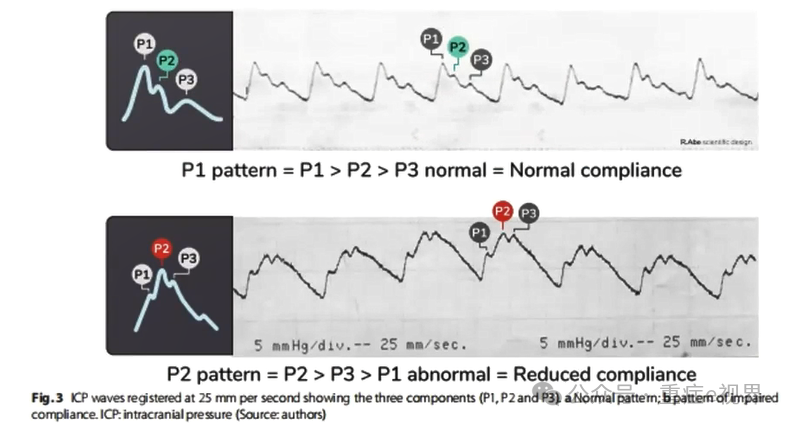
> ICP波形:颅内正常顺应性
> ICP波形:颅内顺应性降低
临床问题6
重症脑功能监测的特点与临床实践
1.“问题导向”是基础
2.“实时实地”
3.多指标整合
4.多目标流程化实施
5.重症医学的一部分
6.重在对重症神经患者病理生理的理解和解读
summary
本文荟萃自公众号:重症e,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫