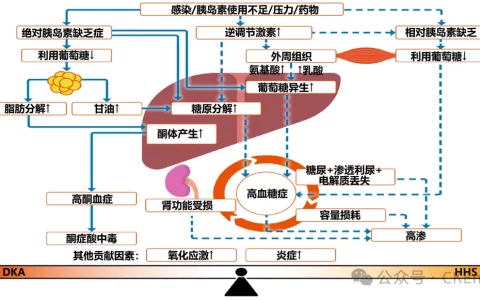
重症患者的营养不良发生率高达30%~50%,这不仅延长了总住院时间和ICU住院时间,还显著增加了感染、ICU获得性肌无力等并发症的风险。医学营养治疗已成为重症患者管理中的重要一环,尤其是在患者血流动力学和内环境相对稳定时,积极的营养干预至关重要。
肠外营养(PN)作为其中的关键组成部分,常常因启动时机、适宜人群、途径选择、成分配比以及并发症预防等问题让临床医生感到棘手。那么,如何在复杂的临床环境中,科学合理地实施PN支持,以最大限度地改善患者预后呢?今天,我们将通过解读最新发布的《中国重症患者肠外营养治疗临床实践专家共识(2024)》,为您剖析这些实践中最具挑战性的问题,帮助您在临床工作中更精准地做出营养支持决策。

PART.1
PN启动时机
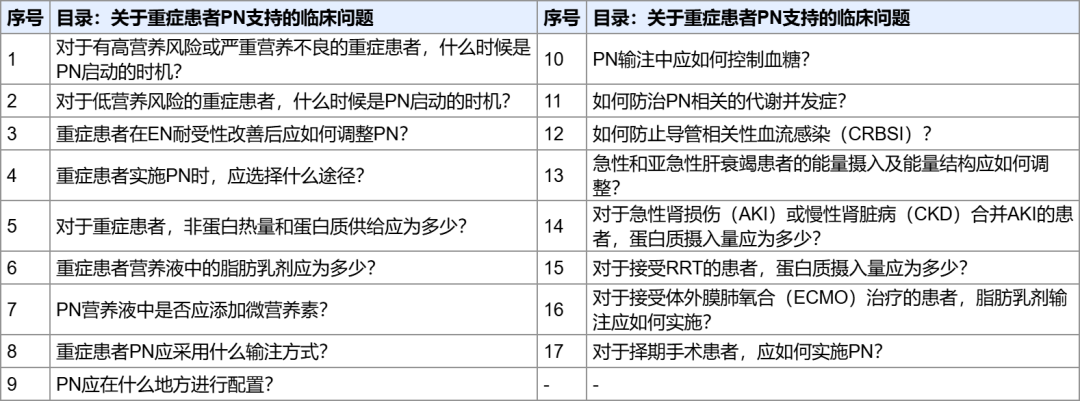
共识指出,PN启动的时机应根据患者的营养风险水平和营养不良的严重程度进行个体化判断:
1.1 对于高营养风险或严重营养不良的重症患者:对于存在高营养风险或严重营养不良的重症患者,若有EN禁忌证,则推荐入ICU3~7天启动PN。【推荐强度:(8.0±1.3)分】
1.2 对于低营养风险的重症患者:对于低营养风险的重症患者,若入ICU 1周EN的摄入量仍未达到目标热量的60%~80%,则推荐启动SPN。【推荐强度:(7.9±1.5)分】
PART.2
PN调整与途径选择
在PN实施过程中,合理选择输注途径以及根据EN耐受性的改善协调PN和EN的使用,是确保营养治疗成功的关键步骤。共识对此给出了明确的建议:
2.1 EN耐受性改善后的PN调整:一旦重症患者EN耐受性改善,推荐逐渐增加EN并降低PN比例,直至全EN供能。【推荐强度:(8.4±1.2)分】
2.1备注:当EN达到目标热量的60%~80%且耐受性良好时,应考虑停用PN。
2.2 PN的输注途径选择:推荐优先选择中心静脉导管或PICC作为重症患者PN途径。当PN治疗时间短且营养液配方浓度和渗透压不高时,也可选择经外周静脉途径输注。【推荐强度:(7.7±1.4)分】
2.2 备注:外周静脉的脆弱性限制了PN的持续时间和成分,但有研究表明,当PN营养液配方中氨基酸浓度
PART.3
重症患者的PN营养供给目标
在重症患者的PN营养支持中,非蛋白热量、蛋白质、脂肪乳剂的合理供给,以及微营养素的添加,是确保患者营养状态的核心要素。专家共识针对这些方面给出了具体的指导建议:
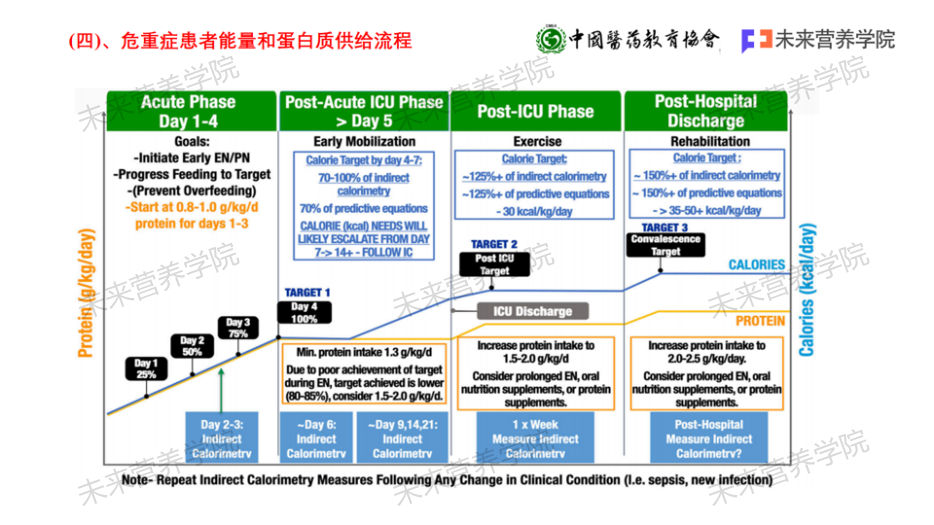
3.1 非蛋白热量和蛋白质供给:对于重症患者,推荐通过间接能量代谢及氮平衡测定来指导非蛋白热量和蛋白质供给。当不能实施上述监测时,建议重症患者的目标热量为104.6~125.5 kJ/(kg·d)[25~30 kcal/(kg·d)],目标蛋白量为1.2~2.0 g/(kg·d),特殊情况下需适当调整。【推荐强度:(7.5±1.7分)】
3.1 备注:2016年ASPEN指南推荐,对于存在高营养风险或者严重营养不良的患者,在开始营养治疗后24~48小时内达到目标热量的50%;并且在监测再喂养综合征的前提下,建议在48~72小时内达到目标热量的80%。
原发疾病不同可能导致患者对蛋白的需求量也有所不同,其中烧伤、多发伤、慢性重症及肥胖患者的蛋白需求量更高。由于每位患者的蛋白质需求量不同,因此应通过监测血清白蛋白、前白蛋白、视黄醇结合蛋白等进一步指导调整蛋白质的供应量。
3.2 营养液中的脂肪乳剂供给:建议常规静脉使用脂肪乳剂作为重症患者PN营养液成分,剂量不超过1.5 g/(kg·d)。【推荐强度:(7.4±1.4分)】
3.2 备注:共识强调,需密切监测三酰甘油和肝功能指标,以指导脂肪乳剂的应用和调整。此外,共识还简单介绍了中链脂肪酸、长链脂肪酸、中-长链脂肪酸、鱼油脂肪乳以及多种油脂肪乳(如SMOF)的特点。不同脂肪乳制剂各有优劣,临床医生应根据患者的具体病情、代谢状态和治疗需求,选择最适合的脂肪乳剂型,以优化治疗效果并减少并发症风险。
3.3 PN营养液中微营养素的添加:建议在PN营养液中常规添加适量的微营养素。【推荐强度:(7.4±1.9分)】
3.3 备注:微营养素包括维生素和微量元素,是机体代谢必不可少的重要成分;而重症患者常处于高代谢状态,对微营养素的需求明显增加。共识建议在PN营养液中常规添加适量的微营养素,并建议以复合制剂的形式通过配制流程添加。
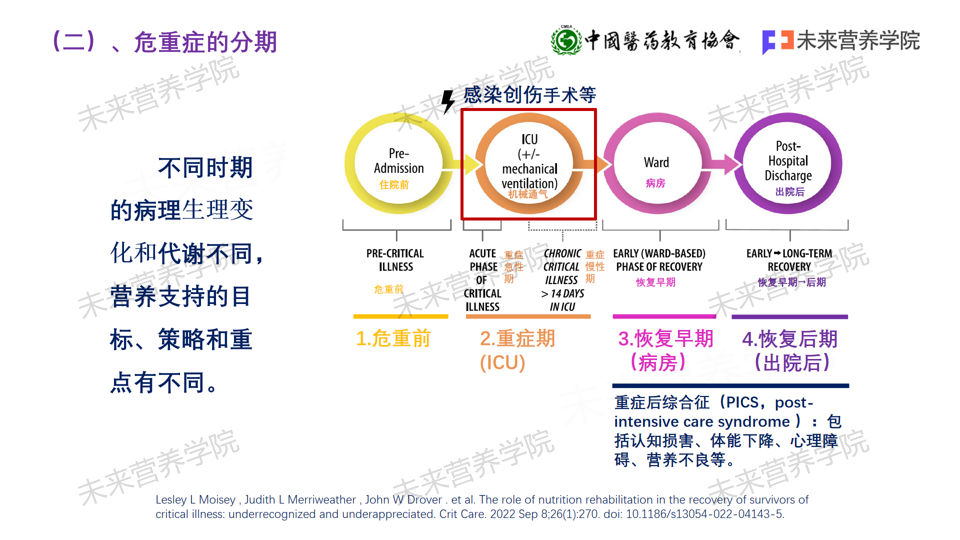
3.4 根据危重症不同分期的病理生理变化和代谢特点给予个体化营养支持:除了了解危重症患者的营养目标设定总原则,应注意危重症不同时期的病理生理变化和代谢不同,PN营养支持的目标、策略和重点也有不同。例如,在ICU急性期的第1至4天,宜采取渐进式喂养策略,初始阶段提供滋养型喂养,随后逐步增加能量供给,从25%逐步提升至50%,最终达到75%,以适应患者的代谢状态并避免潜在的再喂养综合征风险。
PART.4
PN的输注方式与配置规范
在PN治疗中,选择合适的输注方式和配置场所对治疗的安全性和效果至关重要。专家共识对此给出的指导建议如下:
4.1 PN的输注方式:推荐重症患者PN采用“全合一”输注方式。【推荐强度:(8.6±1.3分)】
4.1 备注:“全合一”输注方式是指根据医师处方将包括氨基酸、葡萄糖、脂肪乳剂、维生素、微量元素、水、电解质等在内的营养素,在符合要求的洁净环境下,按照一定比例和顺序混合于一个输液袋中,经中心或外周静脉输注的方式。“全合一”输注方式,包括医师开具处方后在静脉药物配制中心完成的“院内配置”和工业化生产的“多腔袋”两种形式,应根据患者病情选择使用。
4.2 PN的配置场所:PN应在静脉用药配置中心进行配置。【推荐强度:(8.4±1.4分)】
4.2 备注:PN配置不当会对患者造成伤害,甚至导致患者死亡。为减少不当配制、降低患者相关风险,建议医疗机构设置静脉用药配置中心,参照《规范肠外营养液配制》中国专家共识,对PN营养液进行集中调配与供应,包括配置环境、配制人员、配置顺序及配置方法等。
进行PN营养液配制前,其处方必须经药师审核;“全合一”输注方式营养液成分复杂,建议采用重力法或者自动化配制设备进行配制;配制时遵循无菌操作技术;添加大容量药物或同时添加多种药物时,应参照人工配制顺序,推荐在配液中心层流洁净工作台操作:建议先混合葡萄糖与氨基酸,再混合脂肪乳剂,混合时多次翻转袋体;添加其他营养素需注意药物的相容性和稳定性。
PART.5
PN相关并发症防治
在PN治疗过程中,血糖控制、代谢并发症的预防以及导管相关性血流感染(CRBSI)的防治是确保患者安全和提高治疗效果的重要环节。
5.1 PN输注中的血糖控制:建议PN配方中葡萄糖的输注速度不超过5mg/(kg·min),并按需输注胰岛素控制血糖。【推荐强度:(8.1±1.4)分】
5.1备注:重症患者应激性高血糖和胰岛素抵抗较常见,维持血糖在7.8~10.0 mmol/L有利于患者恢复,减少感染并发症的发生。指南推荐,PN配方中葡萄糖的输注速度应不超过5 mg/(kg·min)。PN配方中糖脂比一般为6:4~5:5,在血糖难以控制时可适当调整。
添加胰岛素是PN时控制血糖的常用方法。胰岛素可通过静脉微泵或皮下途径给药,也可通过混合在PN营养液中给药。持续静脉泵入胰岛素更有利于将血糖水平维持在目标范围内,以实现血糖的精确控制。
5.2 PN相关代谢并发症的防治:建议监测相关指标,防治再喂养综合征、脂肪超载综合征和肝功能严重受损等PN相关的代谢并发症。【推荐强度:(8.4±1.5)分】
5.2 备注:PN配方中各组分供给不足或过量均会引起代谢性并发症,包括再喂养综合征、高血糖、高甘油三酯血症及肠外营养相关性肝脏疾病(PNALD)。在临床实践中应监测相关指标,根据患者的代谢需求调整营养方案,防治PN相关的代谢并发症。
(1)再喂养综合征
再喂养综合征是指实施医学营养治疗早期出现的电解质紊乱(低磷血症、低镁血症和低钾血症)、维生素缺乏(主要是维生素B1)、液体超负荷和水钠潴留,严重者可发生器官功能障碍,出现恶性心律失常甚至死亡,常见于营养治疗72h内。所以,必须强化临床监测,包括生命体征、液体平衡状态和血清电解质、维生素水平测定,血磷或较营养实施前降低0.16 mmol/L以上是重要标志。建议在PN开始前尽量纠正电解质紊乱,特别是钾、镁、磷,补充维生素B1,能量摄入应从目标量的50%以下开始,并逐步加量。一旦发生再喂养综合征,应减少营养摄入量,并及时补充磷、维生素B1等。
(2)脂肪超载综合征
当PN制剂中脂肪乳剂输注速度和(或)剂量超过机体脂肪廓清能力时,会导致脂肪超载综合征。防治关键是评估患者的脂肪廓清能力,建议PN输注完毕后5~6h复查血清三酰甘油水平;若输注完毕后12h血清三酰甘油水平仍>4.6 mmol/L,则脂肪乳剂摄入应减量;若血清三酰甘油水平>11.4 mmol/L,则应停用脂肪乳剂。
(3)肠外营养相关性肝脏疾病(PNALD)
PNALD是长期PN患者的常见并发症,包括肝脏脂肪变性和胆汁淤积等,甚至可导致肝硬化,容易发生于存在基础肝脏疾病或其他伴发疾病的患者,以γ-谷氨酰转移酶或碱性磷酸酶升高1.5倍以上和(或)血清结合胆红素≥34.2μmol/L(2 mg/dL)为标志,故建议定期监测肝功能和肝脏超声。SMOF等ω-6/ω-3比值较低的脂肪乳剂对于防治PNALD具有一定的优势。
5.3 导管相关性血流感染(CRBSI)的防治:建议加强PN静脉通路管理,以减少CRBSI的发生。【推荐强度:(8.4±1.8)分】
5.3 备注:CRBSI是PN相关的重要并发症之一,可导致脓毒症、休克,并增加患者的死亡风险、住院时间和医疗成本。为最大程度降低感染风险,进行PN治疗时应遵循指南、实施管路护理。目前指南推荐住院时间30d)的重症患者则建议将PICC作为PN输注的主要途径。
PART.6
特殊疾病患者的PN支持
在PN治疗中,特定病理状态如急性肾损伤、慢性肾脏病、肝衰竭、接受体外膜肺氧合(ECMO)治疗的患者以及择期手术患者的营养管理具有特殊要求。专家共识针对这些临床情境提供了指导建议,以优化治疗效果。
6.1 急性和亚急性肝衰竭患者的能量摄入及结构调整:建议增加急性和亚急性肝衰竭患者的能量摄入,调整糖、脂肪、蛋白质摄入结构。【推荐强度:(7.1±1.9)分】
(1)适当增加能量摄入
急性肝衰竭(ALF)患者的静息能量消耗(REE)增加18%~30%,能量摄入目标约为REE的1.3倍,或30~35 kcal/(kg·d)。但因ALF患者病情变化迅速,不同病因及不同病情阶段的患者能量代谢差异很大,因此建议采用实际消耗量监测来指导营养实施。
(2)控制血糖
在ALF中,由于肝细胞功能丧失和继发的多器官功能衰竭,碳水化合物、蛋白质、脂质代谢严重紊乱,高胰高血糖素血症、糖异生异常、糖酵解加速均会导致血糖严重紊乱,推荐每隔2h监测1次血糖,并控制血糖在8.3~10.0 mmol/L(150~180 mg/dL),以避免高血糖导致的器官功能障碍。
(3)适当减少脂肪摄入量
ALF患者脂肪代谢能力下降,应减少脂肪摄入量,以免增加肝脏负担。理论上,含有ω-3和中链三酰甘油的SMOF脂质优于标准大豆基脂质,这些制剂可能会减少PNALD的发生。
(4)蛋白质摄入
以往认为,应给予ALF患者低蛋白饮食甚至禁止蛋白质摄入,但长时间限制蛋白质饮食会加速肌肉分解,造成低蛋白血症和高氨血症,甚至更易出现肝性脑病等并发症。因此,对于轻度肝性脑病患者无需减少甚至禁止蛋白质摄入。根据欧洲肝脏研究协会指南建议,肝性脑病患者蛋白质摄入量应为1.2~1.5 g/(kg·d),以防止肌肉减少。
由于蛋白质给药可能会进一步升高血氨水平并增加脑水肿风险,ESPEN建议严重超急性肝病伴肝性脑病及高血氨且有脑水肿风险患者的营养蛋白补充可延迟24~48h,直至高氨血症得到控制。补充蛋白时,应监测血氨,确保不发生病理性升高。
6.2 肾功能不全患者的蛋白质摄入量:建议急性肾损伤(AKI)或慢性肾脏病(CKD)合并AKI患者的蛋白质摄入量为1.0~1.3 g/(kg·d)。【推荐强度:(6.9±1.8)分】
6.2 备注:AKI重症患者营养代谢发生了较大改变,尤其是蛋白质分解代谢较其他重症患者有所增强。因此,给予AKI患者实施营养治疗时,蛋白质仍可按照其他重症患者的摄入量给予。但对于存在严重氮质血症且未接受肾脏替代治疗(RRT)的患者,应适当减少蛋白质摄入量,以避免氮质血症加重。ESPEN指南建议蛋白质起始量为1.0 g/(kg·d),并根据患者耐受情况逐渐增加至1.3g/(kg·d)。
6.3 接受肾脏替代治疗(RRT)患者的蛋白质摄入量:对于接受常规间歇性RRT的重症患者,蛋白质摄入量应为1.3~1.5g/(kg·d);对于接受连续性肾脏替代治疗(CRRT)的患者,蛋白质摄入量应为1.5~1.7g/(kg·d),必要时可增加至2.5g/(kg·d)。【推荐强度:(7.7±1.4)分】
6.3 备注:RRT已成为重症患者的重要治疗手段,RRT过程中会额外丢失氨基酸等多种营养成分。决定氨基酸丢失量的因素包括RRT的方式(连续或间歇,对流、弥散或两者兼有)、血液和透析液流速、流出量及膜材特征等;此外,由于氨基酸是筛分系数接近1.0的低分子质量物质,可导致许多氨基酸(如半胱氨酸、精氨酸、丙氨酸和谷氨酰胺)的丢失。
因此,RRT患者需要更高的蛋白质摄入量。2021年,ESPEN指南建议AKI或AKI合并CKD或CKD合并肾衰竭且接受常规间歇性RRT的重症患者蛋白质摄入量为1.3~1.5g/(kg·d);接受CRRT的患者蛋白质摄入量为1.5~1.7 g/(kg·d),最多可增加至2.5g/(kg·d)。
对于接受RRT的患者,在计算能量时,应考虑包括实施过程中以枸橼酸盐(3 kcal/g)、乳酸盐(3.62 kcal/g)和葡萄糖(3.4 kcal/g)形式提供的额外热量的总能量供应,确定每日总能量供应,避免过度喂养。
6.4 ECMO治疗患者的脂肪乳剂管理:对于接受体外膜肺氧合(ECMO)治疗的患者,脂肪乳剂应采用缓慢连续输注的方式,并监测血脂指标和氧合器状态。【推荐强度:(7.3±1.4)分】
6.4 备注:对于实施ECMO治疗的患者,需关注PN中使用脂肪乳剂引起的相关并发症,如血栓形成、脂质沉积及膜氧合器功能障碍等。一项基于42家临床中心的观察性研究显示,在静脉-动脉体外膜肺氧合(VA-ECMO)支持期间,常规使用脂肪乳剂(输注速率为0.5~3.0 g/(kg·d))与ECMO回路中发生脂肪凝集(26.2%)、旋塞阀破裂(23.8%)、膜氧合器堵塞和相关故障(4.8%)、血栓形成(4.8%)有关。
Stoppe等建议ECMO患者PN时,脂肪乳剂不应直接注入ECMO回路,而应使用单独的静脉通路。目前欧洲临床营养与代谢协会推荐PN连续输注12~24h,不推荐弹丸式推注,同时每日应常规监测血脂及氧合器的功能状态。对于三酰甘油>3 g/L的患者,可考虑减少脂肪乳剂,直至停用。
6.5 择期手术患者的PN实施:建议对择期手术患者常规进行术前营养风险筛查。对于重度营养不良或存在营养高风险患者,若EN无法满足能量需求,术前应使用SPN,术后早期评估EN耐受性,在术后48h根据情况选择SPN;若术前无营养不良,但术后1周EN仍不能满足营养需求,可考虑给予SPN。【推荐强度:(7.6±1.6)分】
6.5 备注:手术期合理的医学营养治疗能减轻患者分解状态,增强免疫功能,有助于患者早期活动,促进康复。对于择期手术患者,应于术前进行营养风险筛查,并根据患者病情、营养状况和个体情况协调PN和EN的使用。
本期内容根据以下文献整理:
浙江省医学会重症医学分会. 中国重症患者肠外营养治疗临床实践专家共识(2024)[J]. 中华危重病急救医学,2024, 网络预发表.









【营养指南】肠外营养中电解质补充中国专家共识(2024版)| 13个问题、26条推荐意见

【营养指南】成人胃肠道手术围手术期营养支持治疗的规范化应用(项目背景、引证举例、老年营养、肠内营养/肠外营养治疗)划重点

【一图读懂】肠内营养 VS 肠外营养

【营养指南】中国成人患者肠外肠内营养临床应用指南 (2023版)(划重点方便记忆)

【营养指南】可下载《中国成人患者肠外肠内营养临床应用指南(2023版)》正式发布
专 业 团 队


佛山市第一人民医院
门诊地点:门诊楼2楼儿童医学中心14号诊室
体重管理营养综合评定:2号楼3楼临床营养中心
电话:0757-83162328

本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫