心脏手术后急性呼吸窘迫综合征(ARDS)的发病率差异很大(从0.4%到8.1%)。心脏外科患者常合并多种疾病,ARDS的发生严重影响患者的预后。因此,本文总结了目前有关心脏外科ARDS的相关知识,并结合心脏外科术后ARDS的特殊性,讨论了治疗策略。
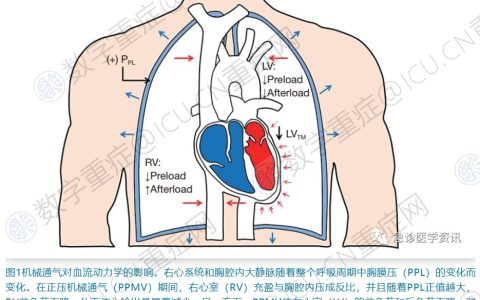
预防心脏手术期间和术后的肺损伤仍然是关键。应限制血液制品的输注,以最大限度地减少肺部损伤等风险。开放肺通气保护策略(体外循环期间的通气、复苏和使用适当的呼气末正压)尚未显示出对临床结局的明显益处。临床医生在术中和术后的通气设置上要仔细考虑机械通气对心功能的影响(尤其是右心室)。尽量保持较低的驱动压和潮气量以及最佳的呼气末正压。
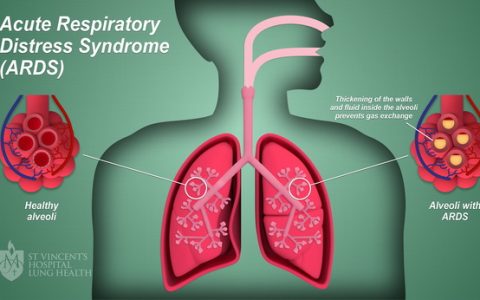
来自国际性、多中心、前瞻性研究的LUNG SAFE研究(了解严重急性呼吸衰竭对全球影响的大型观察性研究)的数据显示,严重ARDS患者的死亡率高达46%。目前柏林对ARDS的定义是根据急性发作的双肺浸润影来描述综合征,不能用心衰过液体过负荷来完全解释这种症状(Table 1)。

然而,心脏手术后发生ARDS的住院患者,排除心脏对气体交换恶化的影响是很难做到的。与其他原因引起的ARDS相比,心脏外科术后ARDS的预后可能更差,因为心脏病患者受心血管疾病(还有其他几个潜在的)严重负担的影响。此外,心脏手术后ARDS的发生相对常见,其管理是一个挑战,因为传统ARDS患者使用的治疗方案(例如俯卧位)在心脏手术后可能不宜使用。因此,心脏手术围手术期的ARDS应收集更多的特征和临床研究,以便临床医生更好地了解其临床特点,并确定改善预后的最佳策略。本文结合了心脏手术后ARDS的特殊方面,综述了心脏围手术期的ARDS最新知识、现况、治疗方法。
本综述中,对PubMed进行了检索,检索时间为2020年9月19日,检索词组合如下:“ARDS”和“心脏手术”,该搜索仅限于以英文发表的关于成年人的文献。图1(Fig 1)显示了简化搜索的结果。尽管这项研究并不是一个恰当的系统综述( ARDS的话题与术后肺部并发症等重要关键词重叠 ),但它证实了作者的初步假设,即使心脏术后ARDS尚未得到充分的研究,但值得进一步探讨.
本文荟萃自J Cardiothorac Vasc Anesth. 2022 Apr; 36(4): 1169–1179.,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。





 微信扫一扫
微信扫一扫