
在危重疾病中,脑病、肌无力、周围神经病变、皮肤粘膜病变以及持续存在的器官功能障碍是最主要的临床特征(图1)。本文阐述的微量营养元素缺乏可能与这些临床表型有关并可能危及急性预后。
维生素B1(硫胺素)是底物氧化的关键因素。因此,硫胺素缺乏主要影响的是有恒定能量依赖性的器官,如心脏(湿性脚气病)或大脑(Wernicke’s和Korsakoff综合征)。导致硫胺素缺乏的危险因素(如利尿剂、CRRT的应用以及病前摄入不足)在ICU中普遍存在,加之危重病人身体储备很低。ICU曾报道过低硫胺素血浆水平,目前不可能对它进行实时监测。临床上,硫胺素的消耗可能仅在开始实施喂养时才表现出来。这种“再喂养综合症”很容易被忽视,只因它与危重病的某些临床表现类似。另外,再喂养综合征也可能表现为除硫胺素缺乏以外的另一些生化水平的异常。当开始实施人工营养治疗后,患者的血清磷酸盐水平将会明显降低甚至发生显著低磷血症,即使磷酸盐在两个研究组中均得到了充分的补充,在一项涉及400多名患者的多中心随机对照试验(RCT)中暂时的热卡限制可显著改善提高生存率。在一项观察性研究中也证实了这一现象。另外,根据入ICU时的表现也无法确认出有高危风险的患者。即使证据有限,考虑到存在潜在的致命后果,监测和补充磷酸盐、限制早期营养摄入以及提供足量的硫胺素(>100毫克/天)似乎还是必要的。
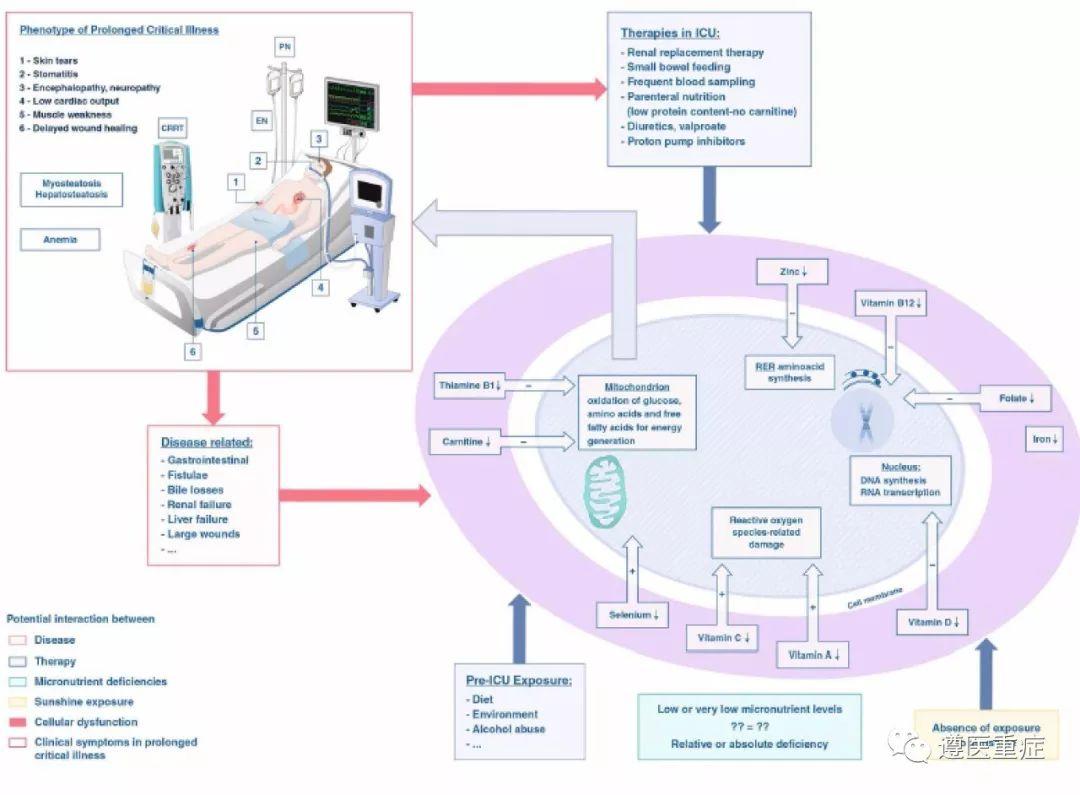
图1 视图描述了发病前暴露、ICU治疗和疾病对微量营养素水平、微量营养素细胞代谢作用的潜在影响以及微量营养素缺乏对某些迁延的慢性病(脑病、肌无力和神经病变、口角炎、皮肤开裂和皮炎、伤口延迟愈合、低心排以及反复感染)的临床特征的潜在作用。
维生素C是一种电子供体,作为抗氧化剂和多种酶的辅助因子起着重要作用。在严重疾病,特别是脓毒症期间,维生素C摄入减少和氧化反应增加均使体内维生素C水平降低,从而导致氧自由基过量生成、内皮细胞一氧化氮合酶功能丧失。这一理念启发了在严重疾病期间,维生素C的高消耗以及相对缺乏假说的产生,也暗示着临床上需要提供更大的剂量(6克/天)。然而,迄今为止,都是些小样本或区域性回顾性研究,有3个RCT的研究中评估了ICU内对维生素C的补充,但尚没有得出结论性的结果。
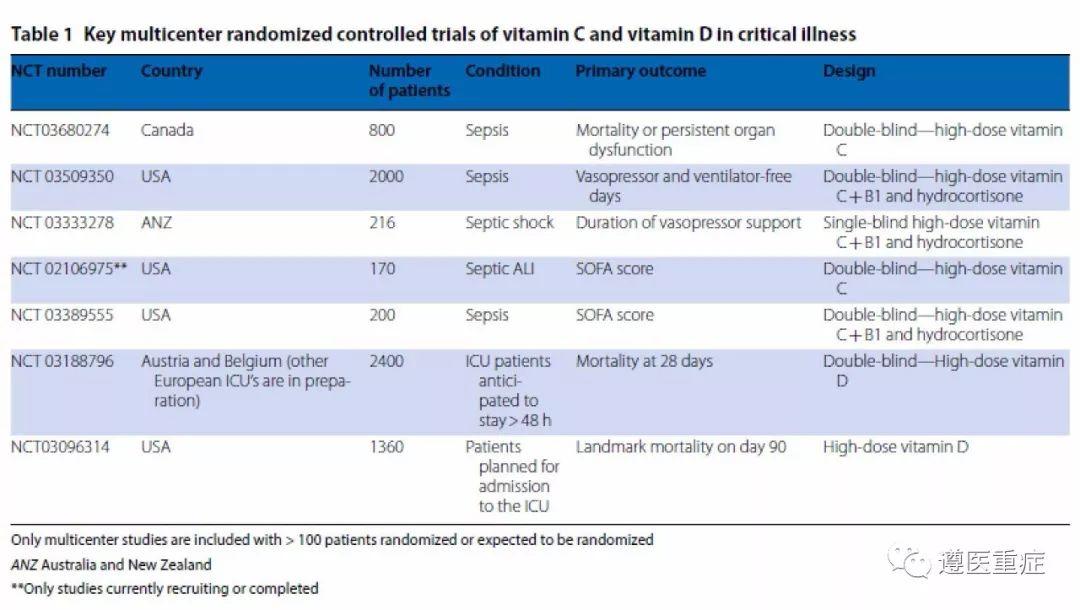
维生素D受体影响着许多器官和组织的基因转录,其作用远远超出钙稳态和骨骼完整性对心血管系统、免疫及炎症的影响。入住ICU的重症患者中,超过50%的患者存在着低的25-羟维生素D水平,有24%的患者这一水平甚至非常低[7]。这样低的水平在ICU治疗期间并不会改善,且与疾病恢复和生存之间呈负相关。其原因与病前摄入量较低、肾脏转化率降低、循环中的蛋白结合水平降低、肝脏合成减少以及接受阳光照射和肠内摄入量减少有关。从3个RCT的研究中收集的数据并不能体现出维生素D的补充剂对改善生存率的益处[5]。VITDAL-RCT提出了一个假设,即纠正极低水平的25-羟维生素D可能会提高生存率。一些正在进行的RCT研究将有助于更好地理解较低的维生素C或维生素D的水平是否会造成发病率或死亡率缺陷、并发临床表现,甚至是一种对严重疾病的适应性反应,又或者是这几种结局之间任意一种的组合(表1) 。
维生素B12参与DNA合成和微量营养元素的代谢,特别是参与了1-甲基丙二酰CoA和同型半胱氨酸途径。上消化道的外科手术或小肠内喂养或是质子泵抑制剂都可能会阻碍维生素B12的吸收。叶酸这种碳转移辅助因子,对核酸和氨基酸合成也至关重要。这些微量元素的低水平现象在ICU内较为常见,尤其是合并有酗酒史、溶血、恶性肿瘤、曾应用过甲氨蝶呤和甲氧苄氨嘧啶等药物以及CRRT的情况后 。临床上,维生素B12或叶酸的缺乏很容易被忽视,因为ICU内,意味着巨幼细胞性贫血,可能不会在铁和促红细胞生成素缺乏的情况下进展。血浆水平并不可靠。因此,不明原因的认知功能的变化或脱髓鞘的改变可能是揭示维生素B12缺乏的首发表现。同型半胱氨酸和甲基丙二酰CoA浓度的升高可能证实这一怀疑。血小板减少或白细胞减少也可能提示叶酸不足。鉴于上述两种微量元素缺乏的临床和实验室诊断困难,预防性给药可提供具有成本-效益的替代方案。在一项小型RCT中,肠外给予5mg /天的叶酸似乎是安全的。
锌是DNA合成和RNA转录过程中的辅助因子。适当的锌水平取决于摄入量和排泄量的精确调节。长期素食者或酗酒者的摄入量可能不足,并可引发免疫功能紊乱、性功能减退、硬皮病和生长障碍。烧伤、创伤和脓毒症、CRRT患者中皮肤的损伤、尿液的丧失以及胆汁的损耗可能影响锌在体内的平衡。评估不同剂量的补充量或与安慰剂组比较的四项研究中,在未选定的ICU患者中没有发现对死亡率的影响。高血铜浓度或对临床经验治疗的阳性反应可能是测定血清锌浓度的有价值的替代方法,后者也可能反映了锌的再分布。
肉碱缺乏会阻碍线粒体的肉毒碱/棕榈酰穿梭,导致长链脂肪酸氧化功能受损和线粒体能量供应障碍。对于患有长期慢性危重病、肝肾功能障碍、氨基酸和维生素C的摄入减少以及一些特定药物(如丙戊酸盐)和CRRT都将可能导致肉毒碱缺乏。临床出现不明原因的肌无力、心力衰竭或高甘油三酯血症应怀疑此症,但组织与血浆浓度之比的不确定性使确认问题变得复杂。在ICU内进行的干预试验尚无定论,到目前为止,主要集中在关注于未经调整的早期血药浓度上。
我们对于微量营养元素缺乏的病理生理知识以及危重病期间微量营养元素需求的认知匮乏着实令人震惊。基于现有可用的非常有限的证据,我们建议临床医生:
1、预防再喂养综合征,如果发生,应通过限制热量摄入作出及时应对,5天内缓慢增加,同时补充磷酸盐,并在有Wernicke’s脑病风险的患者中给予更高剂量(>100或200 mg)的硫胺素。
2、系统地考虑到危重病患者发生微量营养元素缺乏症(隐形的敌人)的可能性。
3、保证在危重疾病中至少提供微量营养素膳食参考的摄入量。
4、需考虑在有微量营养元素缺乏症发生高危风险的患者中补充维生素C、维生素D、维生素B12、叶酸,锌和肉碱。
除上述治疗原则外,一些维生素药物的补充试验(特别是维生素C、硫胺素和维生素D)也正在进行,临床医师应仔细阅读文献,寻找新的进展(表1)。此外,通过对可能影响其水平的其他疗法的RCT中血清或组织中微量营养素水平的同时评估,可以提高对其缺乏造成潜在影响的认识(图1)。最后,应考虑靶向检测手段与经验性高剂量给药之间的成本-效益校正。
本文荟萃自公众号: 遵医重症,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。






 微信扫一扫
微信扫一扫