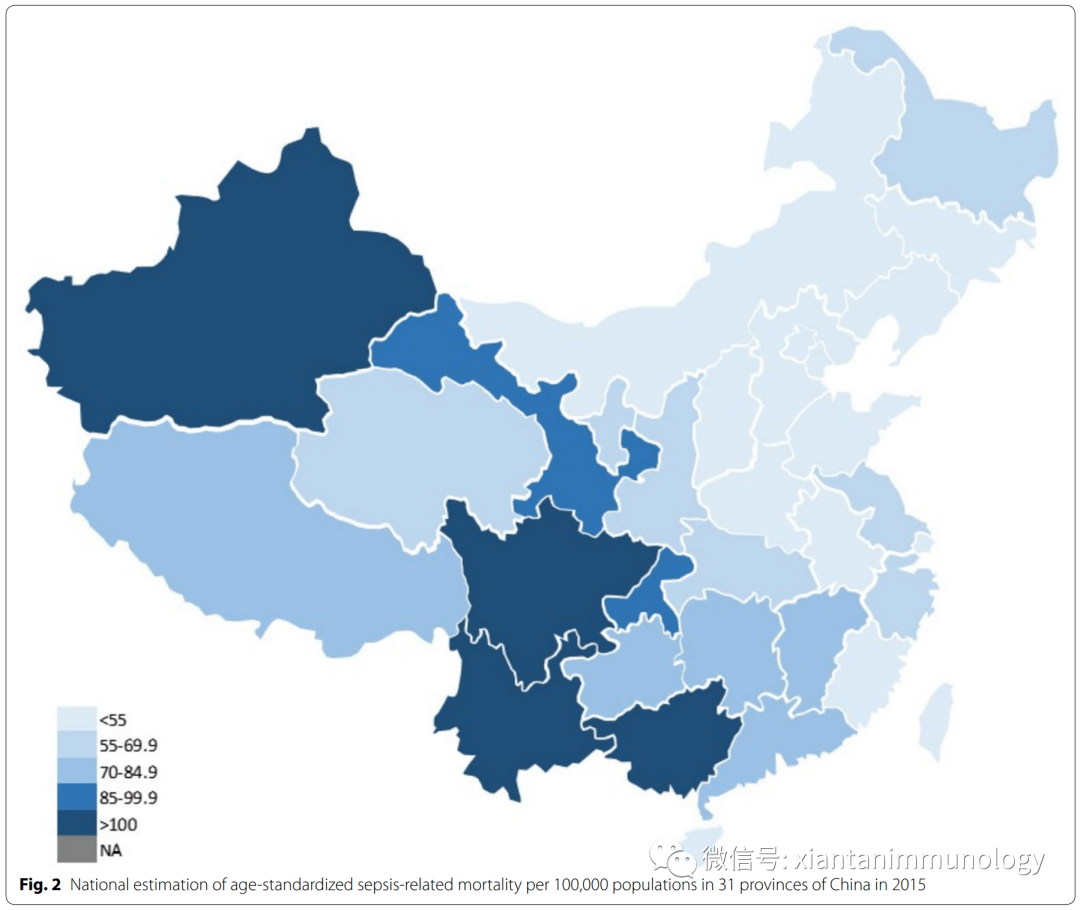
2020年Lancet发布的全球疾病负担报告中(文献1),2017年,全球估计有4890万例((95% uncertainty interval [UI] 38·9–62·9)的脓毒症病例,中国发生率为200-270/十万人。
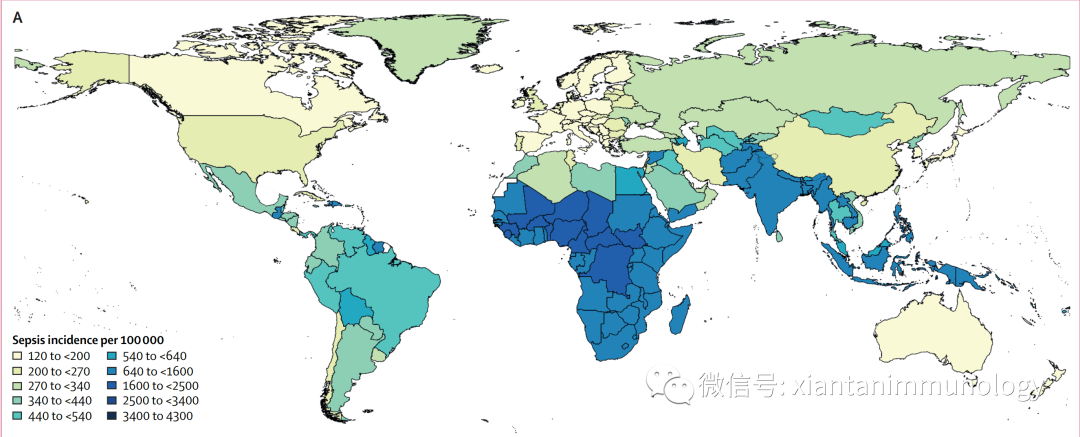
1100万例(10.1-12.0)的脓毒症相关死亡,占全球所有死亡人数的19.7%(18.2-21.4)。1990年至2017年,年龄标准化脓毒症发生率下降37.0%(95%UI11.8-54.5),死亡率下降52.8%(47.7-57.5)。脓毒症的发病率和死亡率在不同地区之间差异很大,其中撒哈拉以南非洲、大洋洲、南亚、东亚和东南亚的负担最高。
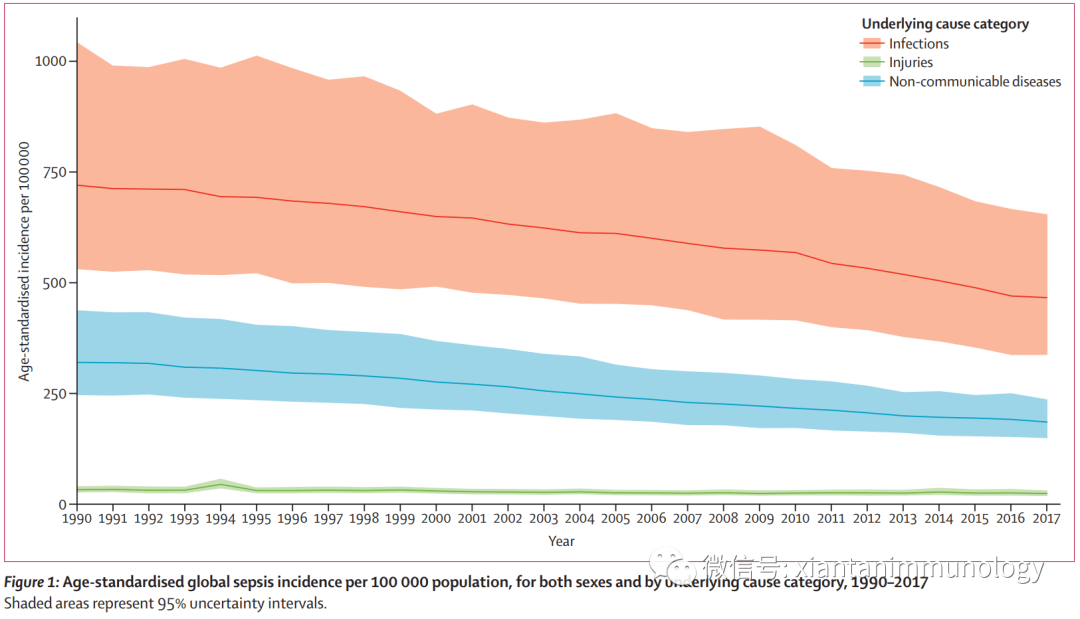
感染引起的脓毒血症排在第一位,其中腹泻疾病一直位于第一因素,下呼吸道感染已经成为第二位的致病因素。


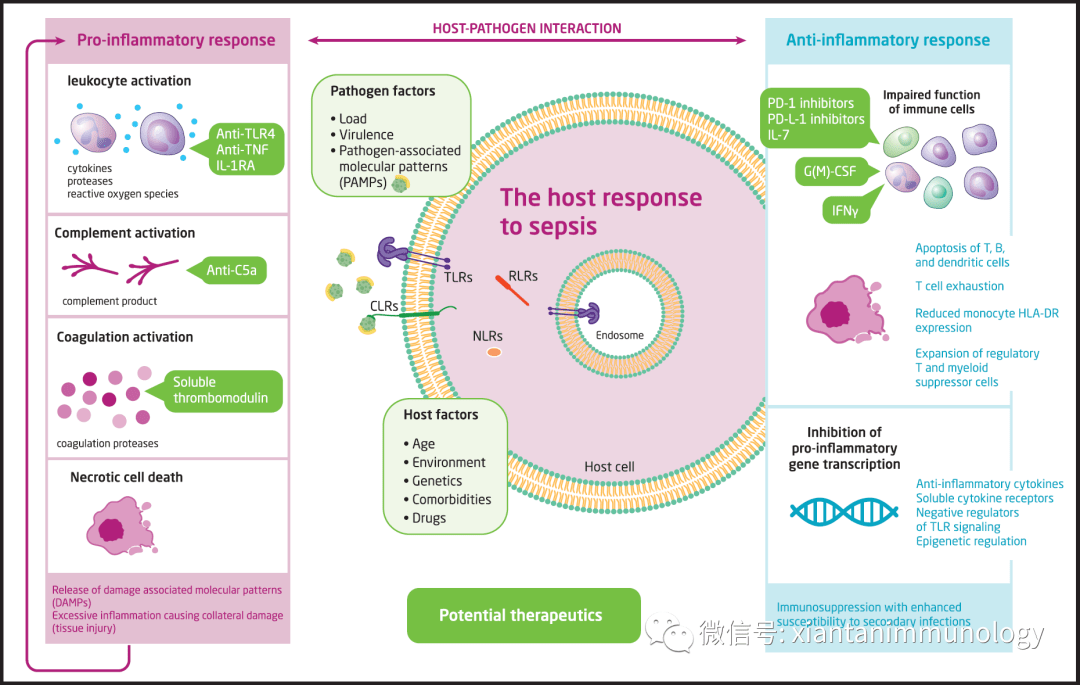
经过几千年的时间,脓毒症一词的含义不断演变。现在,脓毒症被定义为一种宿主对感染的反应失调,引起的危及生命的器官功能障碍。(sepsis is defined as a life-threatening organ dysfunction caused by a dysregulated host response to infection)。
脓毒血症伴随机体多种失调,其中免疫失调表现为:过度炎症和免疫抑制共存。
过度炎症(hyperinflammation)
众多的细胞和细胞因子等参与了脓毒血症的过度炎症。
Immunity 54, November 9, 2021
中性粒细胞
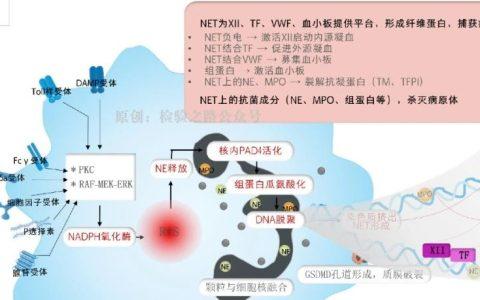
中性粒细胞可通过释放蛋白酶和活性氧导致脓毒症的过度炎症。中性粒细胞可以释放中性粒细胞胞外诱捕网(NETs),该染色质纤维网络包含抗菌肽和蛋白酶(包括髓过氧化物酶、弹性蛋白酶和组织蛋白酶G),通过捕获并随后杀死细菌来促进抗菌防御机制。但NETs是把双刃剑,脓毒症期间过度的NETosis,诱导血管内血栓形成和多器官功能衰竭。
组蛋白在NETs中含量丰富,可粘附并激活内皮细胞,以组蛋白依赖的方式导致血管损伤,也可直接损伤内皮细胞和上皮细胞。
巨噬细胞也可以产生细胞外诱捕网,在脓毒症中的潜在作用尚未被详细研究。
补体激活导致过敏反应毒素C3a和C5a的释放,产生强大的促炎活性,包括招募和激活白细胞、内皮细胞和血小板。虽然补体激活是保护性先天免疫的重要组成部分,但不受控制的激活可损伤组织并导致器官衰竭。
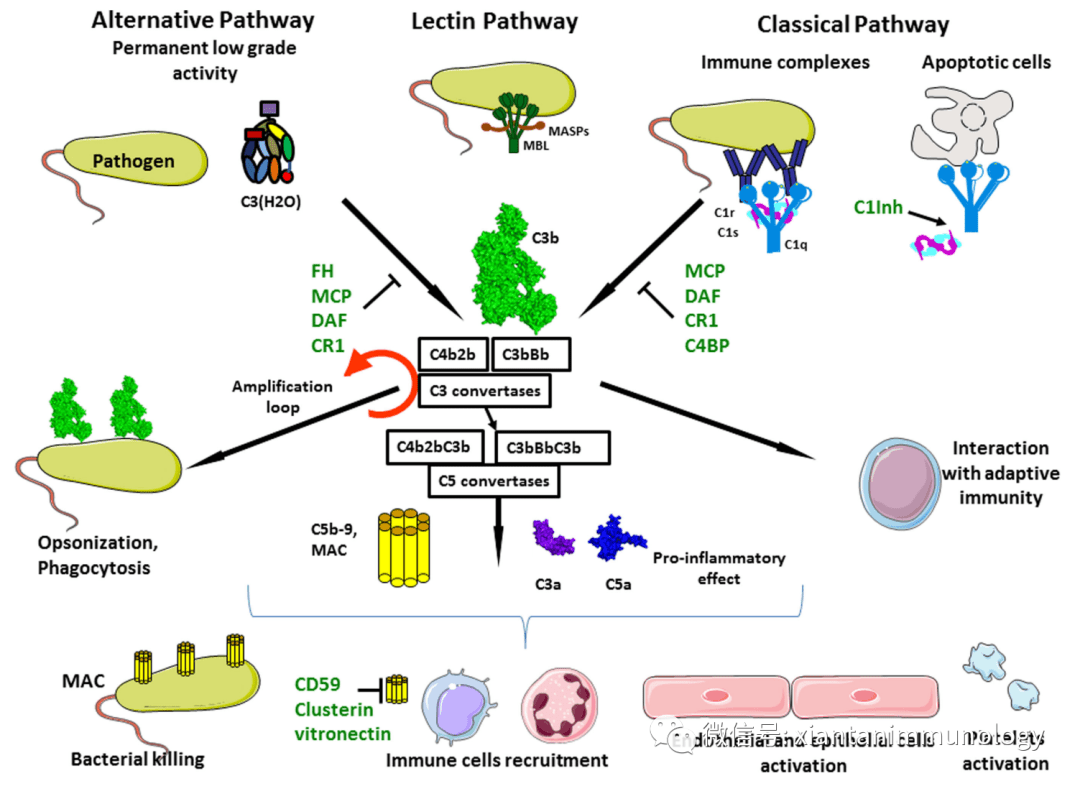
补体激活及其促炎促凝血效应(Front. Immunol. 6:257)
凝血系统的激活可以被认为是对入侵病原体的先天免疫反应的一部分,“免疫血栓形成”支持这一概念。
在脓毒症中,凝血系统的激活变得不平衡,导致微血管系统中有血栓形成的倾向。脓毒症相关凝血功能障碍最严重的表现是弥散性血管内凝血(DIC),除血栓形成外,还与因过度消耗凝血因子、抗凝血蛋白和血小板而导致的出血有关。
组织因子是凝血的主要启动子,通过与凝血因子(F)VIIa形成复合物,从而通过激活FX和FIX刺激凝血。
在病理条件下,多种细胞释放的微囊泡中存在大量的生物活性组织因子,它们可以与其他细胞结合,如活化的血小板、中性粒细胞和内皮细胞,从而放大凝血效应。脓毒血症的促凝血状态因抗凝血酶、组织因子途径抑制剂(TFPI)和蛋白C系统三种主要抗凝血途径的活性受损而加重。
炎症驱动的破坏糖萼(一种糖蛋白-多糖层,覆盖内皮细胞,维持其生理抗凝血特性),同时降低血栓调节蛋白(一种内皮细胞受体,和凝血酶形成复合物后,催化产生天然抗凝血活化蛋白C)的表达。血小板进一步促进凝血和炎症。血小板增加炎症部位的内皮细胞粘附和白细胞外渗,增强中性粒细胞的活化。血小板和血小板来源的微粒表达磷脂(包括磷脂酰丝氨酸),从而增加组织因子、FVa和FXa的活性,从而促进凝血。
免疫抑制(Immune suppression)
脓毒症患者的免疫抑制的多个机制,免疫细胞凋亡增强、T细胞耗竭、表观遗传变化的细胞重编程和细胞表面激活分子表达减少有关。
免疫抑制的脓毒症患者,对继发感染的易感性增加,继发感染通常是由机会致病菌和病毒再活化引起的。
细胞凋亡多发生在CD4+T细胞、CD8+T细胞、B细胞、NK细胞和滤泡树突状细胞中,死亡受体和线粒体介导的途径都参与其中。
脓毒症相关的B细胞凋亡与辅助T细胞支持不足有关,其中记忆B细胞亚型影响最大。
耗竭表型的B细胞则MHCII表达下降,IL-10产生增加。
脓毒症患者的血液、脾脏和肺的T细胞产生细胞因子的能力降低。
D8+T细胞增殖减弱,细胞毒性功能受损,IL-2和IFN-γ的产生减弱。
MDSCs增加。MDSCs的扩张与脓毒症危重患者继发感染的风险增加相关,机制包括剥夺l-精氨酸(对T细胞功能所必需),刺激Treg细胞扩张,抑制巨噬细胞和树突状细胞功能。
中性粒细胞在脓毒症中表现出多种免疫受损的特征,包括迁移到多种趋化剂的能力减弱,细胞内髓过氧化物酶和乳铁蛋白含量降低,以及氧化爆发能力降低。
脓毒血症患者多种免疫细胞(T细胞、单核细胞、DC细胞等)表达PD-1、CTLA-4等免疫检查点分子,导致功能耗竭。目前BMS等进行过PD-1抗体nivolumab逆转脓毒血症及脓毒性休克患者免疫抑制的临床研究(如NCT02960854),显示淋巴细胞绝对计数和单核细胞人白细胞抗原-DR同型(HLA-DR)表达的增加。
单核细胞和巨噬细胞表面MHCII分子表达减少,NF-κB磷酸化能力受损,产生促炎细胞因子能力TNF、IL-1α、IL-6和IL-12的能力减弱,而释放IL-1受体拮抗剂和IL-10等抗炎介质的能力未受损或增强。
简评:脓毒血症的患者,体内免疫系统是一片混乱。同时处于异常的过度炎症和有效的抗感染免疫受抑制的状态。
参考文献
-
Rudd, K.E., Johnson, S.C., Agesa, K.M., Shackelford, K.A., Tsoi, D., Kievlan, D.R., Colombara, D.V., Ikuta, K.S., Kissoon, N., Finfer, S., et al. (2020). Global, regional, and national sepsis incidence and mortality, 1990-2017: analysis for the Global Burden of Disease Study. Lancet 395, 200–211.
-
Weng L, Zeng XY, Yin P, et al. Sepsis-related mortality in China: a descriptive analysis. Intensive Care Med 2018; 44: 1071–80.
-
Merle NS, Noe R, Halbwachs-Mecarelli L, Fremeaux-Bacchi V and Roumenina LT (2015) Complement system part II: role in immunity. Front. Immunol. 6:257
-
Hotchkiss, Richard S.;et al (2019). Immune checkpoint inhibition in sepsis: a Phase 1b randomized study to evaluate the safety, tolerability, pharmacokinetics, and pharmacodynamics of nivolumab. Intensive Care Medicine, 45(10), 1360–1371. doi:10.1007/s00134-019-05704-z
-
Tom van der Poll et al,The immunology of sepsis,Immunity 54, November 9, 2021
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。








 微信扫一扫
微信扫一扫