摘要
尽管静脉输液在急性肾损伤(AKI)中广泛使用,但缺乏可靠的证据。静脉输液主要改善真正低血容量导致的AKI,除非非常明显,否则很难在床边识别。仅凭血清肌酐水平升高或少尿指导的经验性液体复苏往往被误导,特别是存在液体不耐受综合征时,如血管外肺水增加、毛细血管渗漏、腹内高压和全身静脉充血。虽然液体反应性测试清楚地确定了哪些患者不能从液体治疗中获益(即心排血量没有增加的患者),但液体反应性的存在并不能保证液体治疗是适合的或甚至是安全的。这篇综述呼吁更多地关注液体耐受性的概念,将其与系统静脉多普勒超声评估结合到一个实用算法中,在床边使用,从而降低AKI中有害的肾脏充血的风险。

引言
急性肾损伤(AKI)是普通医院人群和危重患者的常见问题,分别影响20%和50%的患者。急性肾损伤有许多潜在原因,包括内源性和阻塞性(即所谓的肾后损伤),但高达75%的病例是由血流动力学介导的肾小球滤过率(GFR)降低的结果。血流动力学介导的AKI可能是肾脏灌注减少的结果,因为低血容量或心排血量受损(即经典的“肾前”AKI)。恢复肾脏灌注能迅速扭转这种情况,因为根据定义,肾脏的完整性保持是完好的。严重或长时间的低灌注最终可能导致小管上皮细胞损伤和坏死,这在一定程度上可能是不可逆的,导致慢性肾脏疾病的进展。因此,AKI的传统治疗策略通常意味着静脉输液以纠正低血容量和/或恢复肾脏灌注。然而,应该认识到,许多血流动力学AKI患者对液体治疗没有反应。在心源性或梗阻性休克患者中,输液并不一定会导致心排血量(CO)增加和肾脏灌注改善。此外,即使在分布性休克类型中,由于CO储备已经被利用,肾小球内血流动力学的改变将发挥主导作用。最后,对于已经确诊的肾小管损伤患者,即使AKI最初的原因是真正的低血容量,GFR也不会因输液而改善。
重要的是,越来越多的证据表明,过度输液导致容量过载,实际上是有害的,并与呼吸系统并发症、感染的更高风险、机械通气的需要和时间的增加以及总体死亡率有关。此外,容量过载和全身静脉充血也会减少肾脏灌注,导致血流动力学AKI的类似表型,在医院中可能比低血容量AKI更常见。因此,AKI患者的给液应根据个人血流动力学状况精心调整,平衡有益效果和潜在危害的可能性。本综述着重于AKI中生理学指导的液体管理策略的基本原则,重点是液体,此外还有更经典的液体响应性概念,这可能有助于临床医生避免过量液体给药造成不必要的伤害。
肾灌注的决定因素
平均动脉压(MAP)并不是肾脏灌注的唯一决定因素。肾脏血流量(RBF)是由肾脏流入和流出压力之间的压力梯度和血管对流动的阻力(RBF=ΔP/R)决定的。肾脏的流入压与MAP密切相关,而流出压则由肾静脉压或腹内压(IAP)决定,取决于两者孰高孰低。阻力主要是由传入和传出小动脉的半径决定的。虽然两个小动脉层的血管收缩导致RBF降低,但出小动脉层的血管收缩对GFR的影响较小,因为它增加了肾小球毛细血管压力和滤过率。低血压(即MAP降低)通过降低流入压力显著降低RBF。另一方面,在腹间室综合征或继发于右心衰或肝硬化的全身静脉充血的情况下,流出压力增加可能成为肾脏灌注的限制因素。在这种情况下,被包膜肾脏内的间质水肿导致肾内血管受到压力,进一步增加对RBF的阻抗。
急性肾损伤液体复苏的目标
AKI中液体复苏的主要目标是扭转由真正的低血容量或通过CO前负荷敏感性降低引起的肾脏低灌注。然而,在临床实践中,没有单一或简单的标记物可以用来量化组织供氧和/或肾脏灌注是有问题的。事实上,少尿的存在并不一定表明肾脏灌注受损,因为适当的代偿性神经体液激活可能导致水和钠潴留和尿量减少。此外,即使在充分复苏的脓毒症中,由于小动脉传出性血管舒张,肾小球毛细血管压力和滤过率降低(GFR降低)也可能持续存在。在这种特殊情况下,选择性小动脉输出血管收缩剂(血管紧张素II、血管加压素和特利加压素)可能是恢复尿量和GFR的有效策略。例如,去甲肾上腺素是一种输入小动脉收缩剂,因此会倾向于降低肾小球压力。然而,只要MAP的增加维持了肾小球的血流和压力,而不是由于传入束的收缩而降低的,去甲肾上腺素的输注可能会增加肾脏灌注。当情况不是这样时,使用低剂量的去甲肾上腺素和加压素输注来维持MAP可能有额外的好处,即输出小动脉收缩和加压素获得的增强MAP。虽然这些肾小球内血流动力学不能在床边进行评估,但对肾脏生理学的良好理解可能有助于临床解释。
为了使输液达到肾脏灌注的增加,输液负荷必须导致平均全身充盈压力的增加,从而导致前负荷的增加,最终导致CO的增加(图1)。因此,评估CO对输液负荷的响应对于确定输液负荷是否至少达到这一目标至关重要。然而,仅仅实现更高的CO不应该成为一个目标本身,因为正常的循环也是前负荷敏感的,当液体被注入到“没有液体响应性”的点时,这可能会导致有害的容量过载。相反,CO应该总是根据组织的需氧量来解释,并相应地优化。这解释了为什么组织灌注指标如毛细血管再充盈时间是更有吸引力的复苏目标。
独立于体积内稳态,液体治疗的另一个目标可能是纠正电解质异常和酸碱平衡。在低血容量、代谢性碱中毒和低氯血症的患者中,可首选富含氯的溶液,如0.9%生理盐水。等渗碳酸氢盐溶液可降低代谢性酸中毒和高钾血症患者的血清钾浓度。在一项针对脓毒症和代谢性酸中毒危重患者的多中心随机对照试验中,使用高达1000毫升的4.2%碳酸氢盐输注显著减少了透析的需要。尽管如此,无论输液的原因是什么,必须持续保持液体耐受能力(即没有出现液体过载)。

急性肾损伤疑似低血容量的临床评价
AKI的初步评估应侧重于综合病史,以评估液体流失的明显原因(如胃肠道),仔细追溯病史,并评估液体输入和输出。体格检查通常缺乏确认低血容量状态的敏感性,但像粘膜干燥和皮肤肿胀减少等迹象可能提示低血容量状态。例行AKI检查应排除梗阻性疾病,评估肾小管完整性、蛋白尿和畸形血尿,以排除肾内原因。通常建议计算未使用利尿剂的患者的钠排泄分数(FENa+),以区分“肾”型AKI(由于肾小管坏死)和“肾前型”AKI,其特征是低FENa+。然而,必须认识到,低FENa+并不是液体反应性的可靠预测指标,因为血管舒张或充血导致的血流动力学AKI与低尿钠浓度也相关。因此,血流动力学AKI需要进一步研究其罪魁祸首,可能是也可能不是真正的低血容量。
低血容量血症的血流动力学特征是低中心静脉压、低前负荷、低肺压、低舒张末期容积、低CO和高全身血管阻力。与此临床图景不一致的发现应促使人们对液体作为一种治疗策略进行批判性反思。现阶段超声波允许检查心脏结构和功能,以及客观床边评估静脉充血。与有创血流动力学监测联合使用,超声可能对更好地了解临床情况有很大帮助。中心静脉压显著升高或全身静脉充血指向液体耐受不良,在大多数情况下应避免输液。此外,CO升高与低血容量血症是不相容的,在考虑组织灌注的情况下,任何液体治疗可能增加的CO储备都应与容量过载的风险相平衡。
脓毒性休克患者的血流动力学评估可能特别具有挑战性。在脓毒症中,静脉扩张增加了非应激血容量,降低了平均全身充盈压力,导致前负荷低(图1)。毛细血管渗漏可进一步降低平均全身充盈压力。这解释了为什么在脓毒症中也可能出现许多体征,通常与低血容量有关。舒张末期容积降低或“心室亲吻”,或右心房压低的高动力心脏很容易被误认为低血容量,而真正的罪魁祸首是炎症细胞因子释放导致的过度静脉扩张。事实上,在多个随机对照试验中,以提高右心房压为目标的液体治疗脓毒症休克并没有显示出益处。或者,脓毒症中的非应激血容量可以通过α-肾上腺素能介导的静脉收缩(即血管加压药)获得,这可能是解决潜在血流动力学罪魁祸首的更好的生理策略,对临床结果有潜在的好处。
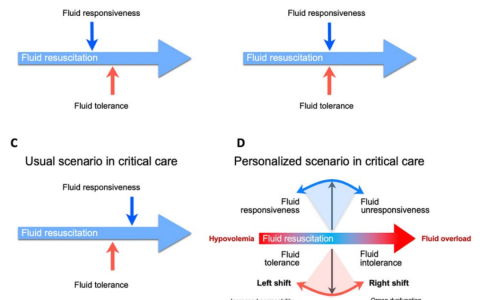
液体反应性vs.液体耐受性
有大量的文献通过液体反应性的动态预测指标来评估疑似低血容量。然而,即使在液体反应患者中,静脉输液也可能不会导致组织灌注的持续改善。此外,脓毒症和分布性休克患者可能继续对液体复苏表现出反应,而与此同时,他们已经经历了不良反应。液体给药对这种潜在危害的风险评估称为液体耐受性评估。我们认为,在大多数(如果不是所有)AKI患者中,液体耐受性评估应该在液体反应性评估之前进行(图表摘要)。
处理先前存在的合并症,如慢性肾脏、肺部或心脏疾病是很重要的。成人呼吸窘迫综合征(ARDS)是由呼吸系统疾病引起的液体不耐受的主要例子,然而任何血管通透性增加的疾病都可能表现为肺液体不耐受。由左心房压升高引起的心源性肺水肿是另一个明显的例子。IAP增加和腹腔间隔室综合征是典型的例子,尽管持续的低前负荷,但液体给药可能加速临床恶化和恶化的AKI。最后,如严重肺动脉高压、限制性心肌病或心包疾病等引起静脉回流阻抗的患者可出现静脉充血,但仍有液体反应。然而,在这种情况下,输液往往加剧全身静脉充血,增加右心房压通过不顺应性静脉系统传递到外周器官,这可能导致充血性器官损伤。
肺液体不耐受:急性呼吸窘迫综合征和毛细血管渗漏
在急性呼吸窘迫综合征(ARDS)中,肺泡–毛细血管膜被破坏并渗漏,使得水和蛋白质从血管内流向间质的运动增加,即使心脏充盈压力正常。在这种情况下,输液有进一步恶化肺泡损伤的风险。事实上,涉及呼吸衰竭患者不同液体复苏策略的随机对照试验已经表明了液体限制的好处。血管外肺水的定量评估可通过有创热指示剂稀释法进行。血管外肺水指数(EVLWI)与急性肺损伤的进展相关,并与ARDS的严重程度密切相关。小型研究表明,在重症监护病房患者中,将升高的EVLWI作为液体复苏的停止点具有临床益处。除了ARDS和呼吸衰竭之外,EVLWI还与各种毛细血管渗漏情况(如脓毒症和烧伤)的死亡率增加有关。
血管外肺水的无创评估可在床边使用肺超声进行。由于肺主要由空气组成,超声束通常不会传输到肺,而是通过胸膜线反射回探头,导致被称为(水平)A线的混响。在肺水存在的情况下,清晰、垂直、高回声的伪影起源于胸膜线,延伸10厘米并湮没A线;这些被称为B线。使用肺超声评价肺水优于胸片,因为它具有更高的特异性。并且,即使在早期或亚临床肺充血的情况下,用超声测量的血管外肺水于经肺热稀释有极好的相关性。肺超声已被证明对AKI患者的肺充血监测是有用的,一些研究发现血液透析或超滤可实现快速B线分辨率。无论是否心源性,即使存在经典的液体反应性标志,肺超声B线的存在也构成了液体给药的一个强有力的危险指标。


腹腔液体不耐受:腹内高压和腹腔间隔室综合征
张力性腹水、腹部手术和炎症情况下第三腔隙积液可能会增加IAP,并产生显著的血流动力学影响。危重患者的正常IAP为5-7 mmHg,升高>12 mmHg定义为腹内高压。持续的IAP升高(通常为20 mmHg)导致器官功能障碍称为腹腔间隔室综合征。在这种情况下,器官功能障碍是由腹腔灌注压降低(MAP-IAP)引起的低灌注所致。腹部灌注压指标≥60 mmHg与改善腹腔间隔室综合征的生存率相关。腹腔间隔室综合征直接反映在肾功能上,因为AKI主要由RBF的减少介导。腹腔间隔室综合征的全身血流动力学后果包括下腔静脉(IVC)功能性梗阻导致的静脉回流减少,导致下肢水肿和前负荷降低。重要的是,对于腹膜高压患者或有腹膜高压风险的患者,积极的液体复苏通常会导致腹膜腔内积液和组织水肿,进一步增加腹膜腔内压,并可能引发腹膜腔综合征。IAP的显著升高一直被证明与给液体量相关。
通过使用充液膀胱导管间接测量腹内压,可以很容易地评估疑似腹腔内高压。超声检查观察到腹水增加或肠袢扩张的下腔静脉塌陷时,可增加诊断的可能性。重要的是要认识到(除了被动抬腿动作),腹腔内高压的典型液体反应性指标是存在的。然而,液体的补充具有临床恶化的高风险,因为持续增加前负荷是无效的,并导致腹部充血恶化。其他的治疗策略,如早期加压药、腹水穿刺、鼻胃管置入或手术减压都应优先考虑。
全身静脉充血情况下的液体不耐受
右心房压升高的评价可在床边通过直接有创测量或无创超声评价颈内静脉和下腔静脉直径及其塌陷指数来完成。下腔静脉短轴切面,可评估长径和短径,与右心房压相关性更好,因为横切的下腔静脉很少是圆形的,而是椭圆形的。在大多数患者中,过多的、未塌陷的下腔静脉强烈提示液体耐受不良和系统性静脉充血进一步恶化的风险。在严重静脉充血的情况下,右心房压力增加向外周器官的反向传导可能导致充血性器官损伤,如充血性肝病或心肾综合征。右心房压传递到腹部器官的严重程度可以在床边使用超声上的静脉多普勒来评估肝和肾内静脉的流动模式(图2)。
包括肝静脉在内的中央静脉的正常血流本质上是搏动的。这种搏动反映了正常心脏周期中发生的右心房压的正常变化。在没有充血的情况下,外周静脉的膨胀管腔导致较远端的静脉和小静脉的这种搏动模式的衰减。因此,门静脉和肾内静脉的正常血流模式是连续的或只有最低限度的搏动。随着充血恶化,外周静脉壁拉伸,压力向后传递增强。这导致静脉流模式的可量化改变,其特征为脉动门静脉流和肾内静脉流的间歇性中断。重要的是,液体不耐受患者的体积扩大导致静脉流动模式恶化,而液体清除可逆转这些改变。
在充血性心力衰竭和肺动脉高压患者中,肾内血流的改变与不良临床结果密切相关。在这两种情况下,肾脏内血流模式的改变是发病率和死亡率最强的独立预测因子。肾脏充血很可能导致水钠滞留和静脉充血恶化,因为流量改变的存在与利尿抵抗有关。在一项对接受心脏手术的患者的前瞻性研究中,门静脉血流搏动性增加被证明是充血性急性脑卒中的最重要的预测因子。其他研究也将门静脉搏动性血流与充血性脑病、肝淤血的发展联系起来,支持系统静脉多普勒超声评估在评估充血性器官功能障碍中的作用。
尽管门脉和肾内血流改变之间有良好的一致性,但在慢性肝病、梗阻性尿路病和慢性肾病患者中可能会出现一些解释上的注意事项。因此,提出了一种特异性提高的静脉充血多器官评估评分。这个充血评分被称为静脉多余超声评分(VExUS),包括静脉腔静脉的大小和折叠性指数的系统评估,以及作为静脉充血分级系统的肝、门静脉和肾内静脉的流动模式。在预测AKI的后续发展方面,VExUS评分比其任何单独组成部分提供了更高的特异性。发现潜在全身静脉充血患者静脉流动模式的显著改变应警惕出现充血器官损伤的可能性,这可能会因额外的输液而恶化。在这种情况下,建议停止输液或甚至考虑液体负平衡(表1)。
总结
AKI患者输液的决定应基于临床怀疑的低血容量,辅以液体耐受性和液体反应性的评估。这在脓毒症患者中尤其重要,因为在脓毒症患者中,内皮功能障碍和多糖蛋白复合物损伤可导致大量注入的液体在短时间内离开血管内空间。在这种情况下,即使液体反应性测试持续呈阳性,重复输液也可能导致全身静脉充血和肺、腹部或肾水肿的发生,从而介导不良结局。应用液体耐受性和反应性概念对液体注射进行风险/收益分析的不同临床实例见表1。
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫