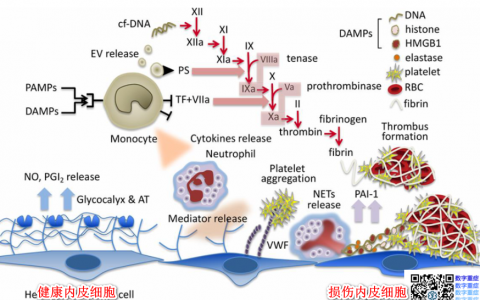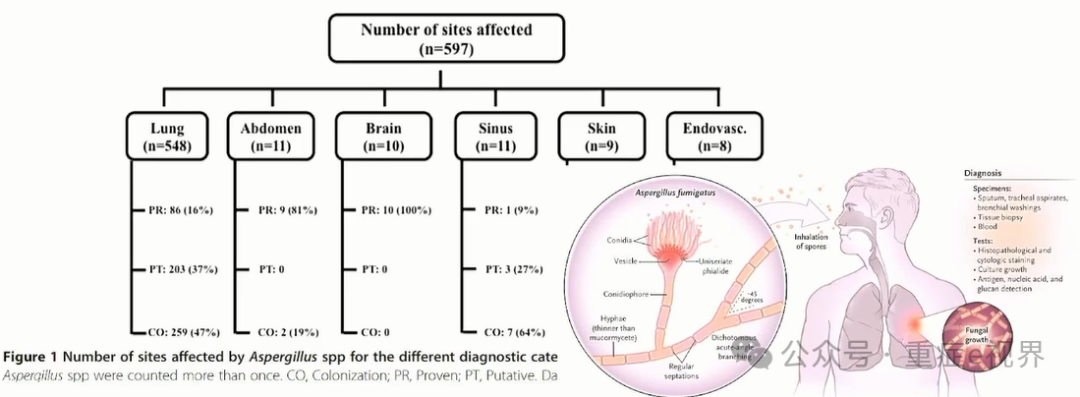
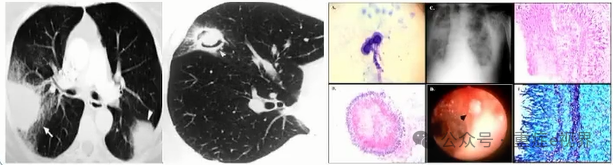
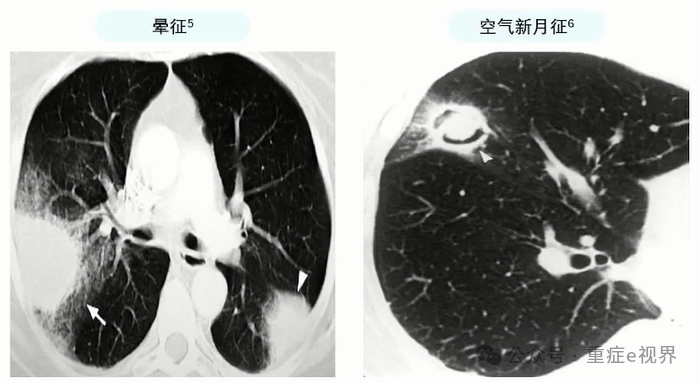
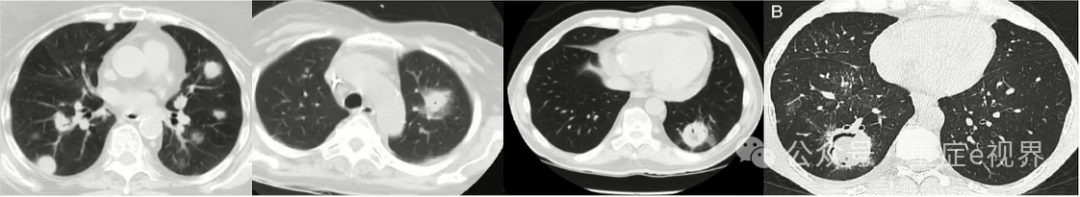
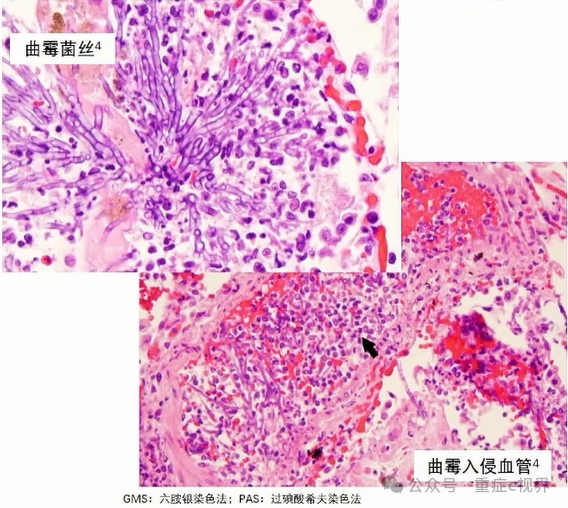
问
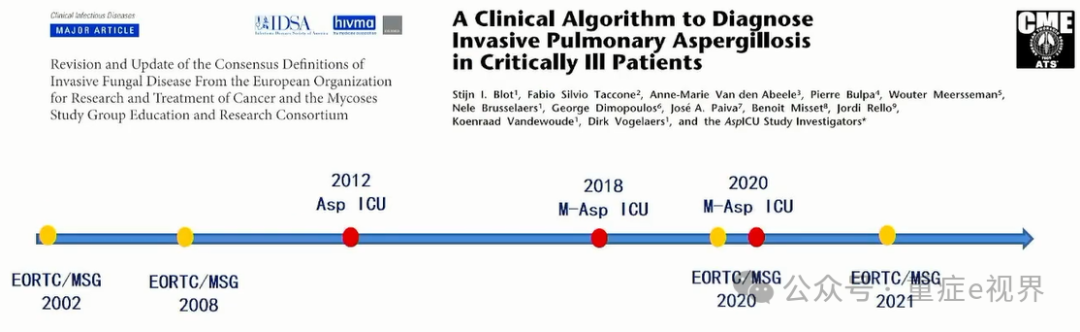

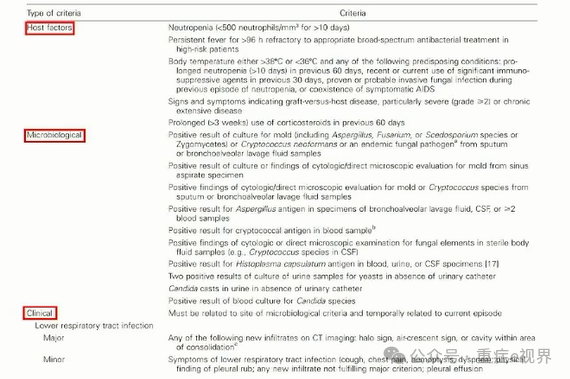
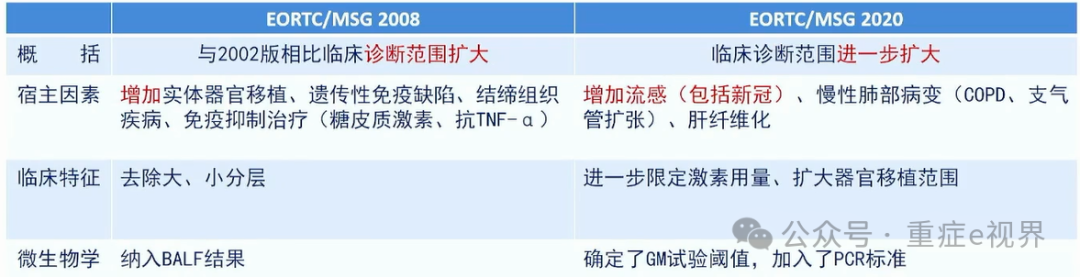
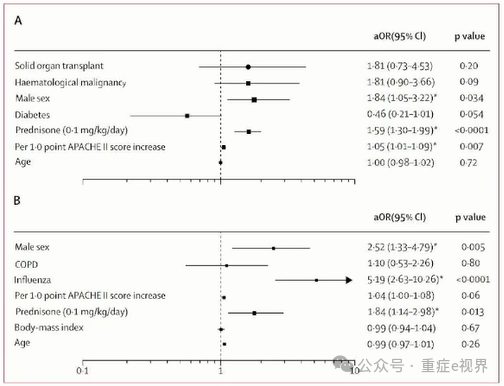
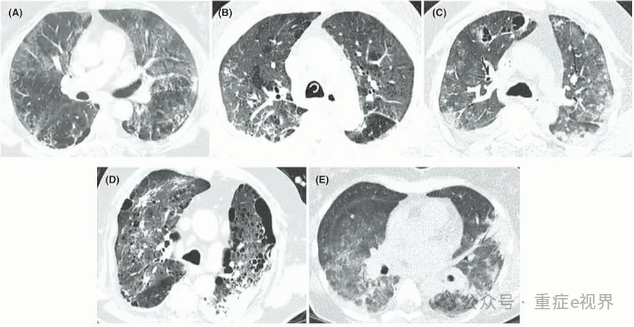
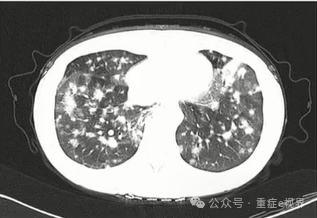
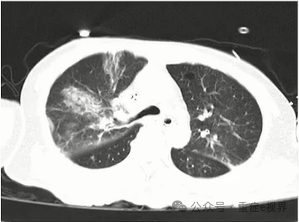

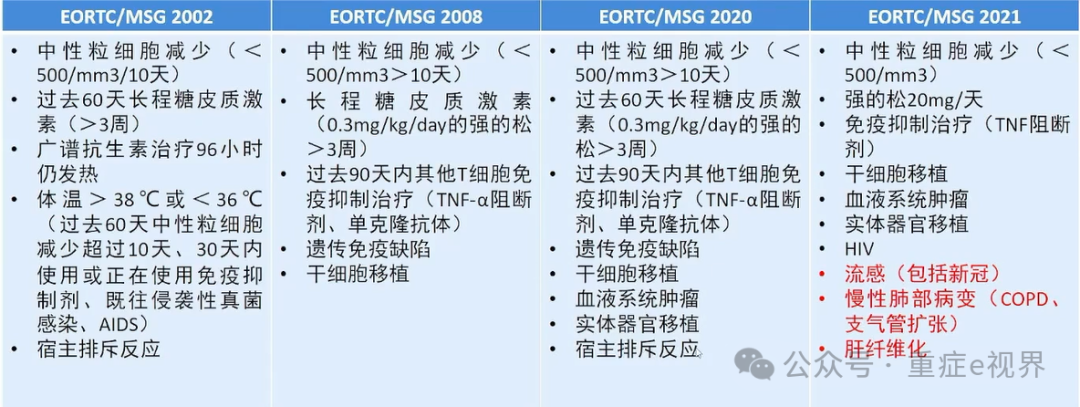



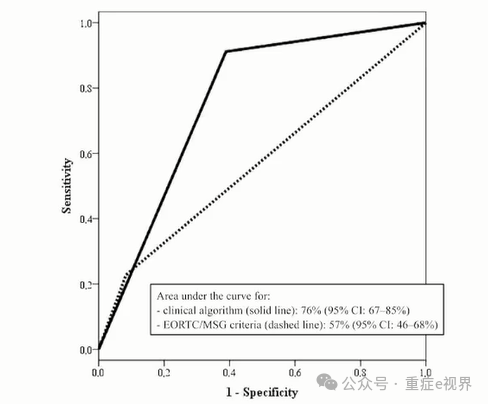

Asp ICU诊断标准变迁

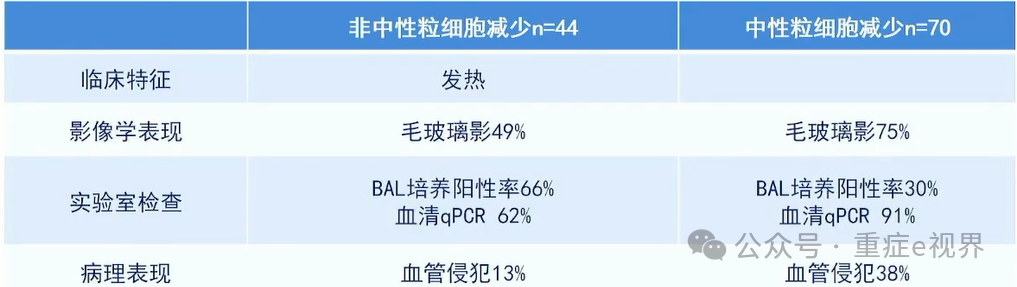
最新ICU肺曲霉感染诊断标准的对比

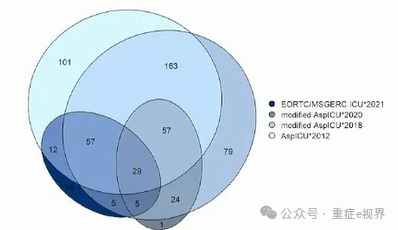
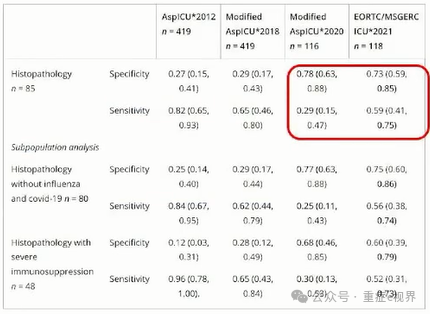
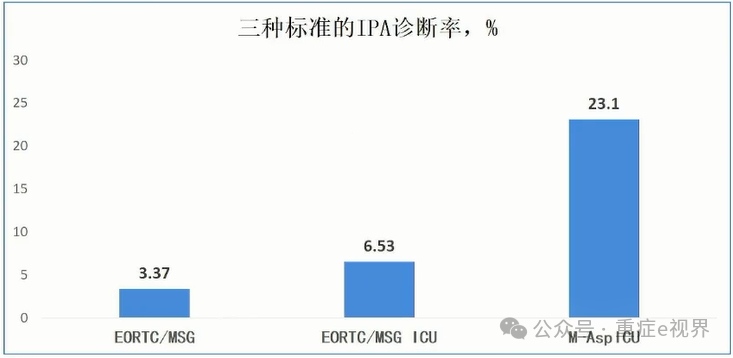
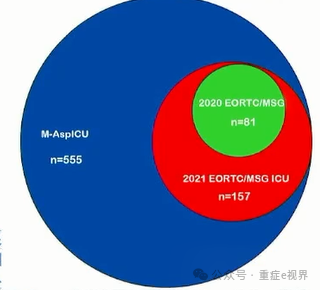
分层诊断仍是基础
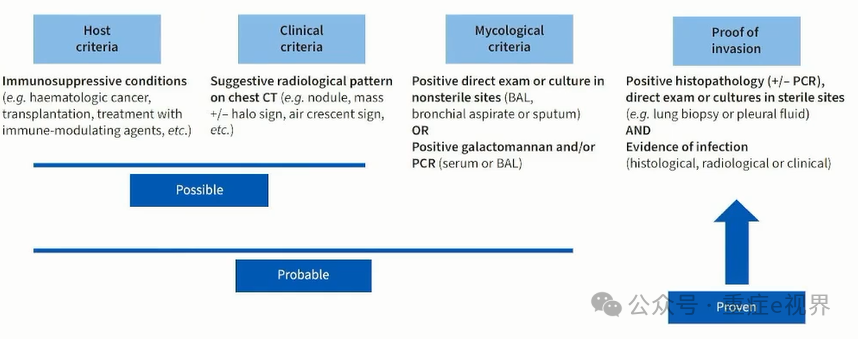
标准可相应整合

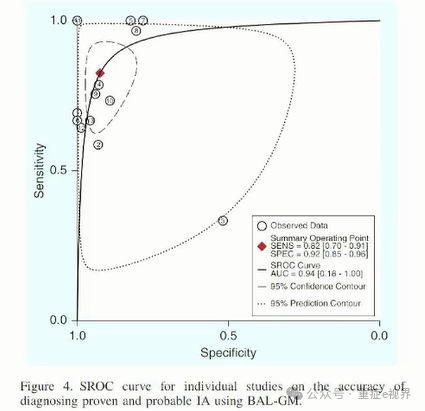
GM与PCR技术联合提高准确性

参考文献
[1] Crit Care. 2015 Jan 12; 19(1): 7.
[2] Infect Dis Ther. 2023 Jun;12(6): 1641-1653.
[3] 中国医师协会血液科医师分会,中国侵袭性真菌感染工作组.中华内科杂志.2020:59(10):754-763.
[4] Donnelly et al. Clin Infect Dis. 2020:71(6): 1367-1376.
[5] 徐媛等.中国真菌学杂志,2018:13(1):57-60.
[6] Eur Respir Rev. 2022 Nov 29;31(166): 220114.
[7] Am J Respir Crit Care Med. 2020 Sep 1;202(5): 708-716.
[8] Engl J Med. 2021 Oct 14;385(16): 1496-1509.
[9] Infect Dis Clin North Am. 2021 Jun;35(2): 415-434.
[10] Patterson et al. Clin Infect Dis. 2016:63(4):e1-e60.
[11] 中华医学会重症医学分会.中华内科杂志.2007:46(11):960-966.
[12] Clin Infect Dis. 2021 Mar 12;72(Suppl 2):S79-S88.
[13] Ullmann et al. Clin Microbiol Infect. 2018:24(Suppl 1):e1-e38.
[14] Pinto PS. Radiology. 2004:230:109-110.
[15] Abrahamson S. Radiology. 2001:218:230-232.
[16] Jalil et al. The University of Louisville Journal of Respiratory Infections. 2018;2(2):6.
[17] 高露娟等.中国真菌学杂志,2010(4):247-251.
[18] Leeflang et al. Cochrane Database Syst Rev. 2015: 12: CD007394.
[19] 牛雨溪等.中华结核和呼吸杂志.2020:43(10):862-866.
[20] Chest. 2023 Nov;164(5):1097-1107.
[21] Clin Infect Dis. 2002 Jan 1;34(1):7-14.
[22] Clin Infect Dis. 2008 Jun 15;46(12): 1813-21.
[23] Lancet Respir Med. 2018.6(10): 782-792.
[24] Mycoses. 2020 Jun;63(6):528-534.
[25] Clin Infect Dis. 2021 Mar 12;72(Suppl 2): S121-S127.
[26] Am J Respir Crit Care Med. 2012 Jul 1;186(1): 56-64.
[27] Lancet Respir Med. 2018.6(10): 782-792.
[28] Mycoses. 2022 Aug; 65(8):824-833.
[29] Infect Dis Ther. 2020 Sep;9(3): 511-524.
[30] Crit Rev Microbiol. 2015 Feb;41(1): 124-34.

专家简介


本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。



 微信扫一扫
微信扫一扫