侵袭性念珠菌病(Invasive candidiasis,IC)
侵袭性念珠菌病是指由念珠菌属的酵母菌引起的全身性感染。白色念珠菌(C. albicans)仍是主要菌株,但IC的流行病学正在发生变化,非白色念珠菌菌株的比例增加,这部分是由于抗真菌药物的使用所驱动。IC可表现为念珠菌血症或深部(脏器)念珠菌病,后者可由血行播散或直接接种至无菌部位引起。这两种表现可同时出现或单独发生。
风险因素包括:
-
免疫抑制(包括但不限于中性粒细胞减少);
-
解剖屏障破坏,如中央静脉导管、手术(尤其是伴有吻合口渗漏的腹部手术)、烧伤和创伤;
-
肠外营养;
-
已知的念珠菌定植(特别是多部位定植);
-
暴露于广谱抗生素。
临床表现缺乏特异性,范围从轻度发热到严重的脓毒性休克。
侵袭性念珠菌病(IC)的诊断较为困难。确诊IC的标准为从无菌部位分离出念珠菌属(Candida spp.):在念珠菌血症中,需通过静脉穿刺(而非导管)采集的至少一份血培养中检出念珠菌;在深部念珠菌病中,则需通过无菌操作从腹腔、纵隔、胸腔或脓肿/脓胸样本中分离出念珠菌。然而,血培养存在以下局限性:周转时间较长(通常需要2–3天);敏感性较低:虽然血培养在检测血流中存在的活性念珠菌时较为敏感,但在没有念珠菌血症的深部念珠菌病中往往呈阴性。因此,对于整个IC谱系,其总体敏感性仅约50%。
可能侵袭性念珠菌病(IC)的诊断依赖于风险因素、符合的临床或影像学表现以及通过非培养方法获得的真菌学证据的关联。其中,最广泛使用的是β-d-葡聚糖(BDG)检测,该方法检测真菌细胞壁片段。它具有较低的特异性,但其敏感性(74–86%)可能足够高,在患病率较低的环境中可用于排除IC(阴性预测值 > 95%)。其特异性可通过要求连续两次阳性结果和/或考虑较高的阈值来提高。它可与甘露聚糖抗原(Mn-Ag)和抗甘露聚糖抗体(Mn-Ab)结合使用,这种组合可在诊断中获得最佳性能。更先进的分子检测方法最近有报道,包括T2磁共振检测(用于全血中的念珠菌检测)和基于聚合酶链式反应(PCR)的检测(其中一些需在血培养阳性样本上进行以获得最佳敏感性)。这些方法显示出良好的诊断性能,但其临床实用性尚未在大规模研究中得到验证。 总体而言,非培养检测的诊断性能在不同研究中差异较大,这些研究涉及不同类型的IC(如念珠菌血症与深部念珠菌病,确诊IC与可能IC)、患者群体、商用试剂盒以及公认的阳性阈值等。因此,对于这些检测的最佳临床使用方法仍存在广泛的不确定性。
临床实践中的主要困难在于确诊侵袭性念珠菌病(IC)的患病率通常较低(即使在被认为是‘高风险’的患者中也是如此),但与延迟适当治疗相关的死亡率较高。排除明显免疫抑制状态(尤其是中性粒细胞减少症)的患者后,对于具有多种IC风险因素且在使用广谱抗生素过程中出现持续性原因不明的发热/微生物学证据的患者,应考虑经验性抗真菌治疗(empirical antifungal treatment,EAT)。几种风险预测模型可以用来识别这些高风险患者,除此之外,还可以参考非培养方法的IC诊断以及来自非无菌部位的培养结果。如果患者有这些风险因素且处于脓毒性休克状态,应迅速启动EAT。基于生物标志物阳性结果的先发性抗真菌治疗并不被建议,因为真菌生物标志物的阳性预测值较低。然而,生物标志物可以用于早期停止EAT(例如,通过重复检测BDG阴性,无论是单独使用还是与Mn-Ag/Mn-Ab联合使用)。
在重症患者中,棘白菌素应作为确诊、可能或疑似侵袭性念珠菌病(IC)的一线治疗。所有四种棘白菌素(卡泊芬净、米卡芬净、阿尼芬净和瑞扎芬净)均具有杀真菌活性并表现出广谱作用。棘白菌素耐药性总体上较为罕见,但已在光滑念珠菌(C. glabrata)、近平滑念珠菌(C. parapsilosis,天然对棘白菌素的最低抑菌浓度 [MIC] 值较其他种类更高)以及耳念珠菌(C. auris)中有所报道。氟康唑可用于非重症患者的经验性治疗,前提是这些患者被认为不太可能感染耐氟康唑的念珠菌种;或者用于从棘白菌素降阶治疗为氟康唑,条件是患者临床症状改善且确认对唑类药物敏感。氟康唑耐药性在克柔念珠菌(C. krusei)中是固有的,在**光滑念珠菌(C. glabrata)中逐渐增多,同时也见于近平滑念珠菌(C. parapsilosis)和热带念珠菌(C. tropicalis)。耳念珠菌(C. auris)是一种新兴病原体,可导致院内暴发,通常具有多重耐药性,并且与较高的死亡率(30–60%)相关。因此,应在可能的条件下进行物种鉴定和抗真菌药物敏感性检测。需要进行全面的诊断评估以排除继发感染灶,包括对感染性心内膜炎、眼内炎、化脓性血栓性静脉炎和腹腔脓肿的评估,以及重复血培养。棘白菌素在中枢神经系统(CNS)、眼部和尿路中的扩散有限;推荐的药物包括:CNS感染使用两性霉素B脂质体制剂(或唑类药物);眼部感染使用唑类药物(或系统性两性霉素B脂质体制剂和/或玻璃体腔注射两性霉素B脱氧胆酸盐);尿路感染(UTI)使用唑类药物(或两性霉素B脱氧胆酸盐)。感染源控制非常重要,包括及时移除留置导管,是强制性的。
侵袭性曲霉病(Invasive Aspergillosis, IA)
曲霉菌(Aspergillus)是一种丝状真菌,具有侵袭任何器官或组织的潜力。以肺部为主要的入侵门户,大约90%的侵袭性曲霉病(invasive aspergillosis,IA)病例涉及侵袭性肺曲霉病(invasive pulmonary aspergillosis,IPA)或气管支气管曲霉病(tracheobronchial aspergillosis,TBA);因此,这篇简短综述的重点将集中在这一领域。
传统上,IPA被认为是一种几乎专门影响免疫功能受损患者的疾病。然而,越来越清楚的是,IPA可能也会威胁到一系列非中性粒细胞减少症的患者,这些患者通常被收治于重症监护病房。因此,对于ICU中的患者,如果存在特定的风险因素(见下文)并出现符合临床表现的体征和症状(如:在使用抗生素期间仍持续或复发性发热、胸膜摩擦音或胸痛、呼吸困难、咯血或尽管进行抗生素治疗和呼吸机支持但呼吸功能持续恶化),应对IPA引起高度怀疑。
明确诊断IPA需要同时具备组织侵袭的组织病理学证据和真菌学阳性结果。然而,由于凝血功能障碍以及血流动力学或呼吸系统不稳定,可能需要避免进行肺组织活检。因此,诊断往往依赖于可能IPA的诊断标准。在临床怀疑IPA的情况下,非明确诊断基于增加IPA可能性的辅助因素,包括存在ICU风险因素、医学影像及真菌学检测。ICU风险因素包括:实体肿瘤、未控制的人类免疫缺陷病毒(HIV)感染、失代偿期肝硬化、中度至重度慢性阻塞性肺疾病(COPD)、流感及2019冠状病毒病(COVID-19)。需要注意的是,这些标准是为临床试验设计的,因而需满足严格的诊断阈值;然而,在缺乏这些风险因素的情况下并不能完全排除IPA。皮质类固醇需要特别提及。长期使用皮质类固醇被认为是导致免疫抑制的宿主因素,但急性重症阶段的短期使用尚未明确被视为诱发IPA的明显触发因素。当前建议是:在流感患者中应避免使用皮质类固醇,而在**COVID-19患者中,皮质类固醇的益处通常超过了引发IPA的潜在风险。
可能IPA的诊断需要基于胸部CT扫描显示肺部浸润或空洞性病灶。具有光晕征(halo sign)或空气新月征(air-crescent sign)的浸润非常具有侵袭性真菌病的指示意义,但在非中性粒细胞减少患者中较为罕见。诊断疑似TBA的诊断需要通过支气管镜检查,以确认是否存在气管支气管溃疡、结节、伪膜、斑块或痂块。
最后,真菌学诊断标准可包括以下内容:来自支气管肺泡灌洗液(BAL)的曲霉菌培养阳性或半乳甘露聚糖检测阳性(光密度指数≥1.0)。在血清中半乳甘露聚糖检测阳性(光密度指数>0.5)也具有诊断价值,但在非中性粒细胞减少患者中其敏感性较低,因为推测抗原可能被循环中性粒细胞清除。其他真菌学检测的预测价值有限,例如:气管吸取物培养和曲霉菌PCR检测具有较好的敏感性,但容易出现假阳性。新兴证据表明,在BAL液上进行的半乳甘露聚糖侧流检测(LFA)可能是酶联免疫吸附试验(ELISA)半乳甘露聚糖检测的可行替代方法,有助于缩短抗真菌治疗的启动时间。重复的真菌学检测阳性结果可能会进一步提高诊断的确定性。然而,延迟启动抗真菌治疗可能会进一步降低患者的存活率。
伏立康唑(Voriconazole)在一项**随机对照试验(RCT)中,与两性霉素B去氧胆酸盐(Amphotericin B deoxycholate)相比表现出更好的治疗反应和更高的存活率,因此仍然是大多数患者的一线治疗药物。泊沙康唑(Posaconazole)和艾沙康唑(Isavuconazole)在随机对照试验中被证明与伏立康唑具有相似的临床疗效,因此可以作为替代选项。所有的唑类抗真菌药物均表现出高度可变的药代动力学特性(尤其是在ICU患者中),并且存在多种药物相互作用;此外,它们的血浆浓度与疗效和毒性均有相关性。因此,这些药物需要治疗药物监测(TDM)以及剂量调整。考虑到唑类耐药性的流行率在不同国家间存在差异(尤其是在烟曲霉(A. fumigatus)中),对于曾暴露于唑类药物的患者或在耐药性流行地区,建议进行抗真菌药物敏感性检测。
脂质体两性霉素B(Liposomal Amphotericin B)被推荐用于以下情况:肝功能衰竭、对药物相互作用的担忧、或无法进行唑类药物TDM的情况下(见图1)。
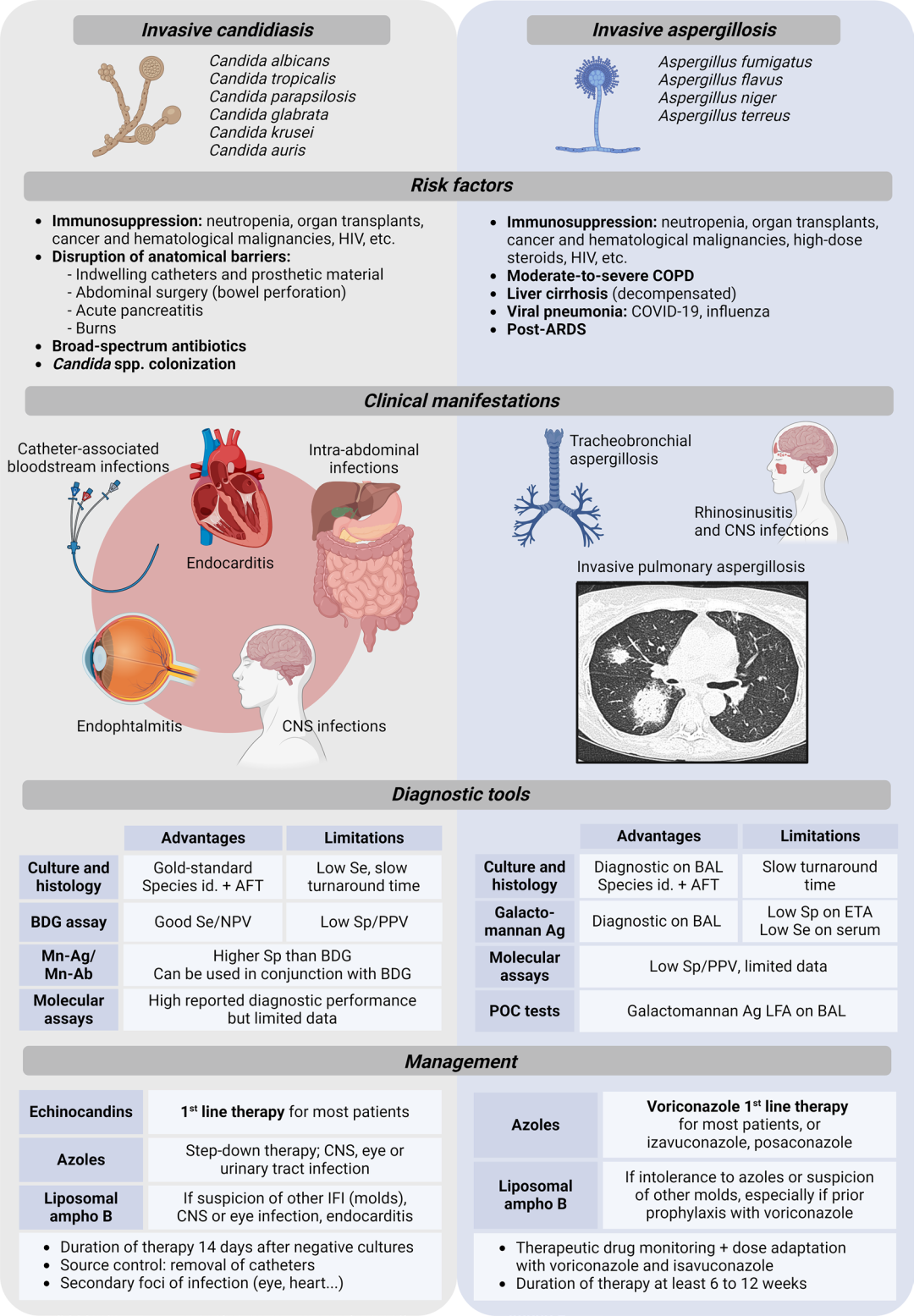
图1概述了ICU患者中侵袭性念珠菌病(invasive candidiasis)和侵袭性曲霉病(invasive aspergillosis)的危险因素、临床表现、诊断流程以及管理策略。缩略词说明如下:
-
AFT:抗真菌药物敏感性检测(Antifungal susceptibility testing)
-
Ag:抗原(Antigen)
-
BAL:支气管肺泡灌洗液(Bronchoalveolar lavage)
-
BDG:β-d-葡聚糖(Beta-d-glucan)
-
COPD:慢性阻塞性肺疾病(Chronic obstructive pulmonary disease)
-
CNS:中枢神经系统(Central nervous system)
-
COVID-19:2019冠状病毒病(Coronavirus disease 2019)
-
ETA:气管内吸取物(Endotracheal aspirate)
-
HIV:人类免疫缺陷病毒(Human immunodeficiency virus)
-
IFI:侵袭性真菌感染(Invasive fungal infections)
-
LFA:侧流检测(Lateral flow assay)
-
Mn-Ab:抗甘露聚糖抗体(Anti-mannan antibodies)
-
Mn-Ag:甘露聚糖抗原(Mannan antigen)
-
NPV:阴性预测值(Negative predictive value)
-
PPV:阳性预测值(Positive predictive value)
-
Se:敏感性(Sensitivity)
-
Sp:特异性(Specificity)
-
Species id.:物种鉴定(Species identification)
本图由BioRender绘制而成,清晰地展示了侵袭性真菌感染的关键要点及其管理路径。
Intensive Care Med . 2024 Dec;50(12):2166-2170. doi: 10.1007/s00134-024-07683-2
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫