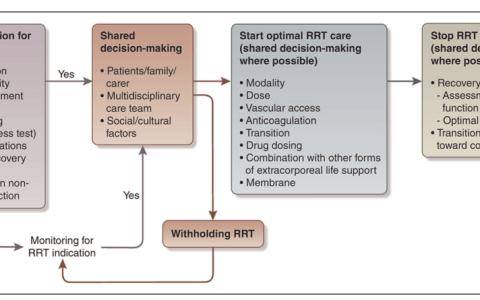
第一步:澄清问题—— 明确文献要解决的 “核心矛盾” 是什么?
-
对象:符合 Sepsis‑2 诊断的 ICU 脓毒症患者
-
方法:29 种血液蛋白标志物,入 ICU24 小时内启动,每 8 小时检测一次,连续 7 天
-
结局:观察内型是否发生转换、转换比例、转换规律
-
延伸:结合 ImmunoSep、SAVE‑MORE 等 RCT,讨论对精准免疫治疗的影响问题边界非常清晰:从 “静态内型” 升级为 “动态轨迹”,直指脓毒症精准治疗最核心的临床痛点。
第二步:探索假设—— 研究隐含的 “理论预设” 是否成立?
-
脓毒症存在稳定、可重复的免疫内型,不同内型机制、预后、治疗反应不同;
-
内型可以通过血液蛋白 / 转录组客观识别,蛋白标志物比转录组更贴近临床;
-
精准免疫治疗必须匹配内型,内型匹配→治疗有效,内型不匹配→治疗无效甚至有害。
-
既往所有内型应用,都建立在 “内型稳定不变”这一前提上;
而 Rademaker 研究发现:近 65% 患者会在病程中发生内型转换。这意味着:只在入院时测一次内型,就制定全程治疗方案,本质上仍然是 “经验治疗”,不是精准治疗。同时还存在其他漏洞:
-
不同分型体系(SRS、MARS、炎症 / 适应 / 凝血型)是否统一?
-
标志物组合不同,是否会得出不同内型?
治疗本身会不会改变内型轨迹?这些都是本文要质疑、要验证的核心假设。
第三步:检验证据—— 研究设计与结果能否支撑结论?
-
高密度动态监测
入 ICU24h 内启动,每 8 小时一次,连续 7 天或至出 ICU,是真正意义上的轨迹研究;
-
蛋白组分型
用 29 种血液蛋白,直接反映基因组终末产物,比转录组更易临床转化;
-
样本量合理
总计 345 例,分两个队列,结论可重复;
-
结局客观
以内型转换率为主要观察终点,偏倚小。整体证据内部真实性高,对推翻 “静态内型” 假设具有决定性意义。
追问 2:关键结果能否支持 / 反驳初始假设?
强力反驳 “内型稳定” 假设近65% 患者在病程中从一种内型转为另一种,说明动态转换是常态,稳定是例外。
追问 3:是否存在 “证据盲区”?
-
采用的是Sepsis‑2标准,与当前 Sepsis‑3 不完全一致,外推需谨慎;
-
未统一纳入CXCL9等与死亡率强相关的标志物;
-
未直接给出轨迹指导治疗的生存数据;
-
未回答:最优监测频率是多少?每 8 小时太密,临床难以普及。这些都是后续研究必须填补的盲区。
第四步:分析影响—— 该结果对临床与理论有何冲击?
追问 1:临床实践层面,如何颠覆我们现有的脓毒症免疫治疗思路?
-
彻底放弃 “入院一次分型、管到底” 的模式;65% 转换率说明:单次分型只能做初始参考,不能做全程依据。
-
精准免疫治疗的两大前提被重新定义;以前:识别内型 → 给药现在:① 必须动态监测内型轨迹;② 必须早期识别转换,及时调整方案,避免医源性损害。
-
蛋白组内型更具临床推广价值;血液蛋白检测更快、更稳定、更易床旁开展,未来会成为主流。
-
治疗目标从 “纠正初始内型” 升级为 “稳定有利内型轨迹”;如 SAVE‑MORE 所示:稳定适应型内型 = 更好预后。
追问 2:理论层面,如何重构脓毒症免疫认知?
-
推翻线性免疫模型(先亢进后抑制);
-
推翻静态内型模型;
-
确立动态异质轨迹模型:脓毒症=感染 + 个体动态免疫轨迹。
三大分型体系(SRS、MARS、炎症 / 适应 / 凝血型)最终收敛为统一核心内型,本质是髓系与淋巴细胞激活程度差异,理论走向统一。
第五步:考虑替代方案—— 是否存在其他可能的解释或策略?
追问 1:若改变 “监测方案”,结论是否会不同?
-
降低监测密度;如每 12 小时或每天一次,可能会 “看起来” 更稳定,但会错过关键转换节点;临床必须在 “精准” 与 “可行” 之间找到平衡点。
-
更换标志物组合;加入 CXCL9、HLA‑DR、suPAR 等,可能提高分型稳定性与预后价值,未来必须建立统一核心标志物面板。
-
联合临床表型;内型 + 器官功能 + 乳酸 + SOFA,可能比单纯内型更准确。
追问 2:若拓展 “干预思路”,能否提升疗效?
从 “固定免疫治疗” 改为 “轨迹导向的动态调整”
-
以 “稳定内型” 作为治疗中间终点,而不只是看器官功能、乳酸、血压。
-
床旁快速分型工具
用 3~5 个核心蛋白,1 小时内出结果,可动态复查,比 29 种蛋白组合更适合 ICU。
第六步:总结启示—— 对临床实践与未来研究的核心指引
追问 1:作为重症医护人员,我们应建立怎样的 “脓毒症免疫决策思维”?
-
树立 “轨迹思维”,放弃 “静态分型思维”;脓毒症管理=初始分型 + 动态轨迹监测 + 适时调整治疗。
-
不唯内型,重视整体内型是重要依据,但必须结合:循环、呼吸、肾功能、感染控制、器官支持综合决策。
追问 2:未来科室研究与建设应聚焦哪些方向?
-
建立ICU 脓毒症免疫内型监测流程(简化版标志物组合);
-
开展真实世界轨迹研究:观察转换规律与治疗、预后关系;
-
推进床旁快速免疫分型检测,实现 1 小时内出结果;
-
设计基于轨迹调整免疫治疗的前瞻性干预研究;
-
制定适合本院的脓毒症精准免疫调控 SOP。
总结
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫