前言
脓毒症是感染引发宿主免疫反应失调所致的危及生命的器官功能障碍,是重症医学领域病死率极高的临床综合征。
长期以来,临床对脓毒症免疫病理的认知局限于 “先过度炎症、后免疫抑制” 的线性模式,这一传统认知直接导致免疫调控治疗长期处于 “一刀切” 的粗放状态,大量临床试验难以获得阳性结局。
近十年来,随着分子生物学与重症精准医学的发展,脓毒症内型(Endotype)概念逐步成为重构脓毒症诊疗体系的核心,而内型轨迹的动态演变特征,更是突破了静态分型的局限,为理解脓毒症异质性、指导个体化治疗提供了全新理论框架。
脓毒症内型(Endotype):是指基于疾病生物学机制(特别是分子和基因表达特征)对脓毒症患者进行的内在分型,区别于基于临床症状的表型(Phenotype)。这一概念的核心在于识别脓毒症异质性背后的不同免疫病理机制,为精准治疗提供依据。
本文围绕脓毒症内型轨迹的核心内涵、分型体系、动态变化规律、临床验证及精准治疗转化,系统阐述其在脓毒症管理中的应用价值,为重症临床实践提供理论与实践指导。
一、脓毒症免疫认知的范式革新:从线性模式到内型异质性
传统脓毒症免疫理论认为,所有患者均遵循统一的病理进程,初期以全身性过度炎症反应为主,后期逐渐转为免疫抑制状态,患者最终多因免疫麻痹、继发感染死亡。
这一理论忽视了宿主对感染的反应异质性,无法解释为何相同感染、相同病情严重程度的患者,临床结局与治疗反应存在显著差异。
随着转录组学、蛋白组学等高通量技术在重症领域的应用,临床与基础研究证实:脓毒症发病初始,宿主免疫反应即呈现高度异质性,可表现为过度炎症、免疫抑制、适应性免疫激活或凝血功能紊乱等不同状态,且这种异质性直接决定器官损伤程度与临床预后。
正是这种免疫反应的个体化差异,催生了脓毒症内型分型的需求 —— 通过分子标志物对患者进行功能分层,识别具有相似病理机制、治疗反应与预后的亚群,实现从 “群体治疗” 向 “个体精准治疗” 的转变。
内型的核心价值,在于以免疫功能为核心的病理分型,而非传统的病因、器官功能或感染部位分型,其本质是对脓毒症背后分子机制的精准解构,是精准免疫调控的前提与基础。
二、脓毒症内型分型体系:主流框架与核心特征
目前全球范围内已形成多个脓毒症内型分型体系,均基于分子转录或蛋白表达水平的通路调控差异,其中三大体系临床认可度最高,且最新研究证实三者存在内在统一性,共同指向脓毒症核心免疫内型。
(一)重症社区获得性肺炎相关 SRS 分型
该分型主要针对重症社区获得性肺炎相关脓毒症患者,分为 SRS1 与 SRS2 两个内型。
-
SRS1 型以免疫抑制为核心特征,患者适应性免疫通路下调,炎症反应减弱,器官功能损伤更严重,临床预后更差;
-
SRS2 型则以适度炎症反应为特征,免疫平衡相对稳定,预后优于 SRS1 型。
这一分型首次证实,免疫抑制并非脓毒症终末期表现,而是发病初期即可存在的独立内型,颠覆了传统线性认知。
(二)MARS 分型体系
MARS 分型将脓毒症患者分为 4 个内型,其中MARS1 型免疫紊乱程度最显著,预后最差,其余内型分别对应不同程度的炎症激活与免疫调节状态。
该分型基于大样本重症患者队列验证,覆盖多种感染病因所致脓毒症,具备广泛的临床适用性,为跨病种脓毒症免疫分层提供了标准化工具。
(三)炎症型、适应型、凝血型三分法
该体系从宿主核心病理通路出发,将脓毒症分为三大内型:
-
炎症型以促炎通路过度激活为核心,表现为细胞因子风暴、急性器官损伤;
-
适应型以适应性免疫通路激活为主,机体处于免疫调节平衡状态;
-
凝血型以促凝通路上调为主要特征,易合并弥散性血管内凝血、微循环障碍。
最新整合研究表明,上述三大看似独立的分型体系,最终可收敛为统一内型,其本质是髓系细胞与淋巴细胞激活程度的差异,这种统一性为内型的临床推广与标准化应用扫清了障碍,也证实脓毒症免疫内型存在客观、稳定的分子基础。
三、脓毒症内型轨迹的突破性发现:动态演变是核心规律
既往内型研究均基于单次静态检测,默认内型在脓毒症病程中保持稳定,而 Rademaker 团队的研究,首次通过高密度动态监测,揭示了内型轨迹(Endotype trajectories)的客观存在,成为脓毒症免疫研究的里程碑。
该研究纳入符合脓毒症诊断标准的重症患者,采用 29 种血液蛋白标志物进行分型,将患者分为三大亚群:
占比最高,以 IL-2、IL-4、IL-7 等适应性免疫相关细胞因子升高为特征;
占比较低,以 IL-6、IL-8 等促炎因子显著升高、蛋白 C 水平降低为核心;
炎症反应整体减弱,处于免疫低反应状态。
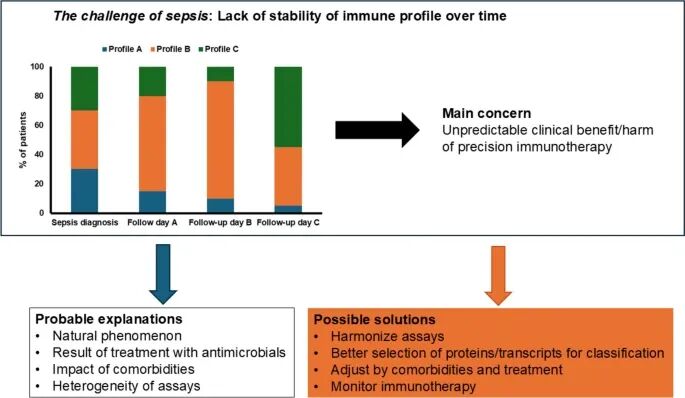
研究采用重症临床可行的高密度监测方案,在患者入 ICU 24 小时内启动检测,每 8 小时重复一次,持续 7 天或至患者转出 ICU,结果显示:近 65% 的患者在病程中会发生内型转换,而非维持单一固定内型。
这一发现直接提出了脓毒症管理的核心问题:静态内型分型无法反映真实病理状态,内型的动态演变轨迹,而非初始分型,才是决定治疗策略的关键;
同时也引发对分型技术、标志物选择、治疗干预影响等一系列临床关键问题的思考,例如不同标志物组合是否会改变内型稳定性、临床治疗是否会干预内型转换方向、如何识别高转换风险患者等。
相较于转录组学分型,基于血液蛋白的内型分型更具临床转化价值,因其直接反映基因组调控后的终末产物,检测技术更成熟、结果更稳定、检测周期更适配重症临床节奏,是未来内型轨迹床旁监测的主要方向。
四、内型轨迹指导精准免疫治疗:临床研究的实践验证
内型动态演变理论的最终价值,在于指导精准免疫调控,而精准治疗的实施需满足两大前提:
近年来两项重磅临床研究,已证实基于内型的精准治疗可显著改善脓毒症及重症肺炎患者预后,为内型轨迹的临床应用提供了高级别证据。
(一)ImmunoSep 研究:双向精准免疫调控的突破
该研究采用铁蛋白水平与单核细胞 HLA-DR 表达量,将脓毒症患者分为三大类:
针对不同内型实施反向调控治疗:促炎型给予白介素 – 1 受体拮抗剂,免疫麻痹型给予重组人 γ- 干扰素。
结果显示,基于内型的精准免疫治疗,可显著改善患者第 9 天器官功能,证实内型分层是免疫治疗获益的前提,为脓毒症双向免疫调控提供了标准化方案。
(二)SAVE-MORE 研究:内型稳定性与治疗反应的关联
该研究针对新冠病毒所致重症肺炎患者,基于 suPAR 水平评估白介素 – 1 通路激活状态,将患者分为炎症型、适应型、凝血型内型,并动态监测内型变化。
结果显示,安慰剂组患者内型转换极为频繁,仅极少数患者维持稳定内型;而接受白介素 – 1 通路抑制剂治疗的患者,内型稳定性显著提升,且适应型内型的稳定,是避免患者进展为严重呼吸衰竭、减少机械通气需求的独立保护因素。
该研究直接证实:治疗干预可改变内型轨迹,提升内型稳定性是改善预后的关键机制,内型轨迹不仅是预测指标,更是治疗靶点。
五、内型轨迹临床转化的核心挑战与未解问题
尽管内型轨迹理论为脓毒症管理带来全新方向,但临床大规模推广仍面临诸多现实挑战,也是未来重症医学研究的核心方向。
(一)内型稳定性与监测方案的优化
高密度动态监测虽能准确捕捉内型转换,但临床医疗资源难以实现全覆盖;
而低密度监测又可能遗漏关键转换节点,如何确定最优监测频率,在准确性与可行性之间达到平衡,是亟待解决的临床问题。
同时,不同分型技术的内型稳定性存在差异,需进一步对比转录组、蛋白组、代谢组等不同技术路径,筛选最稳定、最易转化的分型方法。
(二)标志物组合的标准化
现有研究标志物选择存在差异,部分与预后密切相关的关键分子未纳入分型体系,导致不同研究结果难以直接对比。
未来需建立全球统一的核心标志物面板,兼顾敏感性、特异性与床旁检测可行性,实现内型分型的标准化、同质化。
(三)治疗干预对内型轨迹的影响机制
目前临床尚不清楚不同抗感染、器官支持、免疫调控药物,如何影响内型转换的方向与速率,也缺乏动态调整治疗策略的标准化流程。
例如,初始促炎型患者转为免疫抑制型后,如何及时从抗炎治疗转为免疫调节治疗,尚无临床指南指导。
(四)动态精准治疗的临床价值验证
现有研究多聚焦入院时内型与治疗反应的关系,而基于内型轨迹的动态治疗方案,能否真正提升患者生存率、缩短 ICU 住院时间、降低医疗成本,仍需大样本、多中心、随机对照临床试验证实,这也是内型理论从科研走向临床的关键一步。
六、内型轨迹导向的脓毒症管理新范式:未来临床应用方向
基于内型轨迹的最新研究进展,脓毒症临床管理正逐步形成全新范式,核心是从静态分型到动态监测、从经验治疗到精准调控、从单一方案到个体化策略。
(一)床旁内型快速分层
依托简化版蛋白标志物面板,在患者入院后 1-2 小时内完成初始内型分型,快速识别高死亡风险、高免疫紊乱风险亚群,启动分层监护与初始治疗。
(二)内型轨迹动态监测
制定个体化监测方案,对病情快速变化、器官功能持续恶化的高风险患者,增加监测频率;对病情稳定患者适度降低频率,实时捕捉内型转换信号。
(三)动态精准免疫调控
建立内型轨迹与治疗方案的对应体系,根据内型转换及时调整治疗策略:促炎型强化抗炎与器官保护,免疫抑制型启动免疫调节,凝血型优先改善微循环与凝血功能,避免 “一刀切” 治疗带来的医源性损伤。
(四)预后精准预测
以内型轨迹为核心,结合年龄、基础疾病、感染部位等临床指标,构建个体化预后预测模型,提前识别恶化风险,优化医疗资源分配。
脓毒症内型轨迹的挑战及建议解决方案
结语
脓毒症内型轨迹理论的提出,是重症医学精准化发展的重要里程碑,其核心价值在于解构脓毒症的免疫异质性、揭示动态演变规律、指导个体化精准治疗,彻底打破了传统线性免疫认知与经验性治疗模式。
从内型分型的建立,到内型轨迹的发现,再到精准免疫调控的临床验证,脓毒症管理正逐步走向 “机制明确、分型精准、监测动态、治疗个体化” 的全新阶段。
未来,随着检测技术的迭代、临床研究的深入与诊疗流程的优化,内型轨迹监测将成为脓毒症重症患者的常规监护项目,真正实现 “因病施治、因型施治、因势施治”,为降低脓毒症病死率、改善患者预后提供核心支撑,推动重症医学迈入精准免疫调控的新时代。
本文荟萃自SevereMedpuls,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。


 微信扫一扫
微信扫一扫