一份脓毒症患者的凝血报告摆在你面前:PT延长,血小板掉到80,D-二聚体飙到20,纤维蛋白原还”正常”。
你看着这些数字,感觉抓住了什么,又感觉漏掉了什么。
这种感觉是对的。传统凝血四项,本质上是一张照片——拍下凝血系统崩溃的结果,但它拍不到崩溃开始的那一刻。
而脓毒症凝血病(Sepsis-Induced Coagulopathy,SIC)最凶险的地方,恰恰在于崩溃前的那段沉默期。
一场用”血”写成的连锁反应
要理解血栓四项,先要理解脓毒症里的凝血系统在经历什么。
想象一座正常运转的城市:警察(凝血因子)维持秩序,消防队(纤溶系统)随时待命扑灭”凝块之火”,交通信号(抗凝系统)协调一切,而血管内皮就是那一整套城市基础设施——路面、管道、电线。
脓毒症来了,相当于一场核爆级暴乱。
第一步:组织因子(TF)大量释放。感染激活单核细胞和受损内皮,TF暴露,点燃外源性凝血通路。这一步发生在你还没有任何检验异常的时候。
第二步:炎症因子放大凝血信号。**IL-6、TNF-α不只是”炎症因子”,它们同时直接抑制蛋白C通路和抗凝血酶活性,相当于把消防队的水管掐断,再把警察局烧了。
第三步:微血栓在毛细血管里悄悄形成。这些微血栓不够大,传统凝血检查捕捉不到,但它们已经开始堵塞各器官的毛细血管,肾、肺、肝的”慢性轰炸”已经开始。
第四步:纤溶系统被反向锁死。PAI-1(纤溶酶原激活抑制物-1)大量升高,溶栓能力被削弱——这是脓毒症凝血病的核心悖论:一边在凝,一边无力溶。 最终大量消耗凝血因子和血小板,走向显性DIC,走向多器官衰竭。
整个过程,用一句话概括:凝血系统先被点燃,再被耗尽,最后彻底失控。
传统凝血指标的盲区:你只看到了冰山露出水面的部分
PT、APTT、纤维蛋白原、D-二聚体——这四个老朋友,都在等”结果”出来再告诉你。

纤维蛋白原尤其值得警惕:在脓毒症早期,它作为急性时相蛋白可以代偿性升高,看起来”正常甚至偏高”,但此时消耗已经开始了。等到纤维蛋白原开始下降,往往意味着代偿已经失守。有研究发现ICU脓毒症凝血病患者中,纤维蛋白原进行性下降与更高死亡率独立相关。
所以,传统指标给你看的,是已经发生了什么。
而血栓四项,告诉你的是正在发生什么。
血栓四项:凝血-纤溶系统的四路实时摄像头
TAT(凝血酶-抗凝血酶复合物)
——凝血系统的”第一声枪响”
凝血酶(thrombin)是整个凝血瀑布的核心执行者,把纤维蛋白原变成纤维蛋白、激活血小板……但身体同时生产了”捕手”——抗凝血酶(AT)。凝血酶一出现,AT立刻扑上去中和它,两者结合形成TAT复合物,被清除出血液。
TAT升高 = 凝血酶正在大量生成 = 凝血系统已被激活。
这个信号出现得极早——早于PT延长,早于血小板下降,早于D-二聚体升高。这就像你在听到枪声之前,就已经看到了硝烟。
临床意义:
• TAT • DIC早期(纤溶抑制型)TAT升高最为显著——此时纤溶变化不明显,TAT是最敏感的窗口
• 可用于抗凝治疗效果的动态监测
TM(血栓调节蛋白)
——血管内皮的”受伤报告”
TM是内皮细胞表面一种跨膜糖蛋白,正常情况下它吸附凝血酶、激活蛋白C,是天然的抗凝界面。你可以把它想象成血管内壁的”防撞护栏”。
当脓毒症引发内皮损伤,护栏被大量破坏——细胞表面TM减少,但同时大量TM碎片被蛋白酶水解入血,血浆TM浓度反而升高。
血浆TM升高 = 血管内皮正在受损。
在脓毒症中,这个信号几乎与炎症打击同步出现。TM不仅反映内皮损伤,还与器官功能损害有直接联系:肾损伤、急性肺损伤的患者TM往往更高。它是”打哪里了”的定性报告,也是严重程度的剂量计。
PIC(纤溶酶-α2纤溶酶抑制物复合物)
——纤溶系统的”真实活性测量”
纤溶酶(plasmin)是溶解血栓的执行者,但它一旦出现,立刻被α2-PI(抑制物)扑上去中和,形成PIC。
PIC升高 = 纤溶系统正在激活,纤溶酶刚刚出动过。
在脓毒症凝血病的进展中,PIC的动态变化极具价值:
• DIC早期:PAI-1升高,纤溶被抑制,PIC可轻度升高或正常——此时是”表面平静”
• DIC进展期:纤溶系统被强行激活,PIC显著升高
• PIC联合tPAI·C可鉴别DIC继发性纤溶亢进(PIC↑)与原发性纤溶亢进(tPAI·C↑),这对临床决策意义重大
此外,PIC在溶栓治疗中的价值不可忽视:阿替普酶溶栓后,PIC峰值比D-二聚体提前约3小时出现,是更灵敏的疗效窗口。
tPAI·C(组织型纤溶酶原激活物-纤溶酶原激活物抑制剂-1复合物)
——纤溶”刹车系统”的实时状态
tPA(组织型纤溶酶原激活物)是启动纤溶的关键,PAI-1是它的天然拮抗剂。tPAI·C复合物反映了tPA与PAI-1之间的博弈结果。
tPAI·C升高 = PAI-1活跃 = 纤溶被抑制 = 身体凝住了、溶不开。
这正是脓毒症凝血病早期最危险的状态:持续凝血叠加纤溶被压制,微血栓越积越多,但因为整体纤溶没有崩溃,传统指标仍然”看起来还好”。
tPAI·C对动静脉血栓均有提示作用,在DIC、深静脉血栓、急性心肌梗死等多种状态下均可升高,联合PIC可以区分是”凝了但不溶”还是”正在溶”。
SIC评分:你的床旁预警工具
ISTH于2019年正式推出SIC(Sepsis-Induced Coagulopathy)诊断标准,基于三个临床容易获得的变量:
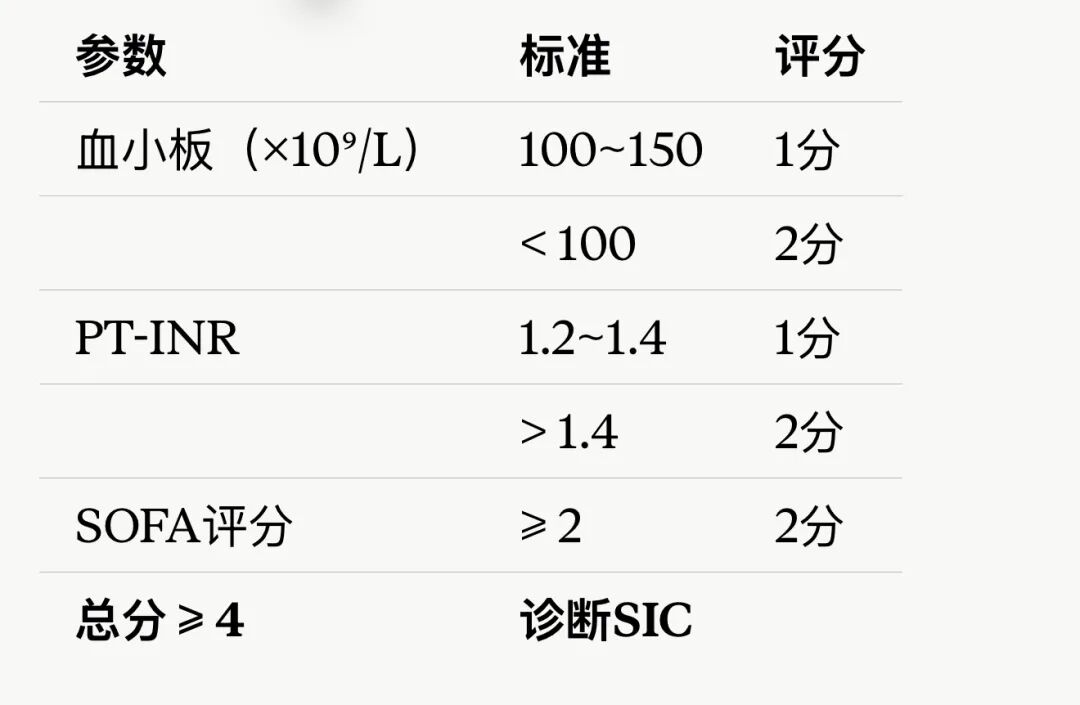
SIC的设计逻辑是:抢在显性DIC之前识别高危患者。研究显示脓毒症中SIC发生率约60%,而显性DIC约30%——几乎所有显性DIC都经历过SIC阶段。SIC死亡率≥30%,可用于抗凝治疗的患者筛选。
SIC → 显性DIC → 多器官衰竭,这是一条我们必须在中间某个节点切断的链条。
最后,给到每一位ICU同道的话
我们每天面对的脓毒症患者,很多死于凝血崩溃带来的多器官衰竭。而那场崩溃,往往在我们熟悉的检验报告开始出现异常之前,就已经启程了。
血栓四项不是要取代传统凝血指标,而是给你那扇多开了一条缝的早期窗口——让你在系统还能被干预的时候,看见那道正在蔓延的裂纹。
早一步看见,就有机会早一步出手。
参考文献
1. Iba T, et al. Sepsis-induced coagulopathy (SIC) in the management of sepsis. Ann Intensive Care. 2024;14:134. https://doi.org/10.1186/s13613-024-01380-5
2. Iba T, et al. Communication from the SSC of ISTH on sepsis-induced coagulopathy in the management of sepsis. J Thromb Haemost. 2023;21(1):145–153.
3. Morishita E, et al. Biomarkers of sepsis-induced coagulopathy: diagnostic insights and potential therapeutic implications. Ann Intensive Care. 2025;15:9. https://doi.org/10.1186/s13613-025-01434-2
4. Levi M, et al. Sepsis-Induced Coagulopathy: An Update on Pathophysiology, Biomarkers, and Current Guidelines. Life (Basel). 2023;13(2):350. PMID: 36836707.
5. Gando S, et al. Sepsis-Induced Coagulopathy: A Comprehensive Narrative Review. Anesth Analg. 2024;138(4):696–712. PMC10916756.
6. Iba T, et al. The pathophysiology, diagnosis, and management of sepsis-associated DIC. J Intensive Care. 2023;11:24. PMC10202753.
7. Iba T, Levy JH. Advance in the Management of Sepsis-Induced Coagulopathy and DIC. J Clin Med. 2019;8(5):728. PMC6572234.
8. Kato T, et al. Combination of TAT, PAI-1, and protein C activity for early identification of severe coagulopathy in sepsis. BMC Blood Disord. 2014;14:1. PMC4056264.
9. Mori K, et al. Decreasing plasma fibrinogen levels in ICU are associated with high mortality in sepsis-induced coagulopathy. Clin Appl Thromb Hemost. 2022;28. PMID referenced in: Hans Pub 2024 Review.
10. Zhang Z, et al. Low-molecular-weight heparin therapy reduces 28-day mortality in patients with sepsis-3 by improving inflammation and coagulopathy. Front Med (Lausanne). 2023;10:1157775. PMC10289000.
11. 《弥散性血管内凝血诊断中国专家共识》. 中华血液学杂志. 2017.
12. 《急性出血性凝血功能障碍诊治专家共识》. 中华急诊医学杂志. 2020.
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫 
![[JAMA述评] 迈向个体化治疗:评估随机临床试验中疗效的异质性](https://www.icu.cn/wp-content/uploads/2023/05/2023-05-09_112937-480x300.gif)