感染引起的急性循环衰竭,常称为感染性休克,其特征是无法满足新陈代谢的组织低灌注和低氧。这种分配与组织摄取的失衡主要源于内皮细胞的调节异常和/或损伤导致微血管血流调节的改变。内皮功能障碍可能是由病原性细菌产物,炎症介质以及活化白细胞产生的活性氧所导致。细胞及正常组织的损伤与缺血相关联,同时也可能与其他机制有关,就例如线粒体功能障碍。毛细管显微镜下微循环的直观形象化,突出了器官灌注的异质性以及脓毒血症时全身血流动力学和局部血流的差异性。换言之,在正常宏观血流动力学的状态下,也可能存在区域灌注不足的情况,从而强调了对器官水平的区域灌注和氧运输的评测。局部组织灌注已经被分部位检测,例如舌下区域和胃黏膜区域就利用了不同的设备来检测,但是在这种微观观察方法中,我们更注重皮肤末梢循环,而这一方式在床边就简而易得。
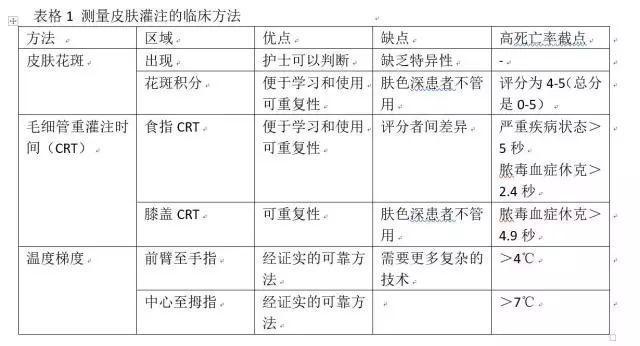
检测周围组织灌注的基本原理:在严重感染中,如皮肤或者是粘膜这样的周边组织总是首当其冲地遭受灌注损伤。而这一原理是基于皮肤的血运系统缺乏自我调节,并且在早期接受了交感神经刺激而导致其局部血管收缩。此外,微血管血流损伤也受其他一些机制的影响,常见的有:白细胞黏附,血小板激活以及纤维素沉积。由于周围皮肤血管床在外周温度调节中起重要作用,所有在严重的感染中,皮肤灌注不良直接影响皮肤温度及肤色(表1)。
皮肤花斑
皮肤花斑,是一种在重症病人中很普遍的临床症状。其特征是不均匀的皮肤花斑,膝关节部位常常比较明显,但常常可以延展至其他血运循环部位(如:手指,耳朵)。弥散性血管内凝血之后是完全性地微血管阻塞,这便是皮肤低灌注现象的一个特征。经证实,激光多普勒呈像和近红外光谱技术均会减低花斑部位的灌注量和组织的氧饱和度。为了客观地分析皮肤花斑部位,一个临床划分系统应运而生,这一系统是基于从膝盖至外周皮肤的花斑变色来划分的。花斑计分从0到5分,分数越高表明皮肤花斑的面积越大。(例如:从膝盖部花斑至全腿花斑)。这种简便的划分系统得到观察者间的一致好评。(κ=0.87(95%CI(0.72-0。97))。我们观察到首次复苏后6小时的花斑高评分预示着脓毒性休克所致的14天内死亡的几率很大。而且,由于这一评价标准不依赖于系统血流动力学,如平均动脉压或者是心输出量。故而,其在急诊室及治疗非选择性重病号时有很大的预测价值,最近,这一标准甚至传播至欧洲之外。即使是在临床特征是全身血管扩张的感染性休克中,花斑也代表了死亡高风险。
在脓毒血症休克中,患有肝硬化的患者,虽然比非硬化患者的敏感性低,但花斑分数仍可以提示死亡率。而肝硬化患者的低敏感性可能是由于高血流灌注所致。
毛细管重灌注时间(CRT)
毛细管重灌注时间(CRT)是指手指指尖,尤其是食指指尖,在压力下变白后血液回流,肤色再现所需的时间。CRT反映了血液重新回流到末梢血管床。许多研究关注感染性疾病所致的极重度衰竭儿童的最初表现分类。对于非选择性的儿童以及重症成人患者而言,CRT与血流灌注相关,而血流灌注又相关于血浆乳酸水平。斯格林觉将4.5秒作为正常健康成人的截点,利马等其他人则指出:非选择性重症病人中,高水平的CRT表明组织灌注减低,以此可以区分病人是否有更严重的器官功能障碍。腹腔手术后的病人,其指尖的CRT(截点为5秒)常常与术后并发症及死亡相联系。感染性休克的病人,一经初灌注后,CRT便是患者14天死亡率的强力预测因子,如,测量指尖CRT的准确率达84%(75%-94%),测量膝盖区域CRT的准确率达90%(83%-98%)。在此项研究中,一旦达到2.4秒(指尖CRT),其死亡预测率的敏感性达82%,精确度达73%;而对膝盖区域测量,4.9秒 的CRT敏感性达82%,其准确性达84%。最重要的是,这项研究还很好地反应了CRT与其他组织灌注参数如尿量、乳酸含量等之间的关系。最后,在最近的一项研究感染性休克生存率的研究中,赫尔南德斯(Hernandez)等人认为,正规化的CRT可以提示存活率。
温度梯度
虽然某些研究采用主观评定的皮肤温度作为判断感染性休克的转归方法,但是,这一方法所面临的问题是,皮肤的温度是受到外界影响的(如:室温)。因此,过去常常使用室温和体温之间的差异。韦依及其同事也推广了中心-脚趾的温度差异的使用,并与其他人一样,将这种变量与其他的病情结局参数联系在一起。故而这种中心-脚趾的温度差异受限于病人的低体温症以及周围环境的低温度。由于外周皮肤温度测评的主要关注点是皮肤灌注,不同的研究应用了差异性外周皮肤温度的区别。最近,前臂至手指所测温度的差别(Tskin-diff)被应用于评估外周灌注。尽管存在误差,一些研究仍表明Tskin-diff为0℃时血管收缩,而当Tskin-diff为4℃时,血管强烈收缩。这种技术的优势在于所测的两个部位均很容易被室温影响。Tskin-diff也被超声多普勒证实与皮肤的血流有关。在临床研究中,Tskin-diff也被证明与不同组病人的结果相关。利马等人在重度循环衰竭的病人实验中,二者温度的差异(Tskin-diff)确实与病情结局有关。然而,凡·简德仁等人在追踪重大腹部手术时表明术后结局与Tskin-diff的差异是一种很复杂的关系。
前景
总之, 外周血流灌注异常的信号,如:花斑,CRT延长,皮肤温度低,或是皮肤温度梯度增加等,都应成为临床决策者的一个重要决策信息,进而制定出治疗措施。是选择可以促进血液灌注的血流动力学补充剂,还是选择有争议的强心治疗。同时,初灌注后对组织持续性低灌注的识别也有利于开展具体的血管治疗方案。例如,在一项早期的研究中,利马等人发现硝酸甘油可以是外周血流灌注回复正常。(最大剂量达16mg/h).15人中有12个(80%)使用低剂量(8mg/h甚至更少)便可纠正异常的外周血流灌注。Tskin-diff也很有可能被用于脓毒血症休克性患者以指导液体复苏。这个研究假设,病人经CRT或是Tskin-diff或是其他方式评估后存在血流低灌注的现象,是很容易从额外的体液复苏中获益的,尤其是在体液复苏后一个临床问题仍持续存在。在这项安全性研究中仅包括了30位病人,并且研究表明血液灌注正常时限制液体补充不仅安全,还有利于改善预后参数。其中,试验组的患者在治疗过程中以及在随访时都接受了更少的液体补充,在全程72小时的试验中,总共少用了的液体净含量接近5升。尽管这些异常血管灌注参数(温度,颜色,灌注量)与结局参数有着强有力地联系,而且这些参数在临床干预后也很容易被纠正,但是相关研究的病例人数相对而言偏少。虽然外周灌注参数将作为临床复苏的指示是令人期待的,但我们需要包含更大患者样本含量的实验来确保安全性和改善疾病转归。
原文链接:http://pan.baidu.com/s/1pL95wAB
本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫