摘要
难治性感染性休克(Refractory Septic Shock)长期以来缺乏正式且严谨的定义,导致临床研究异质性增加及临床实践中的识别困难。近期,由重症监护医学学会(SCCM)和欧洲重症监护医学学会(ESICM)发起的联合共识倡议,首次提出了明确的临床定义标准。本文旨在评述该共识的核心内容、方法论局限性、临床适用性及对未来精准医疗的启示。尽管该框架在达成共识的过程中存在一致性阈值未完全达标、缺乏具体治疗建议及时间参数缺失等局限,但其确立的通用语言和床边可操作的诊断标准(包括高乳酸血症、血管加压药需求及重症监护超声评估)标志着该领域的重要转折。该共识为未来的表型分析、临床试验分层及针对性干预研究奠定了基础,平衡了立即行动与科学验证的需求。
关键词:难治性感染性休克;脓毒症-3;SCCM/ESICM共识;德尔菲法;重症监护超声;精准医疗
1. 引言
尽管“难治性感染性休克”这一概念在临床试验、科学研究及学术会议中被频繁提及,但受限于病理生理过程的复杂性及临床治疗路径的多样性,该术语长期处于定义模糊的状态。自鲍恩(Bone)等人对脓毒症的早期描述,至“脓毒症-3”定义的发布,脓毒症与感染性休克的统一定义已显著推动了该领域的发展。然而,对于那些病情持续恶化、严重且往往致命的患者群体,其特征仍不明确。
这种定义上的空白带来了深远的科学与临床后果:在科研层面,患者群体的异质性破坏了不同研究间的可比性,削弱了结论的可靠性;在临床层面,阻碍了对极高风险患者的早期识别,影响了高级别干预措施的及时实施,并妨碍了关于治疗目标(如姑息治疗与积极挽救治疗的权衡)的必要讨论。在此背景下,SCCM与ESICM共同发起的最新联合共识倡议,标志着界定这一“模糊地带”的重要转折点。
2. 共识方法论与局限性分析
2.1 德尔菲法的应用与挑战
该共识采用德尔菲法(Delphi Method)以在证据匮乏的复杂病症中寻求专家意见的一致。然而,其结果显示出一定的局限性:在提出的29个陈述中,仅有13个达到了预先设定的75%一致性阈值。这一数据引发了学界对共识本身可靠性的质疑,反映了难治性感染性休克定义的内在复杂性。
2.2 治疗策略指导的缺失
共识报告的另一显著不足在于,对于确诊为难治性休克后的具体治疗策略未提供任何建议或指导性意见。关键临床决策问题仍未得到解答:
是否应启动积极的挽救性治疗?若应启动,何种方法最佳?
是否应考虑转向姑息治疗?如何避免过早或不恰当地过度预估预后?
临床实践表明,部分患者即便在接受超过0.5 μg/kg/min的去甲肾上腺素剂量后,通过有效的感染源控制仍能恢复健康。因此,缺乏治疗指导可能导致临床决策的困惑。
3. 建议的诊断框架与临床标准
该共识提出了一套依赖可测量床边标准的诊断框架,旨在定义病情的严重程度及优化治疗后的失败情况。核心要素包括:
代谢与灌注指标:持续的高乳酸血症和/或延长的毛细血管再充血时间(CRT)。
局限性:缺乏明确的乳酸阈值及其持续时间的具体规定,可能限制临床适用性。
液体反应性:初始复苏后缺乏液体反应性。
警示:此标准不应鼓励过度输液,“再恢复期”的认定需基于动态预充压反应测试及个体化风险 – 收益评估。
血管活性药物需求:高剂量血管加压剂需求(去甲肾上腺素当量 ≥ 0.5 μg/kg/min)。
建议:管理中应考虑重复测量平均动脉压(MAP)。
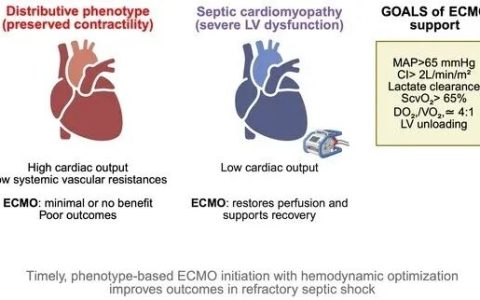
影像学评估:使用重症监护超声(CCUS)系统评估以排除混合休克状态。
3.1 时间参数的缺失
共识未设定休克持续时间的最低标准(如1小时、6小时或12小时)。虽然“再恢复期”主要反映动态治疗失败而非单纯的时间长度,但未来验证性研究必须纳入时间参数,以提高诊断的可重复性和预后性能。
4. 重症监护超声(CCUS)的角色与局限
共识认定CCUS是实现难治性感染性休克高度一致诊断的关键手段。这标志着现代休克治疗不再单纯依赖乳酸水平或药物剂量。
优势:CCUS可即时在床边评估心脏功能、容量状态及排除替代性或混合性休克,有助于避免治疗失误。
局限:
高度依赖操作者技能,结果非标准化,需系统化培训。
仅提供动态血流动力学过程的间歇性“快照”,可能存在误差。
5. 病理生理异质性与精准医疗前景
难治性感染性休克并非单一疾病实体,而是包含多种表型的综合征,涉及:
血管对去甲肾上腺素反应性降低
微循环紊乱
线粒体功能障碍
心肌抑制
免疫代谢失调
多样的致病因素
在当前精准医疗趋势下,整合上述不同的病理生理层面至关重要。未来的研究应致力于对这些表型进行深入分析,以开发针对性的干预措施。
6. 临床动态观与未来方向
6.1 诊断的动态性
“难治性休克”不应被视为不可逆转的最终定论。患者可能在难治性与非难治性状态之间转换。因此,一旦判定为难治性休克,不应立即停止早期护理,而应重新评估感染源控制策略,并为临床逆转留出足够时间。
6.2 科研与转化的意义
尽管存在局限性,该共识框架确立了通用语言,具有以下结构性进步意义:
表型分析:有助于对最严重的感染性休克类型进行标准化描述。
临床试验设计:
可设计针对难治性感染性休克的特定试验,吸引制药公司开发创新性药物及血管活性剂。
可在现有感染性休克试验中,根据难治性程度对患者进行分层分析。
7. 结论
等待完美的定义必然导致行动的拖延,而立即采取行动并确保后续验证则是当前的最佳平衡点。SCCM与ESICM的联合共识框架虽未终结关于难治性感染性休克的争论,但成功地将这一争论引入了科学化的轨道。该框架需要严格的外部评估与验证,但其作为推动探索性临床研究和未来针对性干预试验的基石,已展现出重要的临床与科研价值。

本文荟萃自,只做学术交流学习使用,不做为临床指导,本文观点不代表数字重症 ICU.CN立场。

 微信扫一扫
微信扫一扫